Чем регулируется выделение инсулина
а) Регуляция секреции инсулина. Ранее предполагали, что секреция инсулина регулируется только концентрацией глюкозы в крови. Однако по мере изучения роли инсулина в метаболизме белков и жиров стало очевидно, что в такой регуляции важная роль отводится аминокислотам крови наряду с другими факторами (для облегчения понимания просим вас изучить таблицу ниже).
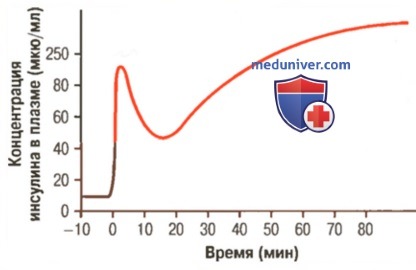
б) Увеличение глюкозы в крови стимулирует секрецию инсулина. Натощак, когда в норме уровень глюкозы колеблется от 80 до 90 мг/дл, скорость секреции инсулина минимальна — в пределах 25 нг/мин на 1 кг массы тела, что характеризует очень небольшую физиологическую активность. Если внезапно концентрация глюкозы в крови повышается в 2-3 раза относительно нормы и сохраняется на таком уровне в течение какого-то времени, секреция инсулина значительно повышается, причем как бы в два этапа, как это показано на рисунке ниже.
1. Концентрация инсулина в плазме увеличивается почти в 10 раз в течение 3-5 мин после быстрого подъема уровня глюкозы; это является результатом немедленного выброса уже заготовленного инсулина из бета-клеток островков Лангерганса. Однако высокий уровень высвобождения инсулина не сохраняется надолго, концентрация инсулина снижается, становясь равной почти половине нормальных значений через 5-10 мин.
2. Приблизительно через 15 мин начинается второй подъем инсулиновои секреции, формирующий плато к 2-3 ч; в это время скорость секреции обычно даже превышает предшествующий максимум. Наблюдаемый процесс является следствием как дополнительного высвобождения уже запасенного инсулина, так и активации ферментных систем, синтезирующих и высвобождающих новые порции инсулина из островков.
в) Отношение по принципу обратной связи между концентрацией глюкозы в крови и уровнем секреции инсулина. Как только концентрация глюкозы в крови превысит 100 мг/дл крови, скорость секреции инсулина быстро нарастает и достигает пика, становясь в 10-25 раз выше уровня базальной секреции, когда концентрация глюкозы в крови достигает 400-600 мг/дл (для облегчения понимания просим вас изучить рисунок ниже).
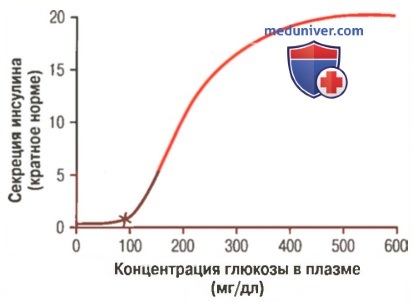
Итак, увеличение секреции инсулина, стимулируемое глюкозой, чрезвычайно высоко как по скорости, так и по достигаемому уровню.
Прекращение инсулиновой секреции происходит столь же быстро, как и ее повышение, практически через 3-5 мин после снижения концентрации глюкозы в крови до уровня, регистрируемого в норме натощак.
Характер секреции инсулина, связанный с подъемом концентрации глюкозы, обеспечивается чрезвычайно важным для поддержания концентрации глюкозы в крови механизмом обратной связи. В соответствии с ним любое повышение глюкозы в крови увеличивает секрецию инсулина. А инсулин, в свою очередь, увеличивает поступление глюкозы в клетки печени, мышцы и прочие ткани и понижает уровень глюкозы, возвращая его к нормальным значениям.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Инсулин
Инсулином называется гормон, производимый бета-клетками островков Лангерганса поджелудочной железы. Название инсулина происходит от латинского insula – остров. Эффекты инсулина
Несмотря на то, что инсулин вызывает множество эффектов в различных тканях человеческого тела, его основным эффектом является стимулирование перехода глюкозы из крови внутрь клеток, что приводит к снижению концентрации глюкозы в крови.
Другими эффектами инсулина являются стимулирование синтеза в печены и мышцах гликогена из глюкозы, увеличение создания жиров и белков, подавление активности ферментов, разрушающих жиры и белки. Таким образом, инсулин обладает анаболическим действием, поскольку усиливает образование жиров и белков, одновременно замедляя их распад.
Основной эффект инсулина заключается в усилении переноса глюкозы через клеточную мембрану внутрь клетки. Других гормонов, снижающих уровень глюкозы крови, в организме человека не существует. Основные эффекты инсулина проявляются в мышцах и жировой ткани, поэтому эти ткани называют инсулинозависимыми. Уровень глюкозы крови снижается при воздействии инсулина и повышается при воздействии т.н. гипергликемических гормонов (глюкагона, соматотропного гормона, глюкокортикоидов).
Дополнительными эффектами инсулина являются увеличение интенсивности образования гликогена, уменьшение образования глюкозы в печени, усиление поглощения клетками аминокислот, необходимых для синтеза белка. Одновременно инсулин уменьшает разрушение белков и жиров. Таким образом, общий эффект инсулина является анаболическим – направленным на формирование жировой и мышечной ткани.
Строение инсулина
Инсулин является полипептидным гормоном, состоящим из двух аминокислотных цепей: А- и В-цепи. Полипептидные цепи соединяются дисульфидными мостиками. Человеческий инсулин по структуре близок к свиному и бычьему, хотя и отличается от них одним и тремя аминокислотными остатками соответственно.
Открытие инсулина
Островки поджелудочной железы были открыты в 1869 году Паулем Лангергансом при микроскопическом исследовании структуры поджелудочной железы. В 1889 году Оскар Малиновски в Германии при удалении поджелудочной железы у собаки вызвал у нее симптомы сахарного диабета. В 1921 году Ф. Бантинг и Ч. Бест выделили из клеток островков поджелудочной железы инсулин, а Д. Коллип разработал методику его очистки.
В 1922 году инсулин впервые был введен пациенту, страдающему сахарным диабетом. Его лечебное действие показало, что такой вид терапии является наиболее эффективным. В последующие годы основные усилия ученых были направлены на организацию производства в больших количествах. В 1923 году была вручена Нобелевская премия за открытие и выделение инсулина. В последующем аминокислотная структура инсулина была полностью расшифрована Ф. Сенгером.
Синтез инсулина
В островковых клетках поджелудочной железы инсулин синтезируется в несколько этапов. На первом этапе происходит синтез молекулы предшественника инсулина – препроинсулина. На втором этапе от молекулы препроинсулина отделяется сигнальный пептид, после чего образуется проинсулин. После созревания происходит образование окончательной молекулы инсулина. На этапе созревания от молекулы проинсулина отделяется С-пептид, который не оказывает биологического действия. После отделения С-пептида формируется активная форма инсулина.
Выделение инсулина в кровь происходит при повышении уровня глюкозы в крови. Дополнительно регуляция выработки инсулина производится автономной нервной системы. Разрушение инсулина происходит в печени и почках при воздействии фермента инсулиназы.
Препараты инсулина
В настоящее время фармацевтическая промышленность производит значительное число препаратов инсулина, имеющих различные биологические эффекты. Выделяют человеческий, свиной инсулины, инсулин крупного рогатого скота. По степени очистки различают традиционные, монопиковые, монокомпонентные инсулины. По времени действия выделяют инсулины короткого и пролонгированного действия. Последние делятся на инсулины среднего, длительного и сверхдлительного срока действия. Есть также инсулины ультракороткого и депо-инсулины, выделяющиеся медленно из подкожной клетчатки.
Подбор схемы инсулинотерапии – сложное и очень ответственное мероприятие. От правильности выбора формы инсулина и схемы его дозирования зависит успешность достижения компенсации сахарного диабета и, как следствие, качество жизни пациента.
Типы сахарного диабета
В настоящее время выделяется два основных типа сахарного диабета, различающиеся по причине и механизму появления, а также по принципам лечения
Сахарный диабет 1 типа
Сахарный диабет 2 типа
Гестационный сахарный диабет при беременности
Гестационный сахарный диабет может развиваться при беременности (примерно в 4% случаев). В его основе лежит снижение способности по усвоению глюкозы
Гипогликемия
Гипогликемией называют патологическое состояние, характеризующееся снижением концентрации глюкозы в плазме крови ниже уровня 2,8 ммоль/л, протекающее с определенной клинической симптоматикой, либо менее 2,2 ммоль/л независимо от наличия или отсутствия клинических признаков
Кома при сахарном диабете
Информация о наиболее опасном осложнении сахарного диабета, требующем экстренной медицинской помощи,- коме. Описываются виды ком при сахарном диабете, их специфические признаки, тактика лечения
Синдром диабетической стопы
О диабете
Сахарный диабет — термин, объединяющий эндокринные заболеваний, характерной чертой которых является недостаточность действия гормона инсулина. Главным симптомом сахарного диабета является развитие гипергликемии – увеличения концентрации глюкозы в крови, имеющее стойкий характер
Симптомы диабета
Эффективность лечения сахарного диабета напрямую зависит от времени выявления этого заболевания. При сахарном диабете 2 типа заболевание может длительное время вызывать лишь незначительно выраженные жалобы, на которые пациент может не обращать внимания. Симптомы диабета могут быть стертыми, что затрудняет диагностику. Чем раньше поставлен правильный диагноз и начато лечение, тем меньше риск развития осложнений сахарного диабета
Анализы в СПб
Одним из важнейших этапов диагностического процесса является выполнение лабораторных анализов. Чаще всего пациентам приходится выполнять анализ крови и анализ мочи, однако нередко объектом лабораторного исследования являются и другие биологические материалы.
Консультация эндокринолога
Специалисты Северо-Западного центра эндокринологии проводят диагностику и лечение заболеваний органов эндокринной системы. Эндокринологи центра в своей работе базируются на рекомендациях Европейской ассоциации эндокринологов и Американской ассоциации клинических эндокринологов. Современные диагностические и лечебные технологии обеспечивают оптимальный результат лечения.
Анализ на гликогемоглобин
Гликогемоглобин (гликированный гемоглобин, гликозилированный гемоглобин, гемоглобин А1с) – соединение гемоглобина с глюкозой, образующееся в эритроцитах
Отзывы
Истории пациентов
Видеоотзывы: опыт обращения в Северо-Западный центр эндокринологии
УЗ «Могилевская городская больница скорой медицинской помощи»
Тема 2. Действие инсулина
Для существования организму нужна энергия.
Основным источником энергии для клеток организма является глюкоза. Глюкоза образуется при всасывании углеводов, которые человек получает с пищей.
Когда человек не ест, нормальный уровень глюкозы крови поддерживается за счет использования запасов углеводов, которые есть в организме (гликоген печени) и синтеза глюкозы из белков. Часто спрашивают, если человек не ест, почему у него повышается глюкоза крови, откуда она берется. Ответ: из гликогена печени и распада белков. Однако запасов гликогена мало (примерно 90 грамм), а синтезировать глюкозу из белка организму крайне невыгодно, поэтому при голодании организм начинает «экономить» глюкозу и отключает ее поступление в часть органов. Т.е. при голодании глюкоза поступает только в критически важные органы (мозг, сосуды, почки, нервы).
Не пропускает глюкозу в ткани при голодании инсулин. Образно говоря, на клетках некоторых органов «висит замок», который открывается инсулином. Когда инсулин открывает замок, глюкоза поступает в клетку. Эти ткани являются инсулинозависимыми, глюкоза может попасть в них только тогда, когда инсулин «даст разрешение». Инсулинозависимыми тканями являются мышцы, жировая ткань.
Но в некоторые органы глюкоза попадает без инсулина, там нет замков, дверь для глюкозы всегда открыта. Эти органы называются инсулинНЕзависимыми. Смысл действия инсулина: есть еда, можем прокормить всех, инсулин открывает двери в клетки для глюкозы. Нет еды, значит, будем кормить только самые важные органы, инсулин закрывает двери для глюкозы в менее важных органах (можно оставить «голодными» мышцы и жир, но
