Опыт применения комбинированных препаратов при лечении ринитов и синуситов у детей
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых
Заболеваемость синуситами до настоящего времени достаточно высока. По данным различных авторов, заболеваниями носа и околоносовых пазух страдает от 17 до 22% детского населения. Одним из существенных факторов патогенеза острых и особенно хронических воспалительных заболеваний носа и околоносовых пазух является нарушение механизма мукоцилиарного транспорта. Это чаще всего связано с отеком слизистой оболочки, избыточным образованием и повышением вязкости носового секрета, что влечет за собой расстройство дренажной, дыхательной, секреторной и обонятельной функций. Наиболее распространенный метод лечения синуситов — пероральное или внутримышечное назначение антибиотиков. Так как поступление антибиотика из кровяного русла в очаг воспаления ограничено, лечение синуситов должно носить комплексный характер.
В первую очередь это должно касаться улучшения вентиляции, а также дренажа околоносовых пазух и носоглотки.
До настоящего времени врачи-оториноларингологи не всегда практикуют назначение включенных в схему терапии больных синуситами адекватных мукорегулирующих препаратов, которые, разжижая густой вязкий секрет и улучшая мукоцилиарный клиренс, способствуют удалению секрета из пазух. Среди препаратов, воздействующих на мукоцилиарную активность, ранее использовались средства, стимулирующие разжижение ринобронхиального секрета, или так называемые муколитики, которые изменяют вязкость секрета, воздействуя на его физико-химические свойства. Речь идет о ферментах (трипсине, химотрипсине и т. д.), которые из-за наличия побочных эффектов в настоящее время не применяются.
Муколитическим действием обладают также препараты, снижающие поверхностное натяжение, т. е. воздействующие на гель-фазу отделяемого и разжижающие как мокроту, так и носоглоточный секрет. К этой группе относится флуимуцил (N-ацетилцистеин), действие которого связано со способностью свободной сульфгидрильной группы N-ацетилцистеина расщеплять межмолекулярные дисульфидные связи агрегатов гликопротеинов слизи, оказывая сильное разжижающее действие и уменьшая вязкость в отношении любого вида секрета: гнойного, слизисто-гнойного, слизистого. Особенность флуимуцила состоит в том, что помимо прямого муколитического действия N-ацетилцистеин обладает мощными антиоксидантными свойствами и способен обеспечить защиту органов дыхания от цитотоксического воздействия метаболитов воспаления, факторов окружающей среды, табачного дыма.
В группе муколитиков большой интерес представляют комбинированные препараты, а именно ринофлуимуцил, в состав которого кроме N-ацетилцистеина, разжижающего секрет, входит симпатомиметик — туаминогептана сульфат, обладающий мягким сосудосуживающим действием и не вызывающий излишней сухости слизистой оболочки. После разрыва дисульфидных мостиков слизь и мокрота теряют вязкость, начинают впитывать в себя воду и мягко удаляются при сморкании, чихании, кашле. Показаниями к применению ринофлуимуцила являются:
Оценка эффективности препарата производилась в группе из 55 пациентов в возрасте от 6 до 14 лет; ринофлуимуцил впрыскивали по одной дозе в каждую половину носа 3-4 раза в день, курс составил 6-7 дней. Состояние детей оценивали по их субъективным ощущениям до и после применения препарата, а также объективным критериям (уменьшение гиперемии и застойных явлений в слизистой оболочке, улучшение носового дыхания, уменьшение слизи, изменение ее реологических свойств).
Уже после 6-8 ингаляций ринофлуимуцила была отмечена положительная динамика.
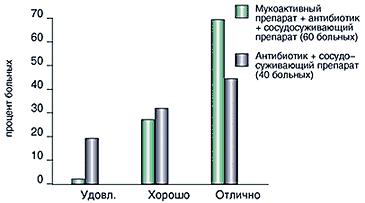
Результат применения препарата оценивался следующим образом: 70% больных — отлично; 20% — хорошо; 10% — удовлетворительно.
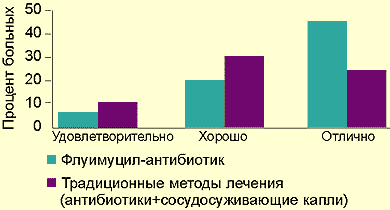 |
| Рисунок. Сравнительные результаты лечения флуимуцилом-антибиотиком ИТ и традиционными методами |
Побочных явлений от применения препарата не отмечено. Достоинство ринофлуимуцила в том, что он воздействует на поверхность слизистой оболочки и, разжижая слизь, уменьшает ее вязкость и способствует продуктивному физиологическому акту очищения полости носа.
Следующий препарат, на который следует обратить внимание, — это флуимуцил-антибиотик ИТ, соединяющий в одной лекарственной форме два компонента: N-ацетилцистеин и тиамфеникола глицинат (тиамфеникол — препарат из группы хлорамфениколов). Спектр антимикробной активности препарата представлен в табл. 1 (Клиническая фармакология антибактериальных препаратов/Под ред. Ю. Б. Белоусова, 1988).
Препарат обладает сочетанным антибактериальным и муколитическим действием и рекомендуется для лечения заболеваний органов дыхания, вызванных бактериальной инфекцией и сопровождающихся образованием густого вязкого секрета. Антимикробная активность тиамфеникола обусловлена его вмешательством в синтез бактериальных белков. Последние исследования показали, что сочетание тиамфеникола и N-ацетилцистеина позволяет препарату сохранять неконъюгированную форму и достигать очага воспаления в концентрациях, достаточных для создания бактерицидного эффекта. Препарат проявляет муколитическую активность в отношении любого вида секрета — слизистого, слизисто-гнойного, гнойного. Флуимуцил-антибиотик ИТ облегчает отделение мокроты и носовой слизи. Препарат эффективен при введении в околоносовые пазухи.
Мы располагаем данными лечения препаратом флуимуцил-антибиотик ИТ у 37 детей, из них у 17 был диагностирован острый гайморит, у 10 — обострение хронического гайморита и у 10 — обострение хронического гнойного гаймороэтмоидита. Контрольная группа пациентов лечилась традиционным методом без применения флуимуцила-антибиотика. Сравнительные данные представлены на рисунке.
Препарат использовался для промывания околоносовых пазух после пункций или после оперативного вмешательства, в том числе после эндоназального вскрытия клеток решетчатого лабиринта. Хорошие результаты были получены уже после 2-3 промываний: улучшилось носовое дыхание, сократился отек слизистой оболочки полости носа, уменьшилось количество секрета, исчез его гнойный характер. Показания и способы применения препарата представлены в табл. 2.
Эффективность флуимуцила-антибиотика ИТ определяется не только антибактериальным воздействием, но и способностью обеспечивать быстрое и полное удаление экссудата, что в свою очередь усиливает антибактериальный эффект.
Литература
Обратите внимание!
Флуимуцил-антибиотик ИТ обладает следующими фармакологическими и терапевтическими свойствами:
Синдром постназального затека
В норме в носоглотке постоянно присутствует небольшое количество слизи, которая вырабатывается экзокринными железами. Слизь смешивается со слюной и дальше движется в пищеварительный тракт. Слизь необходима для увлажнения и очистки носовой полости, носоглотки от посторонних веществ, которые попадают в дыхательные пути с воздухом. Этот процесс абсолютно физиологичен и не доставляет неудобств. Дискомфорт возникает, когда количество слизи увеличивается и меняется ее вязкость. Синдром постназального затека является патологическим состоянием и требует внимания со стороны специалиста.
Почему сопли стекают по задней стенке горла
Патология сопутствует ряду ЛОР-заболеваний. Возможными причинами, по которым сопли стекают по задней стенке горла, являются:
С появлением соплей в горле могут сталкиваться женщины во время беременности. Аналогичная ситуация возникает у людей, работающих на вредном производстве или проживающих в регионах с плохой экологией, курильщиков. Химические испарения, табачный дым, попадание в дыхательные пути частиц средств бытовой химии приводит к раздражению слизистой, поэтому выработка слизи увеличивается и сопли стекают в горло.
Проблема затекания появляется на фоне приема определенных лекарств. В частности, подобная ситуация может быть связана с бесконтрольным применением сосудосуживающих капель для носа. Пока пациент применяет данные медикаменты, наблюдается постназальное стекание слизи. После отмены препарата выработка слизи нормализуется и неприятные симптомы исчезают.
У некоторых людей сопли текут в горло при изменении температуры и влажности воздуха. При нормализации микроклимата состояние человека улучшается.
В ряде случаев появления постназального затека у взрослых и детей никак не связано с ЛОР-заболеваниями. Причиной становится патология органов пищеварения, которая сопровождается гастроэзофагеальным рефлюксом. Содержимое желудка регулярно забрасывается в пищевод, что вызывает отрыжку, боли в горле, раздражение слизистой. По этой причине усиливается выработка слизи и появляется постназальное стекание.
У некоторых пациентов данным симптомом сопровождаются эндокринные патологии, приводящие к гормональному дисбалансу.
Симптомы постназального затека
Осложнения синдрома
Как снять ночные стекания слизи
Чтобы избавиться от проблемы, нужно выявить ее причину, обратившись к специалисту. Врач может назначить промывание носовой полости, орошение носа спреем с ионами серебра, ингаляции паром. Также в спальном помещении необходимо поддерживать уровень влажности и употреблять много жидкости, чтобы облегчить ночной постназальный затек.
Лечение соплей в горле у ребенка
При возникновении постназального затека у ребенка требуется консультация ЛОР-врача. Специалист оценивает состояние верхних дыхательных путей, собирает сведения о недавно перенесенных заболеваниях, врожденных или приобретенных аномалиях развития верхних отделов дыхательной системы. Из аппаратных диагностических процедур проводятся: риноскопия, мезофарингоскопия, рентгенография или КТ. Это позволяет выявить причину, которая спровоцировала затекание слизи в горло, и определить, как лечить постназальный затек. При выявлении воспалительного процесса важно определить его причину. В этом помогает общий анализ крови. При бактериальных инфекциях наблюдается лейкоцитоз с повышенным СОЭ. Вирусные инфекции приводят к нейтропении и лимфоцитозу. Аллергическим реакциям способствует эозинофилия.
В большинстве случаев патологию можно устранить при помощи консервативной терапии. Если причиной является ринит или синусит, важно установить природу ринита. При бактериальных инфекциях показан прием антибиотиков. Если воспалительный процесс вызван вирусом или аллергеном, используют симптоматическое лечение. Если сопли стекают по задней стенке горла, для лечения могут также применяться антигистаминные препараты и кортикостероиды. Они помогают снять отек слизистой и тем самым облегчить симптомы.
При сильном кашле назначаются противокашлевые препараты: отхаркивающие и другие средства.
Лечение соплей в горле у взрослого
Синдромом постназального затекания страдают люди любого возраста. Чтобы узнать, как избавиться от соплей в горле, взрослому пациенту также требуется консультация ЛОР-врача. Специалист назначит комплекс обследований для выявления причины патологии и соответствующее лечение.
Что делать, если сопли в горле не проходят после применения лекарств? Такая ситуация может быть вызвана неправильно подобранной терапией или аномалиями строения внутриносовых структур и околоносовых пазух. В этом случае может выбрать другую схему консервативной терапии или порекомендовать хирургическое лечение.
Пациентам с искривленной носовой перегородкой выполняется септопластика. Это эндоскопическая операция, которая направлена на устранение деформации носовой перегородки без изменения формы наружного носа. Благодаря такой процедуре восстанавливается носовое дыхание и устраняется одна из основных причин ринитов и синуситов, которые и провоцируют постназальный затек.
Без проведения обследования нельзя сказать, чем лечить сопли в горле, поэтому данная ситуация требует обязательного внимания со стороны специалистов.
Мукоактивные препараты в лечении заболеваний носа и околоносовых пазух
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
В озрастающая с каждым годом заболеваемость острыми риносинуситами, обострениями хронических синуситов обусловливает значительные расходы здравоохранения, связанные с современными технологиями лечения, особенно с использованием новых дорогостоящих антибиотиков. В патогенезе синуситов одну из ведущих ролей отводят изменению качества, количества и транспортабельности слизи в узких и сложных анатомических структурах, особенно в так называемом остеомеатальном комплексе передних и задних околоносовых пазух. Хронический средний серозный отит – заболевание, наиболее часто встречающееся у детей, является одной из главных причин тугоухости. Она сопровождается также задержкой секрета в барабанной полости, особенно при различных вариантах обструктивной тубарной дисфункции (гипертрофия аденоидных вегетаций, трубных миндалин, вазомоторные риносальпингопатии и др.). Другая причина этого заболевания связана с нарушением путей транспорта измененного носового секрета с преимущественным его прохождением непосредственно через устья слуховых труб, что подтверждено данными эндоскопического исследования.
Основная стратегия лечения хронических синуситов и хронических секреторных средних отитов основана на улучшении вентиляции и дренажа околоносовых синусов, барабанной полости, налаживании адекватного дренажа в общие пути миграции слизи по верхним дыхательным путям. Таким образом, важное значение в лечении этих заболеваний имеет размягчение и разжижение вязкого густого секрета, а также активация моторики мерцательного эпителия полости носа, околоносовых пазух, слуховой трубы.
Если в практике пульмонолога мукорегулирующая терапия стала неотьемлемой частью стандартов и протоколов лечения острых и хронических бронхитов, пневмоний, бронхиальной астмы, то в практике оториноларинголога редко встретишь назначение адекватных мукорегулирующих препаратов, включенных в схему лечения синуситов, отитов. Этой терапии не было уделено должного внимания, как и фундаментальным исследованиям в этой области, за исключением единичных высокотехнологичных методик, разрабатываемых в ряде отечественных клиник. В то же время изучение конкретных механизмов изменения мукоцилиарной функции при различной патологии верхних дыхательных путей и уха позволит определить оптимальные варианты муколитической и мукорегулирующей терапии: разжижение слизи и стимуляция ее выведения, снижение ее внутриклеточного образования, регидратация, изменение характера секреции.
Среди препаратов, воздействующих на мукоцилиарную клиренс, выделяют несколько групп (табл. 1). Препараты, разжижающие ринобронхиальный секрет – так называемые муколитики, изменяющие вязкость секрета путем изменения его физико–химических свойств. В этой группе изначально применялись протеолитические ферменты (трипсин, химотрипсин), от которых в связи с рядом серьезных побочных эффектов (аллергические реакции, вплоть до анафилактического шока) сегодня пришлось отказаться. Муколитическим эффектом обладают также т.н. смачиватели (детергенты – тилоксалон), снижающие поверхностное натяжение. Наиболее известными препаратами в этой группе являются фермент рибонуклеаза, дезоксирибонуклеаза и производное L–цистеина – ацетилцистеин, вызывающий разрыв дисульфидных связей кислых мукополисахаридов, являющихся основой вязкого носового секрета и особенно – гелевого слоя слизи. Ацетилцистеин стимулирует мукозные клетки, лизирующие фибрин, стимулирует детоксикацию (особенно при отравлении парацетамолом), обладает свойствами антиоксиданта. Однако при длительном применении высоких доз препарата происходит значительное разжижение гелевого слоя и наступает паралич мукоцилиарного транспорта (риск “затопления” синусов, легких), подавляется деятельность мерцательного эпителия, снижается продукция основного фактора защиты IgA носового секрета, что может способствовать колонизации микрофлоры. Поэтому, применяя этот препарат, необходимо рассматривать его, как кратковременную, экстренную терапию заболеваний, характеризующихся бронхиальной и назальной обструкцией (муковисцидоз, бронхообструкция с ателектазами, бронхиальная астма и хронический обструктивный трахеит, синуситы при муковисцидозе, синдроме Зиверта–Картагенера, затяжные гнойные синуситы с вязким густым секретом, корками, третья фаза ринитов). Такие же свойства имеются и у 2– меркаптоэтанолсульфоната натрия (месна). Муколитическим свойством обладает и бензиламины (бромгексин и его производные), активирующие муколитически действующие ферменты, которые способствуют усилению образования лизосом и тем самым ведут к деструкции кислых мукополисахаридов. Только у бензиламинов есть способность стимулировать продукцию легочного сурфактанта, определяющего эластичность легочной ткани. Поэтому бензиламины особо показаны больным с сочетанием патологии верхних и нижних дыхательных путей.
Бензиламинам присущ также и секретомоторный эффект, поэтому они также входят и в другую группу препаратов, стимулирующих выведение слизи, т.н. секретомоторная группа. Лекарственные препараты этой группы имеют различные механизмы активации мерцательного эпителия, что повышает эффективность мукоцилиарного очищения слизистой верхних дыхательных путей и уха. Этим свойством обладают наряду с бензиламинами также стимуляторы b2–адренорецепторов (тербуталин), а также эфирные масла – анисовое, эвкалиптовое, мятное, пихтовое, сосновое, фенхельное, тимьяновое, шалфейное, миртового дерева.
Третья группа препаратов – средства, изменяющие характер секреции за счет изменения ее внутриклеточного образования – т.н. секретолитические препараты. Этими свойствами обладают: эфирные масла растительного происхождения, синтетические бензиламины (бромгексин и амброксол), производные креозота (гваякол), экстракты различных растений (корень алтея, примулы, трава щавеля, вербены, тимьяна, цветы бузины, примулы, розы, самбука и др.), которые входят в различных композициях в состав грудных сборов, препаратов синупрет, проспан и др. Значительное место в этой группе занимает производное цистеина – карбоцистеин (мукопронт, флуифорт, бронкатар, мукодин, флювик, дрилл и др.), способный стимулировать в бокаловидных клетках продукцию менее вязкого муцина, оптимизировать соотношение кислых и нейтральных сиаломукоидов. Препарат стимулирует регенерацию слизистой оболочки, восстанавливает ее структуру, уменьшает избыточное количество бокаловидных клеток в самой слизистой оболочке. Карбоцистеин также восстанавливает секрецию активного IgА, количество сульфгидридных групп, потенцирует деятельность реснитчатых клеток, таким образом являясь и муколитиком, и мукорегулятором.
В течение трех лет в схему лечения больных с острым и хроническим риносинуситами, экссудативными и рецидивирующими отитами включались различные препараты с целью реактивации нарушенного мукоцилиарного очищения: системно применялись препараты направленного секретолитического действия с выраженным мукорегулирующим эффектом из группы карбоцистеина, препараты природного происхождения на основе растительных экстрактов (синупрет), использовались и препараты из группы ацетилцистеина (ринофлуимуцил).
Как показали наши исследования, двухнедельная практика применения секретолитиков с мукорегулирующим эффектом у 60 больных дала отличные и хорошие результаты у 95% детей с острым синуитом, тогда как стандартная терапия дала положительный эффект у 78% детей, причем в основном за счет больных с хорошими результатами. На 5–7 дней сократились сроки клинического выздоровления. К 5–7 дню нормализовались показатели времени мукоцилиарного транспорта (в контрольной группе к 14–23 дню).
При обострении хронических ринитов, серозных, гнойных риносинуситов, полипозно–гнойных процессов у 62 больных отмечены тенденция к нормализации транспортной функции после 3–недельных курсов терапии карбоцистеином, синупретом у 42 больных (70%), нормализация показателей у 18 больных (30%).
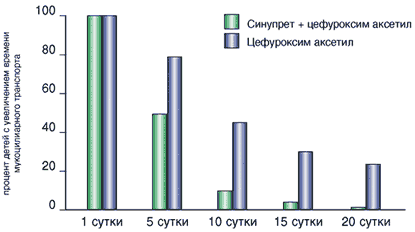
Нами проведено также сравнительное исследование по сочетанному применению орального карбоцистеина с приемом внутрь 16–членного макролида – джозамицина у 20 детей. Контролем служила группа больных, получавших джозамицин с препаратами стандартной терапии, но без секретолитиков. Аналогичное исследование проводилось и у 20 детей, получавших в качестве секретолитика синупрет в сочетании с цефуроксим аксетилом. Суммарно оценивая группу больных, в которой терапия антибиотиками дополнялась секретолитиками с мукорегулирующим эффектом, необходимо отметить, что из 40 больных отличные результаты получены у 70% (28 детей), хорошие у 25% (10 детей), неудовлетворительные у 5% (2 детей). В контрольной группе, соответственно, отличные результаты – 40% (16 детей), хорошие – 50% (20 детей), неудовлетворительные – 10% (4 больных). Таким образом, подтверждены данные о положительном синергичном эффекте секретолитиков (карбоцистеинов, синупрета) с антибиотиками (рис. 1, 2).
Рис. 1. Результаты лечения детей с острым синуситом с включением мукоактивных препаратов (синупрет, карбоцистеин)
Рис. 2. Состояние мукоцилиарного транспорта полости носа у больных острыми синуситами на фоне терапии синупретом
Аналогичные исследования предприняты и у больных с обострением хронических риносинуситов в сочетании с хроническим бронхитом, у больных с бронхиальной астмой и обострением хронических риносинуситов на фоне круглогодичных ринитов. У этих больных антибактериальная терапия сочеталась со специальной формой детского сиропа бромгексина. При этом сроки выхода в ремиссию как со стороны верхних дыхательных путей, так и бронхолегочного процесса уменьшились в среднем на 7–20 дней.
Такое сочетание антибактериальных препаратов с секретолитиками и карбоцистеинами, бензиламинами, как видно из приведенных данных, оптимизирует схемы стандартной терапии этих заболеваний. В отличие от карбоцистеинов, оральный прием ацетилцистеинов способен инактивировать принимаемые орально антибиотики (пенициллин, аминопенициллины, цефалоспорины, тетрациклины), а месна несовместима в использовании с аминогликозидами.
Однако ацетилцистеины, применяемые короткими курсами, топически, интраназально (ринофлуимуцил), внутрипазушно антибиотик–флуимуцил (синтетическое производное хлорамфеникола в соединении с ацетилцистеином) дали предварительные хорошие результаты у больных с обострениями хронических риносинуситов с повышенной вязкостью секрета, с затяжными подострыми риносинуситами. При этом отмечен быстрый муколитический эффект, наступало не только разжижение гнойного экссудата, но и увеличение его объема. Поэтому внутрипазушное введение ацетилцистеинов требует активного дренажа, аспирации внутрисинусового секрета в ближайшие 5–6 часов введения препарата, при этом на курс лечения достаточно, по–видимому, 2–3 приемов. Следует согласиться с мнением, что при неадекватном применении ацетилцистеинов и при отсутствии должной активной аспирации секрета в условиях нарушенной мукоцилиарной активности, отмечаемой при подострых и хронических риносинуситах, может наблюдаться ухудшение риноскопической картины.
Мукоактивные препараты должны занять прочное место в терапии воспалительных заболеваний носа и околоносовых пазух, патологии уха, связанной с мукоцилиарной дисфункцией. Выбор того или иного препарата определяется во многом фазой заболевания, характером изменения секрета, представлениями как о патогенезе заболевания, так и о механизмах действия самих препаратов.
Нормализация функции носового дыхания у детей грудного возраста. Новые подходы
Нарушение дыхания через нос может быть причиной ряда расстройств у детей первых месяцев жизни. У грудных детей нарушается акт сосания и глотания, малыш начинает беспокоиться, отказывается от еды, иногда медленнее прибавляет в весе.
Нарушение дыхания через нос может быть причиной ряда расстройств у детей первых месяцев жизни. У грудных детей нарушается акт сосания и глотания, малыш начинает беспокоиться, отказывается от еды, иногда медленнее прибавляет в весе. Отсутствие носового дыхания может даже привести к повышению внутричерепного давления и расстройству функции центральной нервной системы. При этом ребенок становится беспокойным. У некоторых детей отмечается нарушение сна. Выраженное и длительное затруднение носового дыхания приводит к гипоксии, что способствует замедлению развития. Дети с нарушенным носовым дыханием начинают дышать ртом, поступающий при этом в дыхательные пути холодный воздух легко приводит к простудным заболеваниям, такие дети чаще болеют.
Таким образом, за состоянием дыхания через нос нужно следить начиная с рождения ребенка. Необходимо ежедневно ухаживать за полостью носа младенца — аккуратно при помощи специальных ватных палочек или турундочек вращательными движениями удалять корочки и густую слизь, предварительно закапав 1–2 капли стерильного вазелинового или растительного масла или изотонические растворы, способствующие разжижению слизи и облегчающие ее удаление из носа, усиливающие резистентность слизистой оболочки носа к болезнетворным бактериям и вирусам, например, Отривин Бэби капли для орошения — стерильный изотонический раствор натрия хлорида 0,74%, уровень pН которого близок естественной секреторной жидкости слизистой носа. Отривин Бэби применяют интраназально по несколько капель из флакона-капельницы по 2–4 раза в каждый носовой ход ежедневно.
Если у ребенка в носу скопилось большое количество слизи, что бывает после обильного срыгивания, при насморке, можно воспользоваться специальным слизеотсосом или маленьким клизменным баллончиком и аккуратно отсосать содержимое полости носа. Удобным представляется использование Отривин Бэби аспиратора, специально сконструированного так, чтобы воздух не мог проникнуть внутрь носовых ходов и слизь не попадала обратно в нос. Сменные одноразовые насадки аспиратора позволят избежать повторного инфицирования. Кроме того, необходимо помнить о необходимости регулярного осмотра не только педиатром, но и детским оториноларингологом. Именно детским, поскольку верхние дыхательные пути детей, впрочем, как и детский организм в целом, имеют ряд анатомо-физиологических особенностей, и даже незначительное воспаление слизистой оболочки носа вызывает у детей грудного возраста отек и, как следствие, затруднение дыхания через нос.
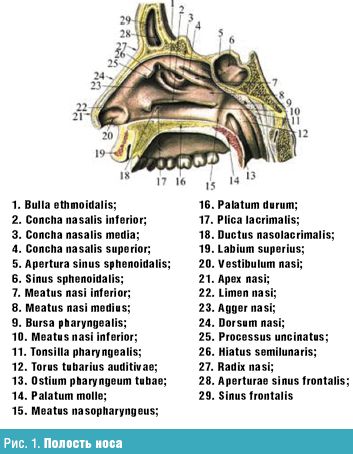
Полость носа (cavum nasii) (рис. 1) располагается между ротовой полостью и передней черепной ямкой, парными верхнечелюстными и парными решетчатыми костями. Носовая перегородка разделяет ее сагиттально на две половины, открывающиеся кпереди ноздрями и кзади, в носоглотку, хоанами. Обе половины полости носа окружены околоносовыми пазухами: верхнечелюстной, решетчатым лабиринтом, лобной и клиновидной, каждая из которых сообщается соустьем с полостью носа. Носовая полость имеет четыре стенки: нижнюю, верхнюю, медиальную и латеральную.
Нижняя стенка (дно носовой полости) образована двумя небными отростками верхней челюсти и на небольшом участке кзади — двумя горизонтальными пластинками небной кости (твердое небо), соединенными по средней линии швом. Врожденные нарушения этого шва приводят к различным дефектам (например, незаращение твердого неба). Впереди и посередине в дне носовой полости имеется носонебный канал (canalis incisivus), через который в полость рта проходят одноименные нерв и артерия, анастомозирующая в канале с большой небной артерией. У новорожденных дно полости носа соприкасается с зубными зачатками, которые располагаются в теле верхней челюсти.
Верхняя стенка (крыша) полости носа спереди образована носовыми костями, в средних отделах — решетчатой пластинкой (lamina cribrosa) и клетками решетчатой кости (наибольшая часть крыши), задние отделы образованы передней стенкой клиновидной пазухи. Через отверстия решетчатой пластинки проходят нити обонятельного нерва. Следует помнить, что у новорожденного lamina cribrosa представляет собой фиброзное образование, которое окостеневает лишь к трем годам.
Медиальная стенка, или носовая перегородка (septum nasi), состоит из одного переднего хрящевого и заднего костного отделов. Костный отдел образован перпендикулярной пластинкой (lamina perpendicularis) решетчатой кости и сошником (vomer), хрящевой — четырехугольным хрящом, верхний край которого образует переднюю часть спинки носа. В преддверии носа кпереди и книзу от переднего края четырехугольного хряща имеется видимая снаружи кожно-перепончатая подвижная часть перегородки носа (septum mobile). У новорожденного перпендикулярная пластинка решетчатой кости представлена перепончатым образованием, окостенение которого заканчивается лишь к шести годам. У новорожденного высота сошника меньше ширины хоаны, поэтому она представляется в виде поперечной щели, и лишь к 14 годам высота сошника становится больше ширины хоаны, и она принимает вид овала, вытянутого кверху.
В формировании латеральной (наружной) стенки полости носа принимают участие в передней и средней частях медиальная стенка и лобный отросток верхней челюсти, слезная и носовая кости, медиальная поверхность решетчатой кости, в задней части, образуя края хоаны, — перпендикулярный отросток небной кости и крылонебные отростки клиновидной кости. На наружной (латеральной) стенке располагаются три носовые раковины (conchae nasales): нижняя (concha inferior), средняя (concha media) и верхняя (concha superior). У новорожденного нижняя раковина спускается до дна носа, отмечается относительная узость всех носовых ходов.
На боковой стенке нижнего носового хода на расстоянии 1 см у детей и 1,5 см у взрослых от переднего конца раковины находится выводное отверстие носослезного канала. Это отверстие образуется после рождения; в случае задержки его открытия нарушается отток слезной жидкости, что приводит к кистозному расширению канала и сужению носовых ходов. Задние концы нижних раковин близко подходят к глоточным устьям слуховых (евстахиевых) труб на боковых стенках глотки, вследствие чего при гипертрофии раковин может нарушаться функция слуховых труб и развиваться их заболевание.
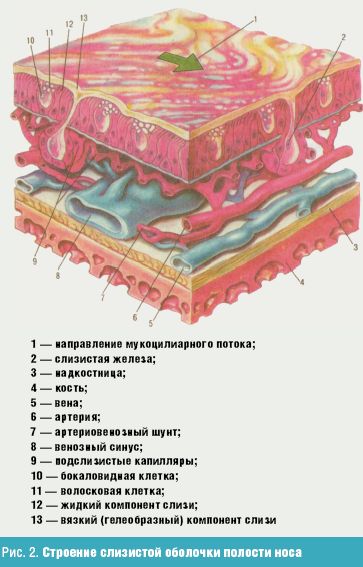
Слизистая оболочка полости носа (рис. 2) покрывает все ее стенки непрерывным слоем и продолжается в околоносовые пазухи, глотку и среднее ухо. Выделяют передний отдел полости носа — преддверие (vestibulum nasi) и собственно полость носа (cavum nasi), которая в свою очередь делится на дыхательную и обонятельную. Дыхательная область полости носа (regio respiratoria) занимает пространство от дна носа кверху до уровня нижнего края средней раковины. В этой области слизистая оболочка покрыта многорядным цилиндрическим мерцательным эпителием.
Под эпителием находится собственно ткань слизистой оболочки (tunica propria), состоящая из соединительнотканных коллагеновых и эластических волокон. Здесь имеется большое количество бокаловидных клеток, выделяющих слизь, и трубчато-альвеолярных разветвленных желез, продуцирующих серозный или серозно-слизистый секрет, который через выводные протоки выходит на поверхность слизистой оболочки. Несколько ниже этих клеток на базальной мембране расположены базальные клетки, которые являются основой регенерации эпителия после его физиологической и патологической десквамации.
Слизистая оболочка на всем протяжении плотно спаяна с надхрящницей или надкостницей, которая составляет с ней единое целое. В области преимущественно медиального и нижнего отделов нижней раковины, свободного края средней раковины и их задних концов слизистая оболочка утолщена вследствие наличия кавернозной ткани, состоящей из расширенных венозных сосудов, стенки которых богато снабжены гладкой мускулатурой и соединительнотканными волокнами.
Атмосферный воздух, проходя через нос, согревается и увлажняется. Кроме того, нос является своего рода фильтром, очищающим вдыхаемый воздух. В полость носа выделяется 0,5–1 л слизи в сутки, которая движется в задних двух третях носовой полости со скоростью 8–10 мм/мин, а в передней трети — 1–2 мм/мин. Каждые 10 мин проходит новый слой слизи, которая содержит бактерицидные вещества, секреторный IgА.
В периоде новорожденности, а также у грудного у ребенка частые срыгивания способствуют раздражению слизистой оболочки носа и носоглотки желудочным содержимым и воспалению — риниту, который проявляется длительным затруднением носового дыхания. Первые 3–5 месяцев жизни, являющихся периодом «физиологического гуморального иммунодефицита» человека, проходят «под прикрытием» пассивно переданных материнских антител против большинства респираторных вирусов. Исключение составляет только респираторно-синтициальная инфекция, по отношению к которой напряженность пассивного иммунитета недостаточна, особенно у недоношенных новорожденных [1].
У детей, страдающих ринитом, перед кормлением грудью необходимо отсосать слизь из каждой половины носа и за 5 мин до кормления закапать в обе половины носа сосудосуживающие капли для младенцев [2, 4], например, Називин 0,01%, для детей до 1 месяца — по 1 капле 2–3 раза в день в течение 3–5 дней, для детей от 1 месяца до 1 года — по 1–2 капле 2–3 раза в день в течение 3–5 дней; Отривин «Увлажняющая формула» (увлажняющий эффект оказывают сорбитол и метилгидроксипропилцеллюлоза, входящие в состав препарата) капли 0,05%, для детей с 1 мес до 6 лет — по 1–2 капли 2–3 раза в день в каждую половину носа [2], возможно использование до 10 дней.
У детей с отягощенным аллергическим анамнезом, страдающих ринитом, сопровождающимся заложенностью носа, зудом, чиханием, ринореей обосновано применение комбинированного препарата Виброцил, обладающего не только сосудосуживающим и антигистаминным, но и дополнительным увлажняющим эффектом. Препарат не нарушает работу реснитчатого эпителия, не вызывает ишемии слизистой оболочки носоглотки, имеет естественный уровень pH, что соответствует основным требованиям физиологичного лечения слизистой оболочки носа и позволяет длительно (до двух недель) использовать препарат. Виброцил капли назальные назначают детям в возрасте до 1 года по 1 капле в каждую половину носа 3–4 раза в день [2].
Во второй и третьей стадии заболевания применяют 2–3% растворы Протаргола или Колларгола (в зависимости от возраста), обладающие вяжущими и дезинфицирующими свойствами. В детском возрасте воспалительный процесс в слизистой оболочке полости носа чаше, чем у взрослых, распространяется на носоглотку (аденоидит), слуховую трубу (у детей она короткая и широкая), гортань, трахею, бронхи, легкие.
Воспалительные заболевания околоносовых пазух также не редкость у детей до года. В этом возрасте уже развиты клетки решетчатого (этмоидального) лабиринта, которые имеются даже у недоношенных детей. Гнойный этмоидит у грудного ребенка может возникнуть в результате инфекционных заболеваний матери, а также после ОРВИ. Этмоидит нередко приводит к остеомиелиту верхней челюсти, сепсису, флегмоне глазницы. Отек слизистой оболочки полости носа приводит к нарушению дренажа придаточных пазух носа и среднего уха, что создает благоприятные условия для активизации условно-патогенной флоры и способствует развитию бактериальных осложнений. В таких случаях целесообразно назначение препаратов, состоящих из нескольких компонентов, обладающих антибактериальным и противовоспалительным эффектом [2].
Редкая патология периода новорожденности, приводящая в том числе и к нарушению носового дыхания, — мозговая грыжа, выходящая из полости черепа в полость носа и носоглотку. Известны случаи, когда мозговую грыжу принимали за аденоиды или полипы носа и при попытке их удаления больной погибал [2]. Аденоидные вегетации (увеличенная в размерах носоглоточная миндалина) нарушают нормальное носовое дыхание, а также, являясь рецепторным полем, могут вызывать аллергизацию организма. Кроме того, аденоиды способствуют формированию неправильного прикуса.
Атрезия хоан также приводит к нарушению, а иногда и к полной невозможности носового дыхания. В случае двустороннего полного заращения хоан диагноз устанавливается в первый день жизни ребенка — младенец находится в тяжелом состоянии, совершенно не дышит носом, не может питаться, так как во время кормления наступает асфиксия. Это состояние требует срочного хирургического вмешательства. Односторонняя атрезия протекает более стерто: ребенка беспокоит затруднение носового дыхания через одну или обе половины носа, утомляемость при кормлении, появление отделяемого из носа, храп. Иногда таким детям диагноз устанавливается лишь при поступлении в школу. Для диагностики используется зондирование, контрастная рентгенография, в обязательном порядке такому пациенту должно быть проведено эндоскопическое исследование полости носа и носоглотки.
Таким образом, казалось бы банальное затруднение носового дыхания у детей грудного возраста должно быть предметом повышенного внимания родителей и патронирующих врачей, а также поводом обращения к оториноларингологам и аллергологам.
Литература
О. В. Зайцева, кандидат медицинских наук