Чем опасна синусовая тахикардия при беременности
При беременности женщина переживает особое состояние своего организма. И радость от предстоящего материнства не должна омрачиться проблемами с сердечно-сосудистой системой. Что делать, вы носите малыша, а вам поставили синусовую тахикардию? Разберемся с этим диагнозом.
Беременность – это не только приятный период в жизни девушки. Это еще и ответственное время, когда будущая мать должна с особым вниманием относиться к своему здоровью. Из-за возросшей нагрузки на организм, у женщин могут развиваться разнообразные нарушения работы сердечно-сосудистой системы.
Приступы тахикардии при беременности – это частое явление, которое сопровождает процесс беременности.
Причины

Отметим тот факт, что причины тахикардии при беременности на ранних сроках необходимо выявлять и контролировать с особым вниманием. Ведь от правильности диагностики женщины во многом зависит течение беременности, здоровье плода и будущей матери.
Легкая степень синусовой тахикардии у беременных считается нормальным явлением и не требует лечения. Приступы слишком частого ритма сердечной мышцы возникают и пропадают внезапно. Что делать в этот момент?
В это время просто нужно попытаться успокоиться и максимально расслабиться, не реагировать на нервные раздражители. Постараться остаться одной и успокоиться. Сердце будущей матери работает «за двоих», поэтому сокращается несколько более интенсивно от обычного, поэтому в последнем триместре синусовая тахикардия довольно часто встречается у женщин и не является поводом для беспокойства.
Но если у пациентки диагностируют патологическую форму болезни на фоне беременности, то такое состоянии требует внимания со стороны врачей.
Симптомы

Во время беременности женщине ни в коем случае не рекомендуется подвергать себя чрезмерным физическим нагрузкам или переживать какие-либо нервные потрясения. Если у пациентки возникла тахикардия на фоне вынашивания плода, то врачи настоятельно советуют ей уберечь себя от всяческой активности, больше отдыхать и расслабляться.
Подобные меры в большинстве случаев помогают избежать усиления ЧСС (частоты сердечных сокращений) и приступов тахикардии. Но если после отдыха пациентки этого не произошло, симптомы остались, ей стоит обратиться к врачам за помощью.
Если тахикардия при беременности имеет патологический характер, то решать эту проблему нужно только с помощью квалифицированных врачей в условиях современных клиник. Поэтому так важно своевременно диагностировать и начать лечить подобное заболевание.
Возможные осложнения
Какие осложнения может вызвать синусовая тахикардия для беременной? Беременность — это такой период в жизни женщины, когда повышаются риски возникновения множества заболеваний или осложняются имеющийся проблемы со здоровьем.
Если не лечить данное заболевания, пустив его развитие на самотек, может произойти нарушение работы нервной системы, изменится эмоциональный фон, могут усилиться перепады настроения, появиться нарушение сна и состояние вялости. В итоге иммунитет женщины снизится, а и без того ослабленный организм будет постоянно пребывать в ослабленном состоянии.
Такие проблемы у беременной женщины могут негативным образом повлиять на состояние ее организма и качество ее жизни. К тому же при подобном заболевании возрастает риск осложнений беременности и родоразрешения. Именно поэтому проблемы с сердцем у будущей мамы должны быть выявлены на ранних сроках для успеха их лечения.
Лечение и его особенности
Тахикардия у беременной женщины требует тщательной диагностики и правильной схемы лечения. В первую очередь, больной назначают исследования крови и ЭКГ. В отдельных случаях по настоянию врача можно пройти дополнительные процедуры.
Лечение тахикардии при беременности нельзя проводить непоследовательно. Если составил схему лечения при помощи медикаментов, консультаций у психоаналитика или невропатолога, этой схемы необходимо неукоснительно придерживаться.
Если вы переживаете за свое здоровье и здоровье будущего малыша, при появлении симптомов тахикардии обратитесь к врачу-гинекологу или посетите кардиолога. Безопасная для здоровья диагностика поможет точно установить диагноз или успокоить будущую маму, если опасения не подтвердятся.
Давление и пульс при беременности
Здравствуйте! Беременность 37н и 5д. Вес 94 кг, рост 165.
С 34 недели беременности начались проблемы с давлением. Давление подскакивало до 140/100. В стационаре прописали допегит по 500 3 р в день. Пропила так примерно неделю и потом давление упало до 90/40. Обморочное состояние, головокружение, слабость. Пульс при этом был в пределах нормы. Посоветовавшись с врачами, я уменьшила дозу до 3 таблеток по 250 в день, но из-за этого давление снова поползли вверх до значений 135/90, ужасно болела голова. Решили вернуться к 5 таблетками в день по 250 мг.
Сейчас проблема усугубилась, как мне кажется. Пульс растёт очень. В покое 103-105. Если чем-то начинаю заниматься, то 120. В данный момент стало плохо при уборке, давление 98/59, пульс 123. Полежала немного, поднялось до 103/80 пульс 103. В течение дня все равно могут быть скачки давления до 125/85//130/90. Я уже не понимаю, какую дозу мне принимать, как уменьшить пульс.
По последним анализам пониженный мочи белка нет, отёков нет, прибавки в весе нет. Как облегчить себе состояние? Может ли это быть от гемоглобина в 110 единиц? И отчего вообще такие скачки?Принимаю ферритаб по 2 таблетки перед завтраком. Кроме их и допегита ничего не пью.
До этого ещё был приём урсосана из-за повышенных алт и аст, но и они пришли в норму.
На сервисе СпросиВрача доступна консультация акушера онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!
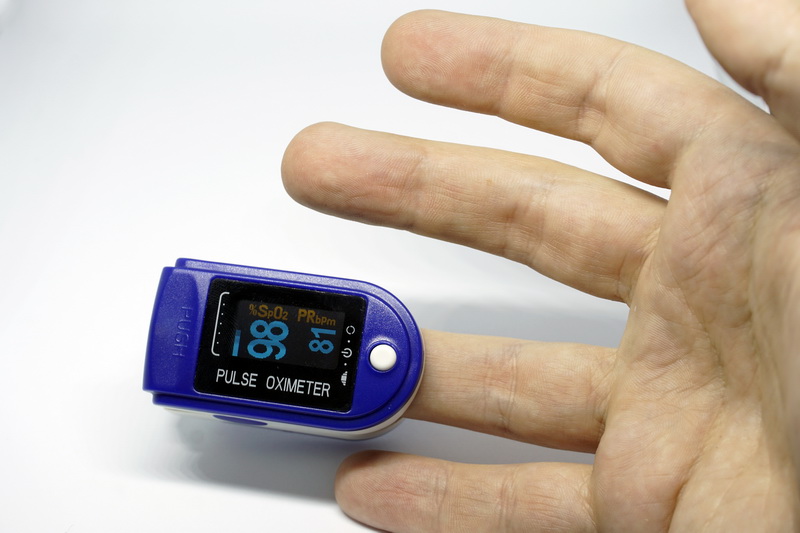
Повышенный пульс
Пульс – это колебание артериальных стенок, совершаемое в результате сокращения сердечной мышцы. Найти место, где он ощущается, и выполнить измерение пульса просто. При наличии проблем с сердцем и сосудами, отмечается учащение толчков. Иногда повышенный пульс может свидетельствовать о нарушениях эндокринной системы, либо о чрезмерных нагрузках физического и эмоционального характера. К факторам, сопровождающим повышенное сердцебиение, относятся одышка, общее ухудшение самочувствие, острые болевые ощущения в грудной зоне. Эти признаки могут означать серьезные проблемы со здоровьем, своевременное обнаружение которых может спасти человеческую жизнь.
Из-за чего может повышаться пульс?
Оптимальный показатель взрослого здорового человека – от 60 до 80 ударов в минуту. Норма может быть индивидуальной. Она зависит от половозрастных характеристик, уровня физической подготовки человека и даже времени суток.
Легкие отклонения от нормы, либо верхние ее значения считаются нормальным явлением. Важно знать следующее:
Не следует опасаться повышенного сердцебиения после выпитого кофе и во время простудных заболеваний, если пульс повышается незначительно, и общее состояние не вызывает тревоги.
Медицинский центр «ДИАМЕД» предлагает записаться на прием к врачу кардиологу. Полный комплекс диагностики и лечения заболеваний сердца в Туле. Тел. для записи +7 (4872) 39-30-33.
Патологические изменения пульса
При учащении пульсовых ударов следует принимает препараты, способствующие его снижению. Однако перед приемом медикаментов следует исключить наличие серьезных патологий в организме. Если диагностика показывает одно из следующих отклонений важно своевременное наблюдение и лечение:
Если учащенному биению пульса сопутствуют головокружение, пульсация и слабость – это симптомы недугов, которые могут быть жизненно опасных. При их возникновении необходимо срочно обратиться за помощью.
Нормализация пульса медикаментозными средствами
Прием препаратов, способствующих понижению пульса, должен осуществляться по назначению врача. При невозможности обратиться к специалисту, необходимо проанализировать опасные симптомы и исключить заболевания, требующие срочного медицинского вмешательства.
До обращения за профессиональной помощью необходимо принять препарат, понижающий пульс. Кардиологи рекомендуют прием таких средств, как валидол, нитроглицерин, корвалол, пустырник и т.д.
При приеме следует учитывать, что результат от лекарств возникает через 10-15 минут после поступления вещества в организм. Важно учесть, что указанные препараты направлены не на устранение причины, а только на снятие симптомов.
Нормализация пульса при стабильном давлении
Лёгкая тахикардия, выдающая показатели, не превышающая 100 ударов в минуту, считается нормальной при физических нагрузках, тревожности, употреблении продуктов, содержащих кофеин.
Дополнительные симптомы, например, болевые ощущения в области грудной клетки, требуют внимательно отнестись с ситуации и обеспечить применение следующих мер:
Благотворное воздействие на общее состояние организма при повышенном пульсе вызывает вдыхание ароматических масел.
Как понизить пульс при скачках давления
Одновременное повышение параметров пульса и давления может свидетельствовать о гипертоническом кризе. Данные симптомы требуют немедленного обращения за профессиональной помощью. До приезда специалистов нужно выполнить обычные меры: обеспечить больному лежачее положение и покой, дать препарат, понижающий давление.
Указанные симптомы могут наблюдаться у здорового человека, переживающего тревогу и стресс. Иногда это может сопровождаться головной болью. В таком случае целесообразно принять успокаивающее средство — валериана, пустырник.
Нормализация пульса в домашних условиях
Редкие приступы тахикардии – нормальное явление у совершенно здоровых людей. Частое возникновение симптомов требует более внимательно отнестись с таким признакам. Важно иметь ввиду, что пульс может повыситься в любое время, поэтому всегда нужно знать алгоритм действий по снижению данного показателя самостоятельно, в домашних условиях.
При отсутствии средств, оказывающих благотворное воздействие на организм при повышении пульса. Есть несколько способов, которые могут облегчить симптомы:
В традиционной медицинской литературе указывается много народных способов, которые благотворно воздействуют на организм при возникновении опасных симптомов, связанных с учащенным биением сердца. Такие способы могут быть эффективны, но в сочетании с дополнительными мерами, либо в качестве профилактических мер.
Есть ряд продуктов, которые положительно влияют на общее состоянии организма при тахикардии. Это черная смородина, чайный напиток из ее листьев, веточек и сушеных ягод. Валериана, пустырник, мед, настой из ромашки – неплохие способы, помогающие при высоком пульсе.
Неплохой результат может дать использование настойки. Для ее приготовления потребуется чеснок (около 300-350 граммов) и 200 мл чистого спирта. Измельченный чеснок заливается спиртом, желательно в стеклянной таре и отправляется в темное, прохладное место на одну-две недели. Полученное средство нужно процедить, и употреблять с молоком. Курс такого лечения составляет 10-14 дней.
Важно соблюдать схему приема:
несколько капель продукта добавляется в молоко постепенно, начиная с двух трех капель, и постепенно достигая дозы 24 капли ежесуточно. Принимать полученное средство нужно три раза в день после еды.
Помимо применения профилактических средств медикаментозного характера важно вести здоровый образ жизни и умеренно включать в режим дня физические нагрузки.
Артериальная гипертония беременных: диагностика, тактика ведения и подходы к лечению
Артериальная гипертензия (АГ) встречается у 4–8 % беременных [6, 7, 8]. К АГ относится целый спектр различных клинико-патогенетических состояний: гипертоническая болезнь, симптоматические гипертензии (почечные, эндокринные), гестоз. По данным ВОЗ, гиперт
Артериальная гипертензия (АГ) встречается у 4–8 % беременных [6, 7, 8]. К АГ относится целый спектр различных клинико-патогенетических состояний: гипертоническая болезнь, симптоматические гипертензии (почечные, эндокринные), гестоз. По данным ВОЗ, гипертензивный синдром — это вторая после эмболии причина материнской смертности [20, 31], составляющая 20–30 % случаев в структуре материнской смертности [1, 7]. Показатели перинатальной смертности (30–100 0/00) и преждевременных родов (10–12 %) у беременных с хронической гипертензией значительно превышают соответствующие показатели у беременных без гипертензии [8]. АГ увеличивает риск отслойки нормально расположенной плаценты, может быть причиной нарушения мозгового кровообращения, отслойки сетчатки, эклампсии, массивных коагулопатических кровотечений в результате отслойки плаценты [7, 20].
До недавнего времени считалось, что АГ относительно редко возникает у людей моложе 30 лет. Однако в последние годы при обследованиях населения были обнаружены повышенные цифры артериального давления (АД) у 23,1 % лиц в возрасте 17–29 лет [2]. При этом раннее появление АГ является одним из факторов, обусловливающих неблагоприятный прогноз заболевания в дальнейшем [9]. Важен тот факт, что частота выявления больных с АГ по обращаемости значительно ниже, чем при массовых обследованиях населения. Это обусловлено тем, что значительная часть лиц, в основном с ранними стадиями заболевания, чувствует себя хорошо и не посещает врача. Этим же, по-видимому, в определенной мере объясняется то, что многие женщины узнают о наличии у них повышенного АД только во время беременности, что значительно осложняет диагностику и лечение таких пациенток.
Физиологические особенности сердечно-сосудистой системы, зависящие от развивающейся беременности, иногда создают такую ситуацию, когда оказывается трудно отличить физиологические сдвиги от патологических.
Гемодинамические изменения во время физиологической беременности представляют собой адаптацию к сосуществованию матери и плода, они обратимы и обусловлены следующими причинами [7, 10]:
Физиологическая гиперволемия является одним из основных механизмов, обеспечивающих поддержание оптимальной микроциркуляции (транспорта кислорода) в плаценте и таких жизненно важных органах матери, как сердце,