Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 13 лет.
Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
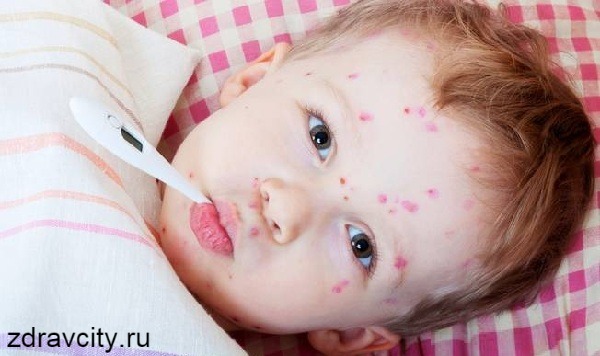
К концу первых суток наступает период разгара заболевания. К первым симптомам ветрянки относятся нарастающая интоксикация, явственная слабость, температура тела до 38-39 ℃. В этот период наиболее характерным признаком, позволяющим поставить правильный диагноз, является появление характерной пятнисто-везикулёзной сыпи. Первые элементы локализуются на волосистой части головы и за ушами, далее происходит распространение сыпи на туловище и конечности. Характерно, что лицо поражается позже остальных частей тела. Элементы сыпи появляются сериями с интервалом 12-48 часов, каждое новое высыпание сопровождается повышением температуры тела, новые элементы появляются между старыми и их число увеличивается, что обуславливает выраженный полиморфизм высыпаний. Как только температура тела нормализуется, в течении 2-3 дней можно говорить о процессе выздоровления и окончании периода высыпаний.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы
Входные ворота инфекции — слизистая оболочка верхних дыхательных путей, где начинается размножение и централизация вируса. Далее по лимфатическим путям вирус попадает в кровоток и начинает своё распространение по всем органам и системам человеческого организма.
Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
2. По степени тяжести:
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
Неспецифические осложнения:
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
Консультация доктора необходима при высокой температуре тела (38-39 ℃) и появлении сыпи на коже.
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний
Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Как начинается и развивается ветрянка
Ветряная оспа – это острое инфекционное заболевание, отличающееся обильной зудящей сыпью на коже и поверхности слизистых. Проявляется она не моментально: инкубационный период может составлять от 10 дней до 3 недель.
Ветрянка очень заразна. Вирус передается через прямой контакт с носителем. Дети часто болеют целыми коллективами (группами в детском саду или классами в школе). Мы расскажем, как распознать заболевание в минимальные сроки, чтобы предотвратить его распространение.
Что вызывает ветрянку?
Возбудителем этой болезни является герпесвирус человека третьего типа. Он относится к подсемейству альфагерпесвирусов, которые обладают такими особенностями:
Когда вирус ветряной оспы попадает в тело человека, первые три-четыре дня он содержится внутри пузырьков, покрывающих кожу. На восьмой день он перестает определяться. Вне живого организма герпесвирус третьего типа погибает за 15 минут.
Обычно сыпь появляется через 48 часов после заражения. Носитель остается заразным еще пять дней. Инфицирование происходит воздушно-капельным путем. Возможно и контактно-бытовое заражение.
Как распознать ветрянку?
Чтобы заболеть, достаточно двух условий: побыть рядом с больным ветрянкой и не иметь ее в собственном анамнезе. Заражаются ею все, вне зависимости от возраста и силы иммунитета. В инкубационный период ничего сделать нельзя. Остается только дожидаться первых признаков:
Сначала сыпь – редкая и выглядит как пятнышки или прыщи. Выдавливать их ни в коем случае нельзя: шрам будет очень глубоким. Объем высыпаний постепенно увеличивается, покрывая все участки тела.
На ранних стадиях ветрянку можно принять за аллергическую реакцию. Но контактный дерматит редко распространяется по всему телу и никогда не трансформируется в пузырьки.
При этом человек ощущает сильный зуд. Расчесывать ветрянку тоже нежелательно. Облегчения это не принесет, зато есть риск получить массу рубцов на коже или занести вторичную инфекцию.
Периоды течения ветряной оспы
Между заражением герпесвирусом и полным выздоровлением проходит достаточно много времени. Выделяют четыре периода:
В продромальный период больной испытывает общее недомогание. Оно выражается в слабости, тошноте, головной боли. Иногда поднимается температура до 38-39 градусов, возникает рвота. У некоторых больных продромальный период отсутствует, и через некоторое время после заражения сразу появляются высыпания.
Ветряная оспа у взрослых вызывает тяжелые осложнения. Они возникают не сразу. Одни проявляются после десятого дня заболевания, другие – через месяц.
Как протекает ветрянка у детей?
Ветрянка считается детским заболеванием, поскольку в основном болеют в дошкольном и младшем школьном возрасте. У детей период болезни – относительно короткий (около 10 дней), тогда как у взрослых он может длиться три недели и больше.
За это время высыпания проходят несколько стадий:
Выздоровление наступает, когда отпадают все корочки. До этого момента человек все еще заразен и может передать вирус ветряной оспы другим. Первая волна высыпаний обычно проходит быстро, но на смену ей приходят еще несколько.
Осложнений у детей, как правило, не бывает. Главное, чтобы малыш не расчесывал сыпь во избежание вторичного инфицирования и образования шрамов. Тяжелое течение болезни бывает у новорожденных. При появлении первых признаков ветряной оспы у младенца необходимо сразу вызывать врача.
Атипичные формы ветряной оспы у взрослых
У взрослых ветрянка сопровождается симптомами интоксикации организма. Возможны также атипичные клинические формы:
Отдельно рассматривают генерализованную форму ветрянки. Для нее характерно поражение внутренних органов. Переносится она тяжело, встречаются летальные исходы. В группе риска – пациенты, принимающие стероидные гормоны.
Как помочь при ветрянке?
Лекарства от ветряной оспы на сегодняшний день не существует. Обычно болезнь проходит сама, а терапия ограничивается смазыванием сыпи анилиновыми красителями с бактерицидными свойствами. Обычно используется раствор бриллиантового зеленого («зеленка»). Можно принять жаропонижающее для облегчения общего состояния.
Для снятия зуда используют:
В некоторых случаях ослабить зуд помогают антигистамины. Но не следует принимать их бесконтрольно: лучше вызвать врача на дом и определить допустимые медикаменты. Принимать душ разрешается, но без мочалки во избежание повреждения пузырьков. То же самое касается использования полотенец – после водных процедур нужно аккуратно промокать тело тканью.
Осложнения ветрянки
В большинстве случаев это заболевание неопасно, дети переносят его легко. Единственная угроза – инфицирование ранки при расчесывании грязными руками. В таких случаях возможно попадание внутрь стафилококков или стрептококков, развитие гнойной инфекции.
Вирус ветрянки никуда не пропадает из организма после выздоровления. На время обезвреженный, он локализуется в спинном мозге. По прошествии лет он может активизироваться и вызвать опоясывающий лишай.
У взрослых осложнениями могут стать:
Наибольшую опасность представляет ветряночная пневмония с летальностью 40%. Последствия инфицирования вирусом ветряной оспы могут проявиться в виде неврологических нарушений, болезней сердца, поражения суставов. Через месяц после выздоровления есть риск развития воспаления сетчатки и паралича черепных нервов.
Что такое ветряночная пневмония?
Это поражение легких, которое встречается в 16% случаев заболеваний ветрянкой и почти во всех случаях, если болезнь протекает в генерализованной форме. Первые симптомы могут появиться одновременно с высыпаниями:
В легких распространяются множественные очаговые узелки, которые на рентгене похожи на поражение туберкулезом. Антибиотики в этом случае не помогают. На фоне ветряночной пневмонии часто развивается бронхит, в тяжелых случаях возможен отек легкого.
Отдельно рассматривается пневмония, развивающаяся на поздних этапах ветрянки. Она вызывается вторичной кокковой инфекцией и представляет собой обычное воспаление легких. Лечится заболевание по стандартной схеме – пенициллином.
Неврологические осложнения ветряной оспы
Последствием инфицирования герпесвирусом взрослого человека может стать вторичный энцефалит. Развивается воспаление с пятого-десятого дня высыпаний, иногда и после выздоровления. Патологический процесс может локализоваться в разных местах:
В легких случаях поражение ЦНС ветряночным вирусом приводит к нарушению координации, непроизвольным движениям глаз, дрожанию рук, головокружениям. В более тяжелых страдает зрение (вплоть до полной его потери). Самое опасное осложнение – это паралич. Не исключено также поражение психики, вплоть до олигофрении.
Опасность ветряной оспы для беременных
Если женщина во время беременности инфицируется, вирус неизбежно передается ребенку. В первом триместре это вызывает многочисленные патологии внутриутробного развития:
При заражении женщины в третьем триместре беременности младенец появляется на свет с синдромом врожденной ветряной оспы. Это значит, что у новорожденного в течение первой недели жизни разовьется ветрянка. Течение ее, скорее всего, будет тяжелым с риском летальности до 30%.
Для будущей матери ветряная оспа опасна осложнениями. Высок риск возникновения ветряночной пневмонии. Женщину рекомендуется госпитализировать, особенно если ее иммунная система ослаблена.
Гаталова Дагмара Сулимовна, терапевт, эндокринолог, медицинских кабинетов 36,6
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, ПЕРЕД ПРИМЕНЕНИЕМ НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
Первые признаки ветрянки: как вовремя распознать
Алгоритм выявления первых признаков ветрянки
Способ передачи ветрянки от человека к человеку — это воздушно-капельный, то есть достаточно посидеть рядом с зараженным человеком и ослабленная иммунная система пропустит во внутрь инфекцию, инфекция может распространяться даже по вентиляции. Скрытый период развития возбудителя может составить до 3-х недель, именно поэтому в случае если Ваши родные или друзья недавно перенесли это заболевания, нужно внимательно следить за своим состоянием здоровья. В случае малейшего подозрения на симптоматику ветрянки — незамедлительно необходимо обращаться к врачу.
Если первые признаки ветрянки уже проявились, стоит точно убедиться ветрянка ли то или обычная оспа. Для этого следует внимательно осмотреть свое тело. Ветрянка — это всегда сыпь, красноватые пятна небольших размеров. Период ее возникновения — начальная стадия инфекции, т.е 1-2 день, при этом какой либо локализации сыпи нет, она поражает одновременно все участки тела, вплоть до половых органов.
Помимо сыпи первыми признаками ветрянки является сильный зуд. Врачи рекомендуют не в коем случае не чесать воспаленные участки кожи. Кроме вышеперечисленных симптомов, стоит обращать внимание на температуру тела, т. к. при ветрянке температура может достигать 38-39 градусов.
В качестве жаропонижающих средств лучше всего принимать Парацетамол — недорогие, но эффективные лекарственные препараты. Но принимать лекарства нужно только по рекомендации врача, иначе не исключены побочные эффекты.
Отличие ветрянки от иных инфекционных заболеваний
Необходимо обязательно обратиться к врачу при появлении первых признаков, не заниматься самолечением. В противном случае, могут возникнуть осложнения, последствия которых могут стать необратимыми для организма.
Оспа — забытая победа (небольшой эпидемиологический детектив)
Оспа — забытая победа (небольшой эпидемиологический детектив)
Вакцинация против оспы безыгольным инжектором (Бразилия, 1970 год)
Автор
Редакторы
Статья на конкурс «Био/Мол/Текст»: Оспа, variola, variola vera, «черная убийца миллионов» — как только не называли эту болезнь. В одном только ХХ веке она погубила 300 млн человек. Но 40 лет назад ее бесчинству пришел конец: 8 мая 1980 года ВОЗ объявила: «Мир и все народы Земли одержали победу над оспой». Сейчас разговоры об «ужасах оспы» вряд ли способны произвести впечатление, а ведь были времена, когда зараженные ею одеяла подкидывали в стан врага в надежде, что там начнется массовый мор. История этой болезни окружена загадками, а ее исчезновение до сих пор остается единственной победой над вирусом, поражающим людей. Хотя не исключено, что мы имеем все шансы столкнуться с ней вновь.
Конкурс «Био/Мол/Текст»-2020/2021

Генеральный партнер конкурса — ежегодная биотехнологическая конференция BiotechClub, организованная международной инновационной биотехнологической компанией BIOCAD.

Спонсор конкурса — компания SkyGen: передовой дистрибьютор продукции для life science на российском рынке.
Спонсор конкурса — компания «Диаэм»: крупнейший поставщик оборудования, реагентов и расходных материалов для биологических исследований и производств.
Был чудесный июньский день, когда молодая Маргарита Аншина получила вызов в одну из московских гостиниц «на высокую температуру» к командировочному, только что вернувшемуся из Италии. Зайдя в один из крошечных номеров на 31 этаже, она увидела молодого человека в бреду. На его обнаженном торсе была заметна сыпь. «Диагноз был поставлен мгновенно, — вспоминает Маргарита Бениаминовна, — оспа! В мозгу вспыхнула инструкция “Ваши действия при особо опасных инфекциях”. Я закрыла форточку, заткнула щель под дверью вафельным полотенцем, набрала тот самый “особый” номер, ввела пациенту жаропонижающее и села ждать бригаду.
Когда они минут через пятнадцать показались на пороге, мне стало нехорошо: я знала, что противочумные костюмы похожи на скафандры, но видела их впервые. Это было страшно. Два “скафандра” в номере не помещались, поэтому мне пришлось вынести больного из номера вдвоем с одним из них. Я облегченно вздохнула и хотела попрощаться, но оказалось, что меня заперли в машине вместе с пациентом. Скорая мчалась с ужасающим воем в инфекционную больницу. В приемном отделении меня похвалили за грамотные действия при обнаружении особо опасной инфекции, и меня, как и больного, заперли в изолятор».
Я читала, затаив дыхание. «Оспа? В конце 1960-х годов в СССР? Ее же поголовно прививали с 1919 года. Как такое возможно?» — проносилось в моей голове. Я еще понимаю, если бы командировочный прибыл из какой-нибудь Бирмы! Но из Италии. Конечно, он мог проводить раскопки в итальянских захоронениях и случайно заразиться. Такое, хоть и маловероятно, но все-таки возможно: в 1997 году Е.Ф. Беланов и его коллеги выделили жизнеспособный вирус практически из всех оспенных корочек, хранившихся в течение 26 лет при температуре −20 °C [1]! Есть и другой вариант: командировочный был ветеринаром, изучавшим вместе с итальянскими коллегами африканских обезьян. Оспой он заразился от животных. Никогда не слышали о таком? А ведь оспа обезьян, можно сказать, рядовое заболевание в ряде стран Центральной и Западной Африки! Кстати, впервые этот вирус выделили именно в Европе от питомцев датского зоопарка в 1958 году [2, стр. 74]. Не исключено, что в Италии тоже могли быть зараженные животные. Не понятно одно: почему у него не было прививки? Раньше это было обязательным требованием для выезжающих за рубеж. В общем, самый настоящий детектив, и чтобы в нем разобраться, нужно вернуться назад.
Назад в прошлое
Она не щадила никого — ни нищих, ни богатых, ни крестьян, ни королей: Вильгельм II Оранский, герцог Бургундский с супругой и старшим сыном, принц Иосиф-Фердинанд Баварский, королева Анна, юный император Петр II, королева Мария, принцесса Стюарт — самые знаменитые коронованные жертвы этой болезни. Многие из них умерли во вполне взрослом возрасте — вот тебе и «детская» болезнь!
Российская императрица Екатерина II ужасно боялась оспы и после того, как во время эпидемии 1768 года от нее скончалась молодая графиня Шереметева, императрица сделала себе и цесаревичу Павлу противооспенную прививку — вариоляцию (о том, как ее проводили, расскажу ниже). Благодаря этому неболевшая оспой Екатерина продолжила властвовать, чего не скажешь о королеве Бургундской Аустригильде, которая, умирая от оспы, просила своего супруга казнить обоих врачей, или о французском короле Людовике XV, умершем от этой болезни в 59 лет в 1774 году. «Какое варварство, — заявила, узнав об этом, Екатерина, — наука уже позволяет лечить эту болезнь».
Оспа была распространена по всему миру и приносила столько бедствий, что ее обожествляли. Для того чтобы замилостивить индийскую богиню оспы Sitala Mala, индусы совершали довольно-таки варварские обряды. В Корее оспой считали особого «духа», которому делали приношения; у нигерийских племен бог оспы Сапоне был одним из самых почитаемых, а древних китайцев от оспы и кори защищала богиня Нянь-нянь (T’ou-Shen Niang-Niang). Тем не менее китайцы и индусы не надеялись только на милость богинь и уже в глубокой древности прививали эту болезнь.
Тайна происхождения
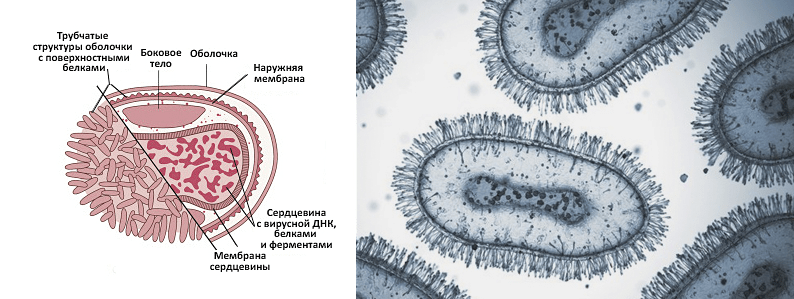
Натуральную оспу связывают с двумя родственными друг другу подвидами ДНК-вирусов Variola из семейства Poxviridae, род Orthopoxvirus (рис. 1):
Рисунок 1. Строение вируса натуральной оспы. Необычный по своему строению вирус: в середине находится «ядро» (нуклеоид) в форме гантели, в котором «плавают» геном (ДНК), ферменты для собственного воспроизводства, фосфолипиды и углеводы. В его составе находятся несколько разных антигенов — нуклеопротеины и гемагглютинин. Снаружи вирус окружен суперкапсидом и дополнительной наружной оболочкой.
Рисунок 2. Вирионы вируса оспы под микроскопом
У вирусов, вызывавших натуральную оспу, нет природного резервуара и других хозяев, кроме человека. Благодаря этому болезнь удалось ликвидировать — если бы у возбудителя был природный очаг, искоренить его было бы чрезвычайно трудно.
Возможно, мы не узнаем.
. когда появилась натуральная оспа
Считается, что Variola произошла от вируса, который поражал животных, живших в тесном контакте с людьми. Наиболее вероятные кандидаты: Cowpox virus (вирус оспы коров), Monkeypox virus (оспа обезьян), Camelpox virus (оспа верблюдов) и Ectromelia virus (инфицирует грызунов). Но кем бы ни был «прародитель», вирус оспы оставил животных в покое и «переключился» на людей 16 000 или 68 000 лет назад. Естественно, появление нового вируса еще не означало начала эпидемий. Для их развития должно было сформироваться большое сообщество, которое может постоянно обеспечивать вирусу новых хозяев (учитывая высокую смертность, оспа могла успешно циркулировать только в эру появления древних государств).
Несмотря на то, что животные натуральной оспой не болеют, ею можно заразить некоторые виды обезьян.
. как давно начали болеть оспой
Рисунок 3. Мумия Рамзеса V, умершего в 1157 году до н.э., хранится в каирском археологическом музее в стеклянном коробе. Администрация и египетские власти всячески препятствуют попыткам ученых сделать генетический анализ оспин, опасаясь за сохранность экспоната.
Variola означает «сыпь» или «гнойник».
К XVI–XVII векам оспа распространилась по миру: ею болели в Азии, Африке, Европе и даже Америке. В Новый Свет вирус завезли испанские колонизаторы и вполне возможно, что он довольно быстро сократил никогда не знавшее его местное население. Потери среди коренных американцев оценить крайне сложно: по одним данным всего за полгода от оспы погибла половина населения Мексики, другие исследователи оценивают потери в размере 8,5 млн человек в течение 10 лет [2, стр. 237]. Не было оспы лишь в Австралии (и то до 1789 года).
Нелегкая болезнь
Чаще всего вариолой заражались воздушно-капельным путем во время контакта или ухаживая за больным. Инкубационный период обычно составлял 10–14 дней, но мог длиться и до 19. Болезнь начиналась с лихорадки, головных болей, иногда рвоты. На 4–5 день во рту и на лице появлялась сыпь: пятнышки, которые быстро превращались в язвочки, в течение суток распространяясь на руки и ноги (рис. 4). На этой стадии больной был наиболее заразен. На 6–8 день язвочки наполнялись гноем (на этой стадии их называли пустулами). Обычно после появления сыпи температура снижалась, и при благоприятных обстоятельствах больной шел на поправку. Однако длилось это достаточно долго (в среднем около месяца).
Рисунок 4. Оспенная сыпь (Variola major): а — на 3-й день; б — на 5-й; в — на 7-й; г — на 20-й день (несмотря на остановившийся взгляд, ребенок жив).
Знаменитая «черная оспа» — variola nigra — возникала примерно у 2% заболевших (преимущественно взрослых).
Смертность от оспы оценивается в среднем в 30%, то есть погибали 3 из 10 заболевших. Наиболее смертоносной была геморрагическая форма, которая уносила жизни 75–100% заболевших (особенно тяжело она протекала у беременных). Высокая смертность была среди маленьких детей до 5 лет (рис. 5).
Рисунок 5. Смертность от Variola major в разных возрастных группах: среди непривитых в Индии 1961–1975 годы (а) и в провинции Хида японского острова Хонсю 1771–1851 годы (б).
Близкие дальние родственники
Из четырех кандидатов в возможные «прародители» Variola наиболее интересными являются оспа обезьян и оспа коров.
Оспа обезьян
Эта болезнь до сих пор эндемична в некоторых странах Африки (в 2020 году началась очередная вспышка в Демократической Республике Конго: к концу августа было зафиксировано 3567 заболевших, 132 человека скончались). Поскольку она протекает примерно так же, как и натуральная оспа, а геномы обоих вирусов довольно похожи, возможно, именно Monkeypox virus является предком Variola. Хотя в этом случае правильнее было бы сказать, что вирус прото-оспы обезьян мог эволюционировать в вирус прото-натуральной оспы. Однако есть загвоздка: сейчас Monkeypox virus вызывает заболевание только на территории тропических лесов Центральной и Западной Африки, которые никогда не были густонаселены, поэтому непонятно, как он мог оказаться в древней Индии или в долине Нила 4000–2000 лет назад (если принять за истину гипотезу, что древние цивилизации болели оспой).
Тем не менее нет ничего невозможного: в период 9000–2000 лет до н.э. Сахара и Сахель не были такими засушливыми — скорее представляли собой саванну, по которой перемещались популяции слонов, жирафов и древних людей [2, стр. 118]. Могли ли представители этих племен стать разносчиками нового вируса и принести его в Древний Египет, будучи, например, рабами? Сказать трудно, но такая вероятность не исключена. Кроме того, у этих вирусов есть одно любопытное сходство: оспа обезьян тоже вызывает разные по тяжести течения заболевания среди людей. Клиническая картина зависит от региона обитания обезьян-переносчиков: в бассейне реки Конго свирепствует довольно опасный вариант вируса, тогда как в Западной Африке болезнь обычно протекает легко [1].
Долгое время оспе обезьян не уделяли особого внимания — считалось, что она неопасна и малоконтагиозна. Однако смертность в 10–11% заставила ВОЗ вплоть до середины 1990-х годов проводить вакцинацию населения африканских тропических лесов. Из-за эпидемии ВИЧ прививки живой осповакциной стали небезопасны (живые вакцины противопоказаны при первичных иммунодефицитах), и программу пришлось свернуть. Сейчас оспа обезьян заметно активизировалась и в начале 2000-х даже была завезена в США вместе с дикими африканскими грызунами! Заболели 82 человека из 11 штатов [8]!
Оспа коров
Термин «вакцина» Эдвард Дженнер образовал от латинского слова Vacca — корова.
Коровья оспа имеет больше шансов считаться прародителем натуральной хотя бы потому, что коровы были домашними животными аж со времен неолита (примерно 10 000 лет назад). Однако геном Cowpox virus — крупнейшего изо всех ортопоксвирусов — довольно сильно отличается от генома Variola [2, стр. 118].
Неравная борьба
Давно было замечено, что переболевшие оспой повторно ею не заболевали [2, стр. 210], поэтому появилась идея прививать болезнь с помощью инокуляций или, как их стали называть позже, вариоляций (variolation). Считается, что первые вариоляции появились в VIII веке н.э. в Индии и в Х веке в Китае [2, стр. 5]. Вполне возможно, что их практиковали северные славяне и скандинавы.
Прививали оспу по-разному: самым распространенным способом было занесение с помощью ножа или иглы с ниткой содержимого оспенных пузырьков больного под кожу здорового человека; иногда вскрывали оспенный пузырек и, смочив его содержимым кусочек материи, касались им ноздрей прививаемого. Во время «легких эпидемий» детей оборачивали простынями больных оспой в надежде, что те перенесут болезнь в легкой форме. В отличие от вакцинации, смысл вариоляции в том, чтобы заразить неболевшего человека небольшой дозой патогенного, неослабленного, вируса.
Наиболее популярны вариоляции были в Азии (в Африке их, кстати, тоже практиковали вплоть до 1970-х годов). Ни о какой ликвидации инфекции речи не шло (уменьшить заболеваемость с их помощью было невозможно — привитые были заразны): прививать оспу начали в том числе и потому, что в этих регионах высоко ценилась красота, а вариола оставляла по себе безобразные шрамы на теле выживших. В борьбе за место под солнцем преимущество получали те, кто не имел подобных отметин. Однако вариоляции были сопряжены с риском: привитые иногда тяжело заболевали, бывало и умирали. К тому же они не всегда оберегали от последующего заболевания, хотя чаще всего оно протекало значительно мягче (рис. 6). Об эффективности этой процедуры можно судить по данным эпидемии 1797 года в Мексике: смертность среди привитых (3300 человек) составила 3,5% по сравнению с 18,5% среди 58 000 непривитых [2, стр. 237].
Рисунок 6. Течение Variola major средней тяжести у непривитого (а), привитого с помощью вариоляции (б) и вакцинированного (в)
Это странно, так как в XVII веке в Англии «хозяйствовала» только Variola major, и, по оценкам историков, оспенные эпидемии в европейских городах ежегодно уносили до 10% населения [2, стр. 5].
Скорее всего, вариоляции появились в Турции благодаря кавказским женщинам, которые очень ценились в султанских гаремах.
Рисунок 7. Леди Мэри Монтегю (1689–1762) так описывала прививки против оспы в Турции: «Для этой цели собираются люди (обычно 15 или 16 человек), к ним приходит старуха с ореховой скорлупой, наполненной оспенным материалом. С помощью большой иглы она заносит заразу людям в вену, а после перевязывает рану. Процедуру повторяют 4 или 5 раз. (. ) Дети и молодые люди проводят вместе всю оставшуюся часть дня. Затем лихорадка начинает их захватывать, и они лежат в кроватях два дня, редко три. У них очень редко появляются шрамы на лице, болезнь проходит легко, на восьмой день они чувствуют себя прекрасно».
Так как летальность при вариоляциях составляла около 2%, люди их побаивались. Разумеется, были и отказывавшиеся, поэтому уже тогда существовало два лагеря, пытавшихся вразумить друг друга. Одним из ярых сторонников вариоляций был Бенджамин Франклин, непривитый сын которого умер от оспы в 1736 году: «До сих пор я горько сожалею, что не привил его (мальчик страдал от “флюса” — затяжного поноса, что стало отводом от прививки). Я упоминаю об этом для родителей, которые не хотят прививать детей, полагая, что никогда не простят себе, если ребенок умрет из-за прививки. Мой пример показывает, что сожаление может быть одинаковым в любом случае, и выбрать следует то, что безопаснее».
Новая эра
В статье на «Биомолекуле» «Вакцины в вопросах и ответах» эксперимент Дженнера описывается более подробно [9].
Рисунок 8. Эдвард Дженнер (1749–1823). В монографии The origin of the vaccine inoculation (1801) Дженнер рассказывал: «Мое исследование природы коровьей оспы началось более 25 лет назад. Мое внимание к этой необычной болезни сначала привлекло наблюдение, что среди тех, кого я призывал сделать вариоляцию, многие оказались резистентны к оспе. Они утверждали, что заразились от дойных коров и перенесли заболевание, которое называется коровьей оспой. Я выяснил, что эта болезнь известна на молочных фермах с незапамятных времен, и среди фермеров бытовало расплывчатое мнение о том, что она является профилактикой оспы».
Речь идет об изданной в 1798 году книге Inquiry Into the Causes and Effects of Variolae Vaccinae, в которой Дженнер обобщил 25-летний опыт наблюдений и экспериментов.
Одним из первых известных случаев вариоляции коровьей оспой для предотвращения натуральной, был «опыт» британского фермера Бенджамина Джести. В 1774 году он привил своих детей и жену [10]. Соседи были возмущены: у миссис Джести поднялась температура, у детей появились воспаленные участки, зато никто из них (в отличие от соседей) не заболел.
Первые прививки коровьей оспой проводили примерно так же, как и натуральной: вскрывали один из пузырьков у заболевшего человека или животного и с помощью ножа заносили его содержимое под кожу прививаемого. Первым «донором» стала доярка Сара Нелмс, которая заразилась от коровы по имени Блоссом. Ее шкура (коровы, а не миссис Нелмс) висит на стене медицинской школы Святого Георгия.
Так как коровья оспа очень редко вызывает тяжелое заболевание у людей, вакцинация была значительно безопаснее вариоляций. Но все равно у некоторых привитых возникали осложнения вплоть до смертельных (о том, что оспа коров может быть смертельно опасна для людей с иммунодефицитами, написано выше). Поэтому вакцинация не вызвала особого энтузиазма у многих жителей Англии. К тому же люди боялись, что после прививок их дети обзаведутся рогами, копытами и коровьим хвостом. Церковь тоже усматривала в вакцинации противодействие божьему помыслу, но Дженнер был уверен, что «жалкие попытки нескольких человек обесценить новую методику быстро уйдут в небытие». Что ж: общественное признание «методика» получила спустя 12 лет, в 1808 году, а массовые прививки начались только после эпидемии 1840 года. В этом плане Великобритания отставала от других европейских государств: в Баварии закон об обязательной вакцинации младенцев был принят в 1807 году, в Дании — в 1810-м, в Норвегии — в 1811-м, в Богемии и России — в 1812-м [2, стр. 247].
Эдвард Дженнер считал, что успешная вакцинация (когда на плече привитого остается шрам) должна обеспечивать пожизненную защиту. Пока привитых было мало, и оспа продолжала циркулировать, скорее всего, так и было: постоянные «встречи» с вирусом вызывали у привитых стертые или бессимптомные заболевания, увеличивая срок защиты. Но как только эпидемии поутихли, стало ясно, что прививка защищает около пяти лет (хотя некоторая защита оставалась в течении 30 лет), поэтому в 1830-х годах в Европе начали делать ревакцинации [2, стр. 148]. И все равно прививки работали: в Швеции количество смертей от оспы сократилось с 12 000 в 1800 году до одиннадцати в 1822 году! В Дании не было зарегистрировано ни одной смерти от оспы в течение 1811–1818 годов. При этом в России с 1804 по 1810 годы ею заболело около 8 млн человек, 827 000 из которых скончались [2, стр. 231]. Не удивительно, что в 1812 году в нашей стране вакцинация стала обязательной, благодаря чему в первые годы привили 1 250 000 человек [7].
Как прививали оспу
В то время прививки были довольно сложной процедурой: их делали методом «от руки к руке» (рис. 9а). Дженнер и его последователи собирали лимфу и оспенные корочки у привитых людей, растирали их, высушивали и хранили в качестве прививочного материала. Тогда считалось, что при такой «передаче» вирус не ослабевал, а будет избавлен от беготни по фермам в поисках больных коров. Это было удобно, но, как оказалось, при пассажах от привитого к привитому, вирус постепенно терял свои свойства, поэтому в 1840–1860 годах вновь вернулись к практике вакцинации оспенными корочками коров. К тому же это помогало снизить вероятность передачи кожных инфекций.
В 1890-х годах техника вакцинации была усовершенствована: в Англии, Франции и Германии противооспенную вакцину стали готовить в специальных институтах (рис. 9б). «Материалом» служили корочки и лимфа отобранных телят с отличной родословной, а во избежание передачи кожных болезней вакцинный материал обрабатывали глицерином. Такую вакцину называли глицеринизированной [2, стр. 213, 247], [7].
Рисунок 9а. Прививки «от руки к руке». Картина «Барон Жан Луи Алиберт (1768–1837) проводит вакцинацию против оспы в замке Лианкур», ок. 1820; художник Констант Иосиф Десборд.
Рисунок 9б. Бесплатная вакцинация во Франции, 1905 год
А что же эпидемии? Они, несмотря на прививки, продолжались (табл. 1). Большую роль в этом сыграл человеческий фактор: как только заболеваемость оспой снизилась, люди стали реже прививаться (ну прямо как сейчас с корью [11]). Учитывая этот факт и недлительный иммунитет после одной прививки, во время Франко-прусской войны 1870–1871 годов по Европе прокатилась еще одна (последняя) эпидемия оспы. Количество заболевших и умерших зависело от уровня вакцинации: например, в прусской армии, где солдат ревакцинировали каждые 7 лет, заболевших было 8463 человека, из них погибло 457 (5,4%). У непривитых французов заболеваемость зашкаливала: 125 000 заболевших и 18,7% летальных исходов [2, стр. 232].
| Годы | Страна | Приблизительное количество погибших |
|---|---|---|
| 1828–1829 | Новый южный Уэльс, Австралия | 19 000 |
| 1824–1829 | Европа | Нет данных |
| 1837–1840 | Европа | Нет данных |
| 1837 | США и Канада | 17 000 |
| 1840 | Южная Африка | Нет данных |
| 1857 | Штат Виктория, Австралия | Нет данных |
| 1862–1863 | Британская Колумбия, Канада | 32 000 |
| 1870–1875 | Европа | 500 000 |
| 1885 | Монреаль, Канада | 3164 |
Вакцинация против оспы в Америке
После того, как испанцы завезли вирус в Америку, на новом континенте начали вспыхивать ужасающие эпидемии. И хотя вариоляции были «перевезены» в Новый Свет в 1728 году, население относилось к ним с опаской. Более-менее регулярно их проводили только в армии. И то эту практику ввели лишь после поражения повстанцев во главе с Джорджем Вашингтоном из-за эпидемии оспы в 1766 году в Квебеке (их противники — британские войска — подвергались поголовной вариоляции и сильно не пострадали [7]).
В 1800 году в США появилась вакцина Дженнера: английский Д. Летсом послал партию вакцинного материала профессору медицины Гарвардского университета Бенджамину Уотерхаузу. Первым делом Уотерхауз поставил эксперимент на семерых из своих тринадцати детей. У шестерых возникли характерные оспины. После этого он заразил одного из них натуральной оспой — мальчик не заболел. Это очень впечатлило профессора, но на всякий случай он решил перестраховаться и поместил его в одну комнату с заболевшим. Вакцинация выдержала и это испытание. Тогда Уотерхауз начал проводить широкую прививочную кампанию (не удивлюсь, если, как и многие современные врачи, он восклицал: «Я прививаю своих детей!») и неплохо на этом заработал.
Часть британской вакцины при помощи президента Джефферсона была распределена среди врачей южных штатов. Вакцинация распространилась по всей стране, но особую популярность приобрела после Бостонского опыта: 16 августа 1802 года 19 мальчиков привили коровьей оспой, через три месяца их заразили натуральной. Никто из привитых не заболел. В этом эксперименте была группа контроля из двух непривитых, которые заболели оспой после вариоляции. Но на этом опыт не закончился: привитым детям повторно ввели вирус из оспин мальчиков «группы контроля». Привитые остались здоровы. За ходом эксперимента следил не только весь Бостон, но и отдел здравоохранения, который в итоге рекомендовал прививки населению [7]. «Из исторических хроник будущие поколения будут знать только то, что отвратительная оспа существовала и была искоренена вами», — писал Томас Джефферсон Эдварду Дженнеру в 1806 году.
Победа
В начале ХХ века многим европейским государствам было не до оспы — войны и эпидемия холеры, а позже гриппа, затмили все остальные проблемы. Больных оспой часто даже не регистрировали! И только после 1926 года было принято решение хотя бы фиксировать вспышки этой инфекции. Трудно поверить, что это происходило через 120 лет после изобретения вакцины!
Серьезных успехов в борьбе с болезнью удалось добиться только в СССР, где вакцинация (оспопрививание) была обязательной с 1919 года. Советской России понадобилось всего 17 лет, чтобы покончить с оспой на своей территории. А в других государствах (в том числе и прогрессивных) ею продолжали болеть тысячи и десятки тысяч человек! Огромным препятствием на пути глобальной ликвидации инфекции стали вариоляции, которые широко применялись в азиатских и африканских странах.
Одновременно во многих африканских странах проходила и кампания по вакцинации против кори [2, стр. 407].
Рисунок 10а. Страны мира, в которых к 1967 году фиксировалась оспа
Рисунок 10б. Количество эпидемичных по оспе стран к 1971 году
Рисунок 10в. Последнее «прибежище» оспы (1975 год)
Стоило это безумных денег (180 млн долларов): в кампании было занято около 150 000 разных специалистов — медиков, лаборантов, пилотов и водителей, которые привили в общей сложности более полумиллиарда человек. Так же нужно было оплачивать транспортировку, лабораторные анализы и работу местных информаторов (как только ВОЗ объявила о вознаграждении за каждый подтвержденный случай оспы, местное население активно включилось в работу).
Самые знаменитые вспышки оспы в ХХ веке
За 20 лет с 1959 по 1978 год в Европу более 30 раз завозили оспу из эпидемичных стран (в основном Индии, Афганистана и Пакистана). Всего заболело 573 человека. Вспышки фиксировались практически каждый год, но основное их количество пришлось на начало 1960-х годов. Самыми крупными были вспышки 1963 года в Польше (99 заболевших) и 1972 года в Югославии (175 инфицированных). В обоих случаях был завоз в ГДР (по одному заболевшему). Так же в 1962 была вспышка в Великобритании (47 случаев) и 1956–1960 годах в Москве [2, стр. 1073].
Вспышка оспы в Москве зимой 1959–1960 годов
Во время поездки в Индию в 1959 году художник-график Алексей Кокорекин заразился оспой (за 2 недели до командировки его привили, но шрам после вакцинации не образовался). Он заболел через пару дней после возвращения в Москву и вызвал врача. Врач заподозрил грипп, назначил постельный режим, но вскоре художника госпитализировали в инфекционное отделение Боткинской больницы. Несмотря на то, что его осматривал врач-инфекционист, об оспе не было и речи: диагностировали острый аллергический дерматит (надо сказать, что лечили Кокорекина аж четырьмя антибиотиками). Вскоре больной умер от сепсиса и множественных кровоизлияний. На вскрытии было подозрение на токсическую чуму, однако позже этот диагноз опровергли.
Первые заболевшие оспой появились в Москве через 13 суток после смерти Кокорекина (по приезду он успел проконтактировать с родственниками, друзьями и коллегами). Позже выяснилось, что от него заразились 46 человек — знакомые, пациенты Боткинской больницы и врачи. 33 человека переболели в легкой форме, у семерых было состояние средней тяжести, у 6 — тяжелая форма болезни; трое, включая самого Кокорекина, скончались [1].
Вспышка в Югославии зимой 1972 года
Первым зараженным и главным разносчиком инфекции стал мусульманский священник Ибрагим Хоте из деревни Даньяне в 20 км к северо-востоку от Джяковицы (автономная провинция Косово). Он заболел на следующий день после возвращения с хаджа в Мекку (домой вернулся 16 февраля 1972 года на рейсовом автобусе). Причиной болезни посчитал усталость после утомительной поездки и забыл об этом. Сыпи у него не было, в автобусе никто не заразился, никаких подозрений на оспу не было. Однако он заразил 11 человек (друзья и близкие родственники, которые пришли навестить его после паломничества): 9 из Косово и по одному из близлежащих деревень. Оспа «расползалась» по провинции, но об этом еще никто не знал.
Первое подозрение появилось спустя месяц: 14 марта в отделении больницы в Призрене оспу диагностировали у четырех пациентов, прибывших из Даньяне. В тот же день еще четырем людям, поступившим в больницу Джяковицы, поставили этот диагноз. Всего в Косово заболели 124 человека, 26 скончалось [2, стр. 1091–1092]. Вспышка в провинции закончилась, но по трагическому стечению обстоятельств заболело еще три десятка человек из других регионов страны.
21 февраля в Джяковице побывал молодой учитель из деревни под Нови-Пазаром. Возможно, он контактировал с Хоте, но установить этот факт не удалось. 3 марта у него поднялась температура, через два дня на фоне терапии пенициллином появилась сыпь. 7 марта вместе с братом он поехал на автобусе в больницу в город Чатаке, а вскоре в тяжелом состоянии его доставили на скорой в Белградское отделение дерматологии и венерических болезней (в машине вместе с ним ехала беременная женщина; к счастью, она не заразилась). Там учителя не изолировали — показывали сотрудникам и студентам, как пациента с необычной аллергической реакций на пенициллин (к этому времени у него уже развилась геморрагическая форма болезни). 10 марта в отделении белградской хирургической клиники он скончался. 20 марта у его брата появилась сыпь. К тому времени об оспе в Косово знали все врачи, поэтому 21 марта ему поставили диагноз (тогда же стало понятно, от чего скончался его брат). Расследование показало, что учитель заразил 38 человек (в основном медиков и пациентов тех четырех больниц, в которых его безуспешно лечили), 8 из них умерли.
Был введен карантин и началась всеобщая вакцинация в Сербии, Косово и нескольких других регионах (10 млн человек — рис. 11). Результатом паломничества в Мекку стало 175 зараженных (в том числе 12 детей до года и 15 — до 6 лет), из которых 35 погибли (из них 8 детей до года и 3 ребенка от года до 6 лет). Среди зараженных было 105 (60%) ранее привитых и четверо с неизвестным статусом. Смертность во время вспышки равнялась 20%; самым высоким показатель летальности оказался в группе детей до года — 67% и молодых людей 15–19 лет — 23%.
Рисунок 11а. Очередь на вакцинацию во время эпидемии в Косово. Югославия, 1972 год.
Рисунок 11б. Подворовые обходы (осмотр, вакцинация) в Косово, 1972 год
Дополнительную сложность представляла вакцина. В начале ХХ века ее стали производить фармацевтические компании. Это позволило улучшить качество, а также разработать новые методы производства и введения препарата. Первым новшеством (в развитых странах) стало введение санитарного (в том числе и ветеринарного) контроля за животными, у которых брали оспенные корочки: их проверяли на разные инфекции, мыли, кое-где даже дезинфицировали кожу. Кроме того, для более эффективной борьбы с микроорганизмами и минимизации сроков производства в глицеринизированную вакцину начали добавлять фенол. Не было только общих стандартов качества вакцины, поэтому препараты разных производителей могли сильно отличаться друг от друга. Международный контроль качества ввели после конференции ВОЗ 1967 года [2, стр. 279], когда появились контрольные лаборатории ВОЗ в Канаде, СССР и Нидерландах.
Так как ВОЗ собиралась прививать население жарких стран, жидкая вакцина не годилась: она была очень чувствительна к теплу и быстро теряла свои свойства при нагревании. Ей на смену пришла сухая (лиофилизированная), которую замораживали и высушивали в вакууме; для сохранения иммуногенных свойств при хранении в нее стали добавлять стабилизаторы [7]. Несмотря на то, что сухая вакцина тоже требовала минусовых температур для транспортировки и длительного хранения, ее было гораздо удобнее перевозить и прививать в жарком климате. Благодаря Connaught Laboratories — некоммерческой организации общественного здравоохранения из Торонто — у нас есть возможность увидеть, как производили такую вакцину, а также ознакомиться с разными техниками вакцинации (видео 1).
Видео 1. Производство противооспенной вакцины и разные методы ее введения (1966 год)
Об этих и других вакцинах календаря прививок подробно рассказано в спецпроекте «Биомолекулы» «Вакцинация».
Вакцинный вирус и побочные реакции на прививки
Рисунок 12. Строение Vaccinia. Слева: электронная фотография вируса. Справа: его строение.
По сравнению с другими вакцинами, противооспенная довольно реактогенна. К тому же вакцинный вирус может передаваться контактным и вызывать серьезные (вплоть до смертельных) реакции у младенцев и маленьких детей. Поэтому против оспы запрещено прививать кормящих матерей, беременных женщин и детей младше года. Кроме того, привитый должен либо полностью отказаться от контактов с маленькими детьми и беременными/кормящими, либо неукоснительно соблюдать правила безопасности до тех пор, пока на месте прививки не образуется струп (через некоторое время после вакцинации на руке появляется язвочка размером с 10-центовую монету, жидкость и корки из которой заразны, поэтому ее необходимо закрывать чистой повязкой и, конечно же, мыть руки после перевязки). Впрочем, правила безопасности необходимо соблюдать в любом случае, так как самым частым побочным эффектом является занесение вакцинного вируса на слизистые.
Общие реакции на введение современной вакцины против оспы: зуд, увеличение лимфатических узлов, боль в месте введения, высокая температура, головная боль, боль в теле, легкая сыпь (вариолоид), утомляемость, бактериальный инфекционный процесс в месте введения.
Учитывая обширный список ПВО, предпринимаются попытки разработать ДНК-вакцину, но пока оспу прививают живой лиофилизированной. Для лечения некоторых поствакцинальных реакций применяют иммуноглобулин (VIG), также его могут использовать для предотвращения возможных реакций у людей из группы риска [13].
Через два года после старта кампании случаи заболевания оспой регистрировались только в 23 странах — на 8 меньше, чем в предыдущий год; в пяти из них передача вируса была прервана. Всё шло неплохо до 1971 года, ставшего провальным: в 12 странах, в четырех из которых уже целый год не было заболевших, появились новые случаи, а общее количество больных увеличилось до 52 807 человек. Однако двумя годами позже усилия ВОЗ был вознаграждены: в августе 1973 года Западное полушарие получило сертификат об искоренении оспы (последний заболевший был зарегистрирован весной 1971 года в Рио-де-Жанейро). Осталось всего шесть эндемичных стран: Ботсвана (27 случаев), Непал (227 случаев), Индия, Бангладеш, Эфиопия и Пакистан.
Основная проблема, с которой столкнулась ВОЗ в странах третьего мира, заключалась в том, что большинство жителей не изолировали больных, а их родственники спешили в зараженный дом, чтобы сделать вариоляции. Кроме того, из-за большого количества не нанесенных на карту поселений и мобильности жителей, стало очевидным, что одна только массовая вакцинация проблему не решит. Тогда ВОЗ сделала ставку на работу по выявлению очагов инфекции и вакцинации контактных (в том числе потенциальных). Стали совершенствовать службы оповещения и объявили денежное вознаграждение за каждый лабораторно подтвержденный случай оспы.
Это сработало! В Азии с болезнью было покончено в 1975 году, через два года не стало «черной оспы» — Variola major (рис. 13). Последним прибежищем инфекции стала Эфиопия. Там циркулировал штамм Variola minor, отличавшийся легким течением, что затрудняло диагностику. К тому же из-за «размытости» границ вирус спокойно «путешествовал» в соседнюю Сомали, а оттуда — в свободную от оспы Кению.
Рисунок 13а. Оспа у трехлетней Рахимы Бану из Бангладеш (на фото она вместе с матерью) стала последним известным случаем Variola major. О болезни девочки местной команде Программы ликвидации оспы сообщила восьмилетняя Билкисуннесса, которая получила 250 така вознаграждения.
Рисунок 13б. Али Маоу Маалин из Сомали был последним человеком, который естественным образом заразился натуральной оспой. 12 октября 1977 года он сопровождал двух больных оспой на машине от больницы до местного отделения. 22 октября у него поднялась температура, 30 октября был поставлен диагноз. Маалин был изолирован и вскоре выздоровел. Он связал свою жизнь с ВОЗ и умер от малярии в 2013 году, работая в кампании по ликвидации полиомиелита.
К осени 1977 года в странах этого «треугольника» зафиксировали более 3000 случаев [2, стр. 536]! Сложная политическая ситуация, нехватка персонала и тяжелые условия работы в пустыне сильно тормозили работу ВОЗ. Зачастую заболевших приходилось искать, что называется, «с собаками». Такой случай, например, произошел в Кении под Рождество 1976 года: из Сомали в гости к матери приехал молодой человек. Вскоре он покрылся подозрительной сыпью, о чем один из жителей сообщил в областной пункт ВОЗ. Но когда через три дня в деревне появилась мобильная бригада, юноша исчез. Учитывая, что он был из семьи кочевников и мог оказаться где угодно, за ним началась настоящая охота. Поисками семьи из 11 человек, где по слухам заболела сестра юноши и ее трое детей, занялись 30 человек медицинского персонала из Кении, семь работников здравоохранения из окружного центра и два эпидемиолога ВОЗ [7]! Через месяц они-таки обнаружили их в одном из оазисов. Естественно, семью взяли под наблюдение, контактных, жителей оазиса и кочевников, обнаруженных в нескольких днях пути, привили.
Однако это были уже единичные случаи. В июле 1978 года ВОЗ объявила премию в 1000 долларов тому, кто сообщит об обнаружении заболевшего оспой. Она так и осталась невыплаченной [2, стр. 538], а 9 декабря 1979 года Глобальная комиссия пришла к выводу, что оспа исчезла с лица Земли (рис. 14).
Рисунок 14. Главные, как бы сейчас сказали, «эффективные менеджеры» Global Smallpox Eradication Program: Майкл Лейн (справа), Дж. Дональд Миллар (слева) и Уильям Фоэг (в центре) позируют после исторического заявления ВОЗ о ликвидации оспы (1980 год).
Развязка
После всеобщего ликования лаборатории всего мира, кроме российского «Вектора» и CDC, уничтожили хранящиеся у них образцы вирусов Variola. Тем не менее в 2014 году в исследовательском центре рядом с Вашингтоном было обнаружено шесть забытых кем-то пробирок с вирусами оспы! Естественно, их уничтожили, но кто знает, что хранится на пыльных стеллажах старых лабораторий?
А как же итальянский командировочный, о котором я рассказывала в самом начале? Я не могла продолжать чтение, не придумав хоть какого-нибудь правдоподобного объяснения. В итоге после длительного раздумья сделала ставку на оспу обезьян и. прогадала: «. больной ночью пришел в себя и тут же сбежал из инфекционного бокса и вообще из больницы. Было известно, что он из Калининграда, поэтому поезд на Калининград был остановлен, два вагона отцеплены и оцеплены войсками, а их пассажиры в полном составе отправлены в изоляторы как “контактные”. Туда же свозили всех, с кем так или иначе контактировал пациент в аэропорту и самолете по пути из Италии до момента прибытия в Москву и дальше. Всего по контакту было госпитализировано больше четырехсот человек. Маховик “противочумных” мероприятий стремительно набирал обороты.
Насмерть перепуганный беглец был найден и вновь помещен в спецбокс. Наконец, с ним можно было поговорить. И тут выяснилось, что перед самой командировкой ему сделали прививку от оспы — в то время это было обязательно. Стало ясно, что через десять дней, уже по дороге домой, в Москву, у него развилась реакция — так называемый вариолоид. В довольно тяжелой форме и клинически неотличимый от настоящей оспы. Медики почувствовали одновременно облегчение и разочарование — такой редкий случай в их практике. Было решено считать происшествие незапланированными учениями».
Какое счастье, что с оспой покончено! Хотя нам трудно оценить масштаб и важность ликвидации этой инфекции. Как справедливо заметил руководитель отделения поксвирусов и вируса бешенства в подразделении высокоопасных заболеваний CDC Ингер Дэймон: «Оспа нанесла колоссальный урон человечеству, а усилия по ее ограничению и ликвидации были поистине героическими. Не думаю, что мы когда-либо начнем воспринимать все это как должное».