Врачи рассказали, какие осложнения приводят к смерти пациентов на ИВЛ
Пациенты с COVID-19, находящиеся на искусственной вентиляции легких (ИВЛ), в 23% случаев сталкиваются с грибком, поражающим легкие. Об этом сообщили специалисты научно-исследовательского института наук о жизни и здоровье Университета Минью в Португалии, а также медики отделения внутренней медицины Медицинского центра Университета Радбоуд Нидерландов. Соответствующее исследование было опубликовано на портале mdpi.com.
Ученые обнаружили, что на ИВЛ у некоторых пациентов с коронавирусом развивается легочный аспергиллез — заболевание, вызванное грибами рода Aspergillus: у 60 из 257 обследованных ими больных COVID-19 (23,3%) образцы мазка из горла показали наличие этой грибковой инфекции.
Aspergillus повышает летальность среди пациентов в отделениях реанимации и интенсивной терапии на 16–25%, заявил в середине ноября на XXIII Кашкинских чтениях заведующий кафедрой клинической микологии, аллергологии и иммунологии СЗГМУ имени И.И. Мечникова Николай Климко.
Он добавил, что кроме Aspergillus, у некоторых больных на ИВЛ развивается грибковый сепсис, вызванный грибами Candida. По словам врача, это происходит довольно редко — только в 1-2% всех случаев.
«Тем не менее летальность составляет 50%, то есть каждый второй умирает», — цитируют профессора «Известия».
Как объяснила «Газете.Ru» пульмонолог Анна Тимофеева, грибок на ИВЛ чаще всего развивается из-за сильных препаратов, которыми лечат больных с тяжелым течением COVID-19. «Ведь в реанимацию попадают пациенты, которые безуспешно лечились сначала в условиях амбулатория, затем в стационаре, а уж потом, исчерпав ресурсы медикаментозной поддержки, попали в реанимационные отделения с осложнениями, то есть все время на организм оказывалась массивная терапия», — сказала врач.
Она подчеркнула, что чаще всего на ИВЛ попадают пациенты с сопутствующими хроническими заболеваниями, из-за чего их организм также может быть истощен медикаментами. Так, некоторые лекарства позволяют бороться с симптомами, но в то же время подавляют иммунитет. «На фоне этого состояния начинается рост патологической флоры, в том числе и грибковой», — пояснила Тимофеева.
Как правило, такой эффект дает иммуносупрессивная терапия, которая проводится с целью подавления нежелательных иммунных реакций организма, указала пульмонолог Марина Казакова. Она рассказала «Газете.Ru», что такое лечение применяется в случае риска развития цитокинового шторма — гиперреакции иммунной системы.
Иммунолог Мария Польнер уверена, что приводить к развитию грибковых поражений могут и антибиотики.
Врач объяснила «Газете.Ru», что иногда причиной грибковых осложнений становится и сам аппарат ИВЛ. «Дело в том, что ИВЛ — сама по себе травматическая процедура. Она нарушает защитные свойства дыхательных путей, например, мукоцилиарный клиренс (когда реснитчатые клетки, выстилающие дыхательные пути, выводят патогенные организмы, — «Газета.Ru»)», — обратила внимание эксперт.
Также возможно формирование биопленки из микроорганизмов вокруг трубки аппарата ИВЛ, что затрудняет естественный ответ иммунитета больного — из-за нарушения защитной функции легких к уже имеющейся коронавирусной инфекции присоединяется и грибковое поражение.
Вместе с тем общей практики Анастасия Тараско сказала «Газете.Ru», что аппараты ИВЛ также нарушают естественные дренажные функции легких — механическое очищение воздуха в бронхах. «Это приводит к размножению патогенной микрофлоры, в том числе и грибковой», — отметила она.
Диагностировать грибковое осложнение не всегда удается вовремя — именно это и приводит к летальным исходам, добавила Мария Польнер.
«Симптомы грибковой инфекции (ухудшение общего состояния, повышение температуры тела, учащения частоты сердечных сокращений, появление отделяемого из дыхательных путей) очень схожи и с самой коронавирусной пневмонией, и иногда для определения диагноза необходима рентгенография грудной клетки и бронхоскопия, что является сложными процедурами для человека в реанимации», — пояснила врач.
Анастасия Тараско рассказала, что помимо грибковых поражений, наиболее частым осложнением у пациентов на ИВЛ является внутрибольничная инфекция (любые клинически выраженные заболевания микробного происхождения, поражающие больного в стационаре).
«Это самые агрессивные и самые устойчивые к лекарствам патологии, свойственные больным, находящимся в реанимации. К счастью, у врачей уже есть четкий алгоритм, как бороться с такими заболеваниями», — подчеркнула специалист.
Нередко среди осложнений от ИВЛ встречаются бронхиты, трахеобронхиты, свищи гортани (механическое поражение гортани), а также кровотечения сосудов легких, что в некоторых случаях может стать для пациента фатальным.
«Как правило, такие осложнения происходят из-за нарушения техники проведения ИВЛ, поэтому от врача требуется максимально аккуратная и выверенная работа», — заключила медик.
В Минздраве пояснили, почему использование ИВЛ сопряжено с риском
В Нью-Йорке 80% пациентов с коронавирусом, помещенных на искусственную вентиляцию легких, не выживают, сообщает агентство Associated Press со ссылкой на заявление местных властей.
Как уточнил руководитель Американской ассоциации пульмонологов доктор Альберт Риццо, похожая ситуация обстоит и в других штатах. Кроме того, аналогичные сообщения поступили из Великобритании: в стране смертность пациентов с COVID-19, помещенных на вентиляцию легких, составляет 66%. Как сообщает издание Daily Mail, в госпитале Национальной службы здравоохранения в Лондоне волонтеров открыто предупреждают — если человека подключили к ИВЛ, то вероятность летального исхода составляет от 50 до 80%.
Британский Национальный Центр аудита и исследований интенсивной терапии уже провел исследование на эту тему: врачи изучили процесс развития болезни у 775 пациентов, которые переносили COVID-19 в тяжелой форме и были подключены к аппаратам ИВЛ. Согласно полученным данным, из 98 пациентов, которым потребовалась расширенная респираторная поддержка, выжили только 33 человека (34%). Для остальных она оказалась бесполезной и не смогла спасти жизнь.
Как объяснил «Газете.Ru» главный пульмонолог Минздрава РФ Сергей Авдеев, причина высокой смертности пациентов с коронавирусом, помещенных на ИВЛ, заключается в том, что каждый из них находится в очень тяжелом состоянии к моменту подключения.
«Мы отслеживаем статистику наших зарубежных коллег, которая посвящена смертности пациентов с коронавирусом на искусственной вентиляции легких. По всему миру ситуация схожая – очень высокая летальность пациентов. Однако стоит отметить, что если речь идет про использование ИВЛ для поддержания жизнедеятельности пациента с коронавирусом, – это крайне тяжелый больной, шансы на выздоровление которого изначально ниже, чем у других. Сама по себе пневмония — тяжелейшее инфекционное заболевание. Она имеет серьезное течение, в которое патологически вовлекаются много функционирующих альвеол, которые осуществляют газообмен», — отметил специалист.
Согласилась с коллегой и врач-пульмонолог независимой частной клиники Вера Литкова, которая отметила, что подключение к ИВЛ является одним из самых последних шагов, на который решаются врачи. Тогда медики признают, что других способов спасти человека уже не остается.
«На ИВЛ обычно помещают самых тяжелых пациентов, поэтому такая высокая смертность связана в первую очередь с этим. Не из-за того, что их поместили на вентиляцию, а из-за того, что они и без того находились в крайне тяжелом состоянии прогрессирования респираторной недостаточности. Врачи до последнего момента пытаются избежать подключения пациента к аппарату, так как это означает, что других выходов просто нет», — сообщила Литкова «Газете.Ru».
По словам Авдеева, показания к подключению пациентов к ИВЛ четко прописаны в рекомендациях для медиков. Если специалисты решаются на эту процедуру, они уже понимают, что для человека она может стать последним шансом на спасение.
«Я не могу обвинить ИВЛ в том, что пациенты умирают. Думаю, никто из моих коллег этого не сделает. У нас четко прописаны показания к использованию этих аппаратов. Сама по себе ИВЛ – это терапия, которая назначается тяжелым пациентам, собственные легкие которых просто не справляются с вирусом. Для поддержания газообмена необходимо замещение протезирования функции легких. Это, по сути дела, шаг отчаяния. Но без этого, к сожалению, шансов на спасение у таких больных вообще нет», — подчеркнул пульмонолог.
Тем не менее назвать методику ИВЛ абсолютно безвредной также нельзя, уверен главный пульмонолог Минздрава.
«У нас уже давно есть сведения о так называемых ИВЛ-ассоциированных повреждениях легких. ИВЛ безусловно имеет определенный повреждающий потенциал, поэтому в этой области даже существует понятие «протективная» вентиляция легких. Сегодня наши коллеги – врачи, реаниматологи – в первую очередь выбирают щадящие режимы, малые дыхательные объемы, пытаются не форсировать повышение давления в дыхательных путях», — заключил Авдеев.
Что касается долгосрочных осложнений, которые могут возникнуть после применения ИВЛ, то они могут варьироваться в зависимости от количества времени, проведенного пациентом в подключенном состоянии, считает пульмонолог Литкова. Люди с коронавирусом, как правило, находятся на ИВЛ от одной до двух недель, в то время как больным бактериальной пневмонией достаточно побыть на вентиляции сутки или двое.
«Осложнения бывают совершенно разные, все зависит от конкретного случая. Большую роль играет то, сколько времени пациент находится на вентиляции легких – это может быть как пять дней, так и целый месяц. Естественно и масштаб влияния на легкие от этого сильно различается. Также стоит учитывать изначальное состояние пациента, сопутствующие заболевания», — заявила врач.
Ранее тот факт, что врачи прибегают к ИВЛ, лишь когда не помогают другие методы, признавал главный основного инфекционного госпиталя Москвы Денис Проценко. И происходит это не из-за недостатка аппаратов, а по медицинским показателям — в московских больницах врачи располагают пятью тысячами аппаратами ИВЛ.
Медик также объяснил сам процесс в организме, вследствие которого возникает потребность в искусственной вентиляции легких.
«У пациента снижается напряжение кислорода в артериальной крови. Это происходит, потому что очень большой объем легочной ткани включается в вирусное поражение, после чего она перестает выполнять свою основную функцию – перенос кислорода извне в кровь. От этого возникает компенсаторная одышка, потому что пациенту этого кислорода не хватает, и он начинает чаще дышать, чтобы компенсировать объем переноса кислорода», — сообщал он.
Самым простым способом избавить пациентов от осложнений Проценко назвал переворот больного со спины на живот. Благодаря этому жидкость, которая скапливается в легких, не поджимает легкие, не влияет на газообмен и позволяет пережить критическую ситуацию.
Коронавирус и ИВЛ: как лечат самых тяжелых пациентов
— На какие сутки обычно развивается коронавирусная пневмония, требующая серьезной медицинской помощи? Часто слышу, что поражение легких начинается еще до первых симптомов заболевания.
Степень тяжести и распространенность воспалительного процесса в легких напрямую зависят от так называемой вирусной нагрузки, то есть количества вирусных частиц, которые попали в организм человека. Свою роль играют и состояние иммунной системы, генетические особенности, наличие сопутствующих заболеваний. Соответственно, чем больше вирусных частиц, слабее иммунитет, тем быстрее развивается и тяжелее протекает процесс. Хронические заболевания или какие-то генетические особенности, врожденные патологии тоже могут привести к более тяжелому течению COVID-19.
Действительно, поражение легких начинается еще до появления первых симптомов заболевания, но это вполне закономерно. Не будет клинических симптомов, если нет поражения. Я бы сформулировала эту мысль по-другому: главной особенностью COVID-19 является то, что имеющаяся у пациента клиническая картина часто не соответствует степени поражения легких. Этот феномен проявляется, например, неожиданными находками двусторонних пневмоний при случайно выполненных рентгенографии или компьютерной томографии легких. То есть человек чувствует себя хорошо, серьезных жалоб нет, а обратился в учреждение здравоохранения с каким-то другим заболеванием, ему выполнили КТ или рентген и нашли пневмонию. При этом характерных признаков воспаления (кашля, температуры, одышки) не было. Эта особенность коронавирусной инфекции и ставит ее в уникальное положение, когда приходится предпринимать комплекс шагов для своевременного выявления.
— В ситуации, если это случайно выявленная пневмония, она протекает легко или может перейти в тяжелую форму?
К слову, на многих смартфонах, фитнес-трекерах, умных часах есть функция пульсоксиметра. Например, в некоторых моделях смартфонов на задней панели рядом с камерой находится датчик сердечного ритма. К нему надо приложить палец и с помощью установленного приложения измерить уровень сатурации и частоту сердечных сокращений.
— В каких случаях принимается решение о подключении пациента с COVID-19 к аппарату искусственной вентиляции легких? Речь идет о пограничных состояниях?
— В принципе некорректно сравнивать летальность среди тех пациентов, которые находились на аппарате искусственной вентиляции легких, и тех, которые обошлись без ИВЛ. Это две совершенно разные группы. В аппаратном дыхании нуждаются люди, которые по каким-то причинам не могут дышать самостоятельно, у них критически нарушен газообмен в легких: кислород не может перейти из легочной альвеолы в кровь, а углекислый газ, наоборот, из крови в альвеолу. Это угрожающая жизни ситуация, поэтому перевод на ИВЛ действительно в какой-то мере последний шанс на спасение.
Что касается SARS-COV-2, который вызывает COVID-19, на сегодня лекарственных средств с хорошей доказательной базой против этого вируса нет. Мы уповаем на ответ собственной иммунной системы человека. Аппаратная поддержка (по сути, искусственное жизнеобеспечение) дает время организму справиться с вирусной нагрузкой.
— Есть ли методы, позволяющие отсрочить перевод пациентов с коронавирусом на искусственную вентиляцию легких?
На ИВЛ переводятся только те пациенты, у которых кислородотерапия с помощью носовых катетеров или лицевой маски и поворот на были неэффективны. Если эти меры не позволяют добиться улучшения оксигенации, мы принимаем решение о переводе на аппаратное дыхание, что позволяет моделировать функцию дыхания и увеличить процент кислорода в подаваемой смеси.
— Пожалуй, только высококлассный специалист четко знает, когда человека нужно переводить на ИВЛ. Ведь промедление, как и спешка, может сыграть не в пользу человека.
— Действительно, это должны быть высококвалифицированные анестезиологи-реаниматологи со стажем. На самом деле есть ряд еще более тонких и информативных показателей, кроме сатурации. Например, в реанимационных отделениях мы берем артериальную кровь для проведения лабораторных исследований, анализируются ее кислотно-основное состояние и газовый состав. Если парциальное напряжение кислорода меньше определенного уровня, это является абсолютным основанием для перевода на искусственную вентиляцию легких.
— А проводится ли обучение врачей в регионах? Ежедневно появляются новые знания по ведению коронавирусных пациентов, этот опыт важно донести до коллег.
— За каждым регионом закреплены консультанты, которые оказывают методологическую и практическую помощь, при необходимости могут выехать в конкретную больницу. Например, я закреплена за Гомельской областью. Кроме того, мы записываем видеолекции для докторов. Работы много, но она слаженная, врачи знают, что им делать.
Что касается перевода на ИВЛ, после 2009 года, когда была вспышка пневмоний, вызванных свиным гриппом, наша служба получила уникальный опыт. За эти годы мы очень далеко шагнули. В Беларуси накоплены знания и методики выхаживания пациентов с тяжелыми респираторными дистресс-синдромами, поэтому к этой пандемии мы были хорошо подготовлены. Аппаратов искусственной вентиляции легких у нас достаточно, есть квалифицированные кадры.
По данным наших зарубежных коллег, и мы это видим тоже, частота тромбозов у пациентов с COVID-19, находившихся в отделениях реанимации и интенсивной терапии, составляет порядка 30%. То есть у каждого третьего пациента с тяжелым течением COVID-19 имеют место какие-либо тромботические осложнения. Это могут быть тромбозы глубоких вен, тромбоэмболия легочной артерии, острый коронарный синдром, инфаркты или ишемические инсульты. Еще одной особенностью коронавирусной инфекции является то, что при COVID-19 отмечается полиорганность повреждения. То есть страдают не только легкие, но и сердце, и почки, и нервная система. А в этом случае ИВЛ не поможет, нужно улучшать реологические свойства крови.
— Многих ли пациентов удается отключить от ИВЛ и перевести в палату?
— Вопреки распространенному среди обывателей мнению, ИВЛ не приговор, отключить от аппарата удается достаточно много пациентов. Однако нужно понимать, что процесс отлучения может занимать до двух третей всего времени нахождения на искусственной вентиляции легких. Снять пациента с ИВЛ непросто, это искусство.
У человека, которого в критическом состоянии перевели на аппаратное дыхание, в течение нескольких дней развивается атрофия мышц. Особенно это касается пожилых людей, которым и так свойственна возрастная естественная потеря массы и силы мышц. Если пациент неделю находился на ИВЛ, заставить его мышцы снова работать становится очень сложно. Процесс отлучения пожилых от искусственной вентиляции легких занимает дни, недели. Обязательно приходит реабилитолог, делаем гимнастику и т.д.
— Как проходит отлучение пациента от ИВЛ? Есть ли какие-либо техники тренировки дыхания?
Процесс отлучения от аппарата постепенный. Как я отмечала, он может занимать от нескольких дней до нескольких недель в зависимости от возраста пациента, тяжести заболевания. Сначала мы тренируем дыхание с помощью аппарата, постепенно изменяя параметры. Условно говоря, здоровый человек делает 16 вдохов в минуту. Мы выставляем специальный режим вентиляции, чтобы аппарат дышал за пациента 12 раз, а остальные четыре вдоха он делал сам. Затем начинаем снижать аппаратную поддержку и в итоге выставляем режим спонтанного дыхания. И только тогда, когда у человека появляются силы, ставится вопрос о том, чтобы полностью снять его с ИВЛ.
— Нуждаются ли пациенты с COVID-19 после этого в длительной реабилитации?
— Все пациенты, которые проходят через критические состояния в реанимации, в том числе после пневмоний, нуждаются в длительной реабилитации. И легкие нужно восстановить, и оправиться от стресса. У нас ежегодно есть пациенты с тяжелыми пневмониями, дистресс-синдромами, система их реабилитации хорошо налажена.
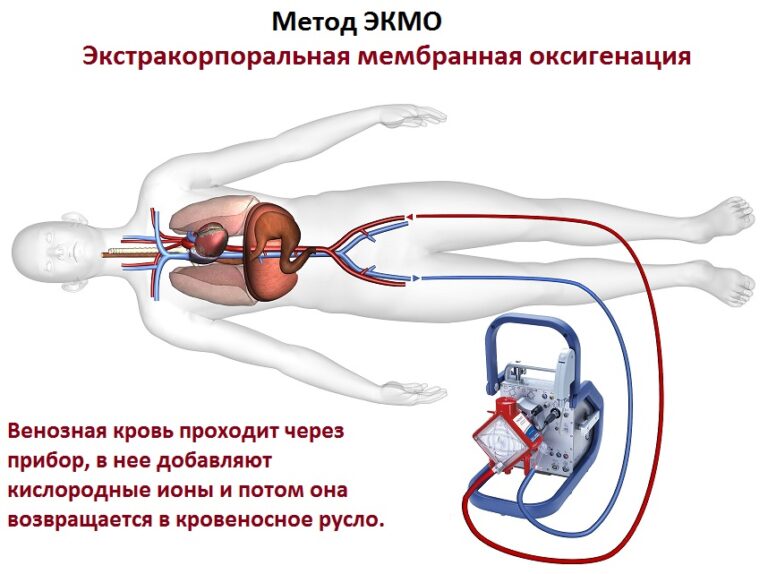
— Может ли экстракорпоральная мембранная оксигенация (ЭКМО) стать альтернативой ИВЛ при лечении коронавирусных пациентов?
— ЭКМО широко применяется, в частности, в кардиохирургии. Что касается тяжелых форм ОРДС, экстракорпоральная мембранная оксигенация показана пациентам с тяжелыми его формами, когда кислород не проходит из альвеол в кровь, то есть при неэффективности поддержания газообмена с помощью ИВЛ. Однако эта процедура непростая, очень дорогая и требует специально подготовленного персонала. Ни в одной стране мира ЭКМО не является панацеей и не может служить полноценной альтернативой ИВЛ, потому что тяжесть состояния связана не только с респираторными нарушениями, но и тромбозами, тромбоэмболиями и диссеминированным внутрисосудистым свертыванием крови.
Метод может точечно использоваться в отдельных случаях при ряде условий. При COVID-19 ЭКМО на сегодня используется нечасто. С момента начала эпидемии пациентам с подтвержденным диагнозом во всем мире проведено более 800 таких процедур, в том числе свыше 200 в Европе. С учетом количества заболевших это очень маленький процент.
— По прогнозам экспертов, коронавирусом переболеет большая часть земного шара. К счастью, 80-85% перенесут заболевание бессимптомно или в легкой степени. Какие рекомендации можно дать населению, чтобы не допустить тяжелого течения болезни и, соответственно, не попасть на ИВЛ?
Избежать встречи с вирусом будет трудно. Сейчас многие эксперты действительно прогнозируют, что около 70% населения земного шара переболеют. Этот вирус имеет тенденцию встроиться в обычную сезонную заболеваемость, поэтому не встретим его сегодня или завтра, встретим через год. В любом случае нужно постараться снизить вирусную нагрузку с помощью тех рекомендаций, которые дает наша система здравоохранения. Это очень простые правила, которые можно соблюдать и при этом работать и жить активной жизнью.
Например, группе риска в общественных местах желательно носить маски. Здоровым людям, кто не входит в группу риска, это не обязательно. Вместе с тем призываю к ответственности: если вы чувствуете себя плохо, вам не здоровится, проявите уважение к обществу и тоже наденьте маску, чтобы не заразить тех, кто находится рядом с вами.
Если вы не равнодушны и заботитесь об экологии, пользуйтесь в быту многоразовыми масками. Сейчас их в магазинах полно, на любой вкус и цвет, и стоят недорого. Неприятно видеть кучи выброшенных масок, валяющихся на земле возле лечебных учреждений, магазинов, во дворах. Да и в океане уже плавают тонны масок.
ИВЛ при коронавирусе
Важное о коронавирусе
В 2020 году на фоне пандемии коронавирусной инфекции выражение «искусственная вентиляция лёгких» и аббревиатуру ИВЛ узнали даже люди, далёкие от медицины. В практике анестезиологов-реаниматологов аппарат ИВЛ – штатный инструмент жизнеобеспечения, прежде всего, при хирургических вмешательствах, когда пациент не может дышать самостоятельно из-за введённых мышечных релаксантов. Вентиляцию применяют при травмах, интоксикациях, черепно-мозговых травмах и органических поражении нервной системы, приведшем к параличу дыхательной мускулатуры. Искусственная вентиляция легких при коронавирусе – «процедура последней надежды» при развитии острого респираторного дистресс-синдрома (дыхательной недостаточности). ОРДС, наряду с цитокиновым штормом и септическим шоком, а также резким повышением свёртываемости крови – грозное осложнение COVID-19, вызывающее наибольшее число летальных исходов и долговременных органических поражений всех систем, не только лёгких. К сожалению, в общественном сознании закрепилось немало недостоверной информации и просто мифов относительно применения механической вентиляции и выживаемости после ИВЛ при коронавирусе. Ниже мы постараемся эти мифы развеять.
Зачем ИВЛ при коронавирусе?
Кому требуется ИВЛ при коронавирусе?
Механическая вентиляция лёгких при коронавирусе показана при развитии острой дыхательной недостаточности, приведшей к гипоксии (кислородному голоданию). Внешне она проявляется одышкой, быстрой утомляемостью, бледностью или даже синюшностью кожных покровов. Подробнее про симптомы ОРДС при COVID-19 можно почитать здесь.
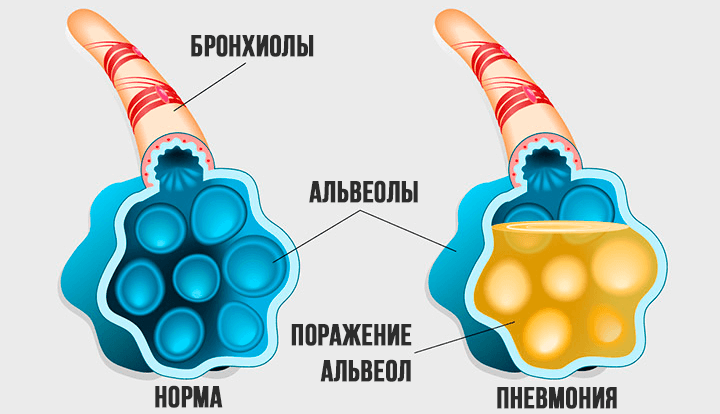
Причина респираторного дистресс-синдрома – в отёке лёгких. Поражённый вирусом эпителий альвеол становится проницаемыми, и они заполняются кровью и межклеточной жидкостью, переставая участвовать в газообмене. Справедливости ради отметим, что поражение лёгких – основная, но не единственная причина гипоксии при коронавирусе. Снабжение тканей кислородом, прежде всего мозга и сердечной мышцы, ухудшается ещё и из-за способности вируса поражать красные кровяные тельца (эритроциты), которые «развозят» по организму кислород.
Из-за нейротоксического эффекта вируса пациент не ощущает дыхательного дискомфорта (состояние сродни высотной болезни альпинистов), между тем быстро прогрессирующее разрушение лёгких делает болезнь необратимой. Вот почему решение о респираторной поддержке и подключении к ИВЛ при коронавирусе принимается после измерения сатурации (содержания кислорода в крови). Обычно такие меры принимаются при снижении оксигенации ниже 90%, однако в каждом конкретном случае учитывает комплекс факторов:
Нахождение пациента на ИВЛ требует круглосуточных усилий целой реанимационной бригады (врача анестезиолога-реаниматолога и двух медсестёр или медбратьев). Больные с избыточным весом требуют ещё большего внимания и усилий. Поместить на вентиляцию всех больных технически невозможно, да в этом и нет необходимости.
В то же время весной 2020 года в Европе и в Северной Америке (страны со значительным числом возрастных пациентов) отмечались случаи вынужденной сортировки больных. Из-за дефицита аппаратов ИВЛ на вентиляцию в первую очередь направлялись пациенты с бо́льшими шансами на выживание.
Какие аппараты ИВЛ используют при ковиде?
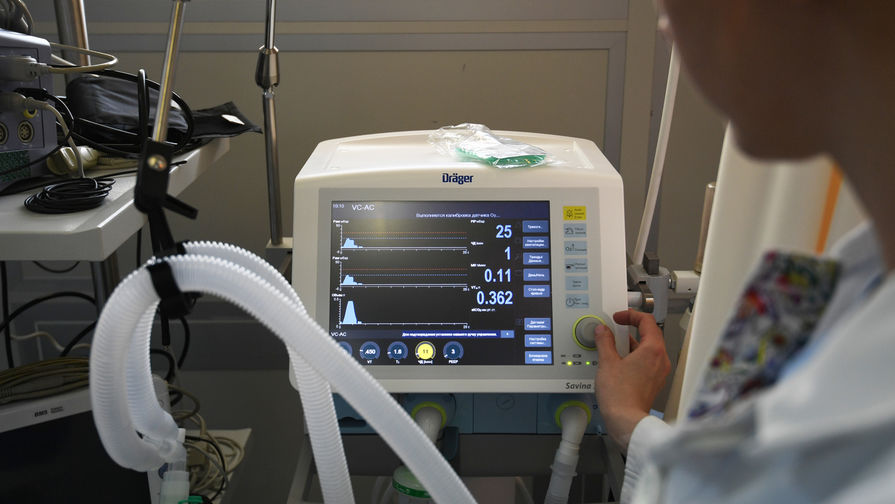
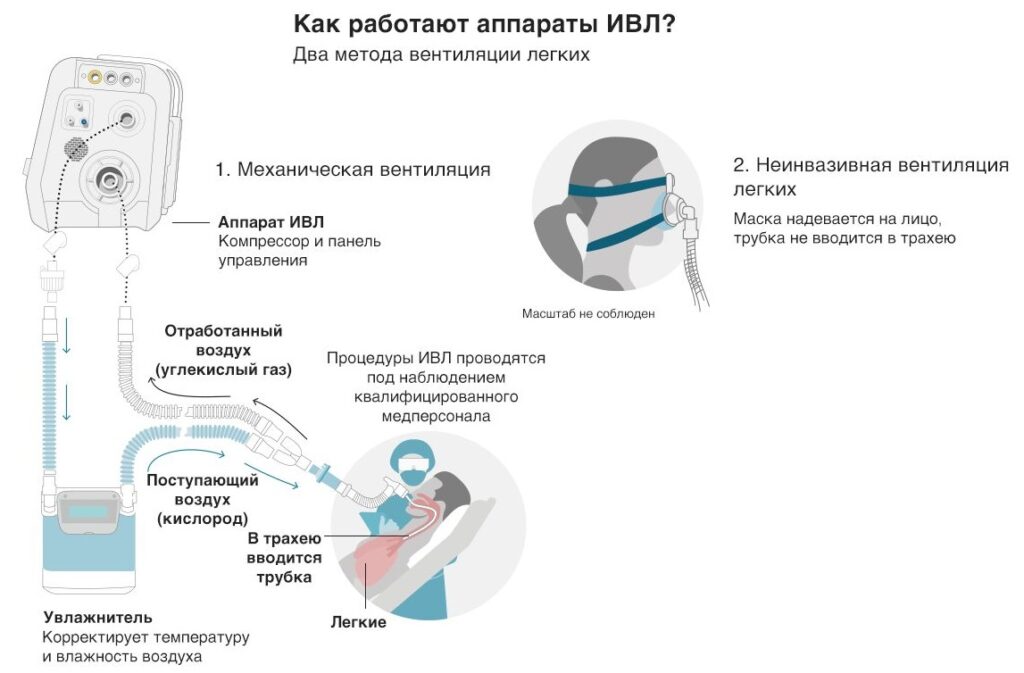
Аппаратная вентиляция лёгких – это не просто закачка в дыхательные пути обогащенного кислородом воздуха с помощью кислородного концентратора. Современный аппарат ИВЛ – высокотехнологичное устройство, которое способно гибко менять режимы и поддерживать газообмен в течение длительного времени. Аппараты отличаются интеллектуальным уровнем: наиболее продвинутые модели способны самостоятельно анализировать состояние пациента и принимать текущие решения без непосредственного участия врача.
Принцип работы устройства заключается в подаче кислородосодержащей смеси с давлением чуть выше атмосферного и с контролем объема и состава смеси на вдохе и выдохе. Аппараты, установленные в операционных, способны также смешивать и дозировать газообразные и аэрозольные продукты. Рядовые аппараты ИВЛ рассчитаны только на подачу кислорода.
Неинвазивная вентиляция легких
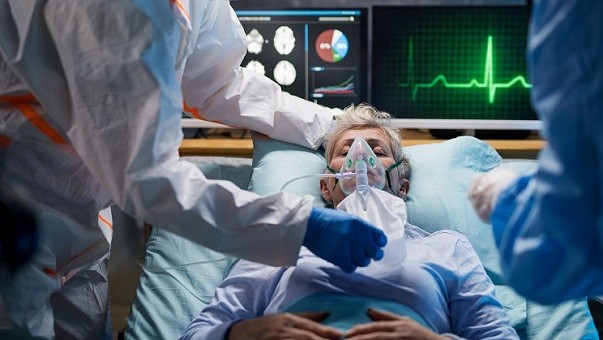
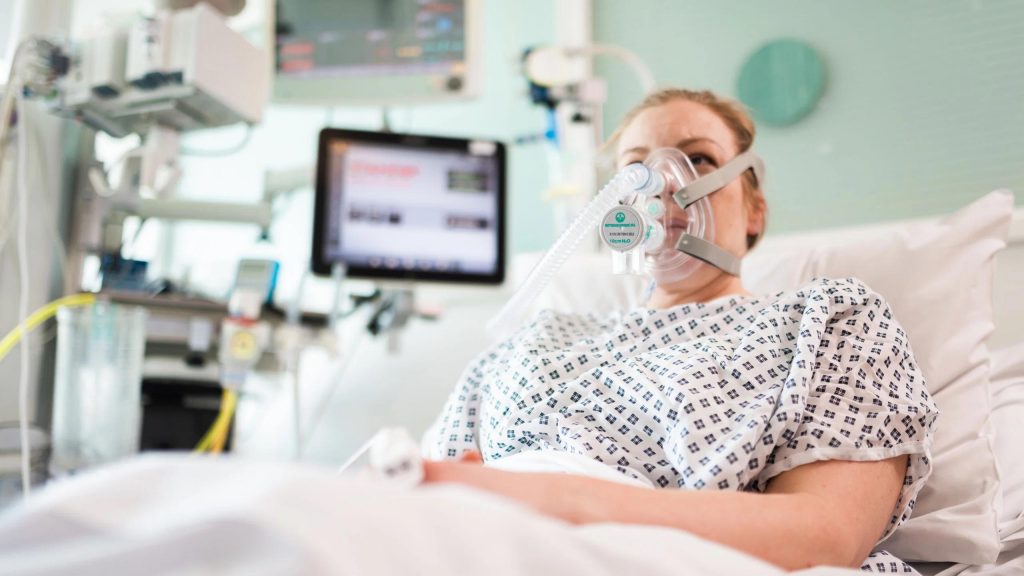
Для кислородной поддержки больных средней тяжести используют носовые канюли и масочные респираторы. Канюля обеспечивает подачу смеси с 40% кислорода. Маска плотно облегает лицо и подаёт в нос и рот воздух, обогащённый кислородом на 60%. В состав ингаляции могут включаться лекарственные препараты (муколитики, антибиотики). Больной находится в сознании, общается с врачом и почти сразу после начала поточной респираторной поддержки чувствует себя гораздо лучше.
Инвазивная вентиляция легких
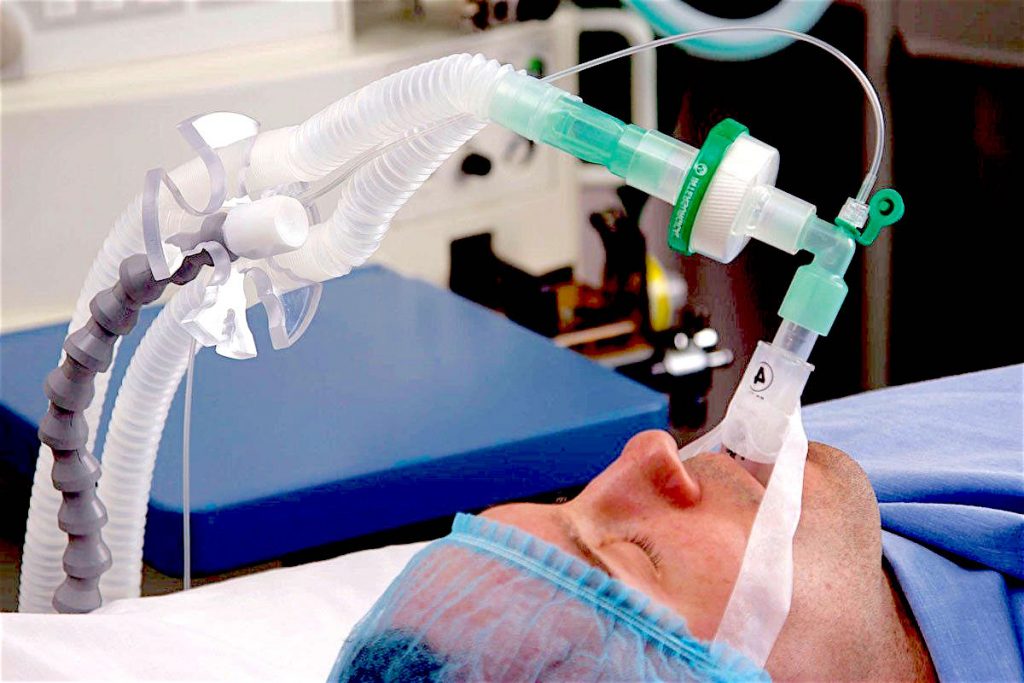
В тяжелых случаях приходится прибегать к интубации – введению дыхательной трубки в трахею пациента. На конце трубки закреплён эластичный шарик, который раздувается воздухом и удерживает трубку внутри. Если по прогнозам специалистов предполагается длительное (более 7 дней) нахождение больного на ИВЛ, ему устанавливают внешнюю трахеостому.
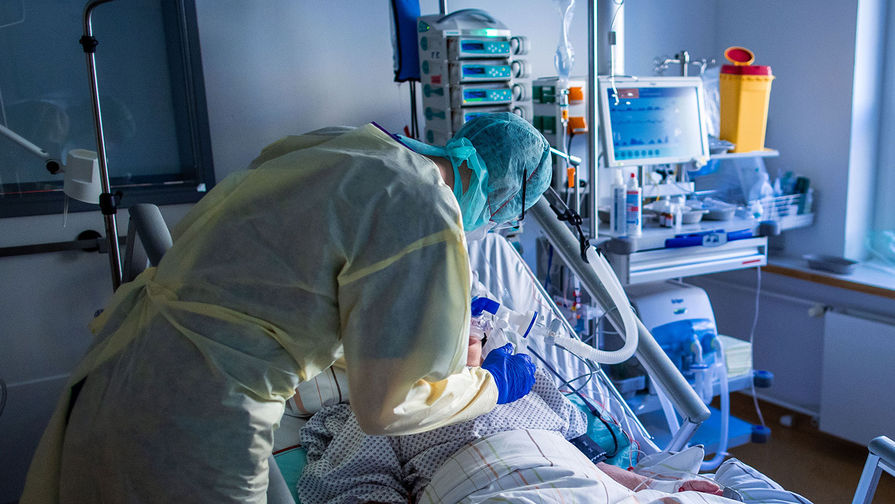
Во всех случаях из-за болезненности процедуры и крайнем дискомфорте от нахождения инородного тела в горле пациента вводят в медикаментозный сон — искусственную кому. Он находится без сознания вплоть до отключения от ИВЛ. Большинство пациентов на инвазивной вентиляции не помнят ничего, что происходило с ними в ОРИТ.
Всё это время питание и введение пероральных лекарственных препаратов осуществляется через зонд. В мочеиспускательный канал ставится катетер для отведения мочи. Сотрудники реанимации проводят регулярную санацию трахеобронхиального дерева, следят за гигиеной пациентов, по возможности подстригают им ногти, чистят зубы, удаляют растительность у мужчин на лице. Это крайне важно не только с точки зрения эстетики, но и в плане предотвращения вторичных инфекций.
Подключение к ИВЛ при коронавирусе предполагает помещение больного на живот, в так называемую прон-позицию как минимум на 16 часов в сутки. В таком положении оптимизируется нарушенный кровоток и газообмен в поражённых лёгких. К сожалению, длительное нахождение в такой позе приводит к появлению пролежней на лице. Не спасают даже специальные гелевые подушки и регулярная смена положения головы. Неизбежен риск пролежней и на теле пациента ввиду его неподвижности. Особенно уязвимы люди с избыточной массой тела, для них даже конструируют специальные кровати.
Режимы аппарата
Современные аппараты ИВЛ способны работать в десятках режимов и подрежимов, причём разные производители подчас именуют их по-разному. В таблице дана наиболее распространенная классификация схем работы «вентиляторов» (по-английски и в русском переводе).
| Сокращение | Расшифровка | Русский перевод |
| СРАР | Continuous Positive Airway Pressure | Постоянное положительное давление в дыхательных путях. Спонтанное дыхание пациента при непрерывной подаче воздушной смеси. |
| CMV | Continuous mandatory ventilation | Постоянная и равномерная принудительная вентиляция. |
| IRV | Inverse Ratio Ventilation | Принудительная вентиляция, при которой вдох длиннее выдоха. |
| PCV | Pressure cycled ventilation | Циклическое переключение с вдоха на выдох при достижении порогового значения давления в легких. |
| PSV | Pressure Support Ventilation | Поддержка спонтанного вдоха пациента. |
| IMV | Intermittent Mandatory Ventilation | Согласованное чередование принудительных вдохов со спонтанными. |
| BIPAP | Biphasic positive airway pressure | Чередование более высокого и низкого давления. |
| MMV | Mandatory minute ventilation | Аппарат с заданным интервалом отслеживает количество вдыхаемого и выдыхаемого воздуха и корректирует поток. |
| Dual Control Breath | Dual Control Breath | Аппарат оперативно меняет доставляемый объём в рамках одного вдоха, ориентируясь на давление в лёгких. |
Этим перечнем режимы аппаратов ИВЛ далеко не ограничиваются. Ещё раз обратим внимание на терминологические разночтения у разных производителей техники. Настроить процесс искусственной вентиляции лёгких при ковиде непрофессионалу не под силу (впрочем, едва ли он сумеет и просто грамотно интубировать пациента). Когда в начале пандемии весной 2020 года состоятельные граждане приобретали домой аппараты ИВЛ, у реаниматологов это вызывало лишь сочувственное недоумение.
Как подключают к ИВЛ при коронавирусе
С неинвазивной вентиляцией легких при коронавирусе проблем обычно не бывает. Больной напуган усиливающейся нехваткой воздуха, а маска и даже носовая канюля даёт немедленное облегчение. Этические проблемы возникают при необходимости интубации. Тут возможны два варианта:
Но вот согласие на ИВЛ получено, и врачи приступают к борьбе за жизнь больного. Сначала снимается ажитация (состояние тревоги и страха перед процедурой). Затем вводятся внутривенно анальгетики и седативные препараты, обеспечивающие долговременную депрессию сознания, но сохраняющие за пациентом способность к естественным физиологическим реакциям, в том числе к спонтанному дыханию.
Интубация (процесс введения трубки в трахею) у профессионального врача анестезиолога-реаниматолога занимает не более 20 секунд. В то же время на практике у врачей встречаются трудные интубации. Сложности обусловлены:
Людям, страдающим ожирением, при ковиде не везёт вдвойне. Они и так относятся к группе риска, а анатомические особенности тела могут помешать реанимационным мероприятиям. Впрочем, у реаниматологов всегда остается возможность провести хирургическое вмешательство и установить трахеостому.
Прогнозы выживаемости на ИВЛ при коронавирусе
Говорить о том, каковы шансы выжить после подключения к ИВЛ, не совсем корректно. Искусственная вентиляция – это не лечение, а неотложное мероприятие, которое спасает от быстрой, но мучительной смерти от удушья. Прогноз зависит от того, насколько успешно врачи смогут справиться с воспалительным процессом в лёгких, тромбозами, цитокиновым штормом и сепсисом, а также с неизбежным обострением попутных заболеваний.
Сколько лежат на ИВЛ при COVID-19?
Ни в одном протоколе Минздрава не найдете сведений о том, сколько держат на ИВЛ при коронавирусе. Правило однозначно: чем меньше, тем лучше. Вентиляция лёгких, особенно инвазивная, — это крайняя мера, которая при вcей своей спасительной составляющей имеет массу побочных эффектов:
Увы, и в нашей стране, и за рубежом случались поломки аппаратов ИВЛ, приводившие к гибели пациентов.
Последствия ИВЛ
Упомянутый выше доктор Марик призывал: «Избегайте интубации, старайтесь ограничиться кислородом через маску. Смертность при интубации велика». Момент спорный. Пациенты умирали не от ИВЛ, а от необратимых поражений органов и тканей, легких, сердца, сосудов, почек. Вовремя назначенная и профессионально завершенная вентиляция сама по себе не убивает, а травмы зубов при трудной интубации или инфицированные пролежни всё же не фатальны. Однако огромную роль в предотвращении осложнений играет профессионализм врачей анестезиологов-реаниматологов и младшего медицинского персонала, их сплоченность и самоотверженность. Денис Проценко, главный «Коммунарки», уверен, что именно командный дух коллектива помогает ему спасать жизни безнадежных пациентов.
Чем можно заменить искусственную вентиляцию легких?
В тяжёлых случаях ковида, особенно при сочетании острой дыхательной недостаточности с цитокиновым штормом и гиперкоагуляцией крови, разумной альтернативы инвазивной вентиляции нет – без неё пациент обречён. Существует процедура экстракорпоральной мембранной оксигенации (ЭКМО), применяемая как симптоматическая терапия, при которой в организм поступает обогащенная кислородом кровь. Но метод ЭКМО сложный и дорогостоящий, выполняется в единичных клиниках и применяется лишь в самых критических случаях. При ЭКМО выживаемость – 1 человек из 10. Выживаемость после ИВЛ при коронавирусе сейчас оценивается в разных источниках по-разному. Наиболее пессимистично настроенные эксперты оценивают смертность на инвазивной ИВЛ в 76%, на неинвазивной – в 36%. Но это касается лишь пациентов, переведённых или сразу поступивших в ОРИТ.
Тяжелое и очень тяжелое течение болезни вызывает, кроме того, серьезные осложнения, которые также могут стать причиной смерти уже после выписки из стационара.
Советы врачей о вентиляции легких при ковиде
Первый и самый главный совет – не болеть и не попадать на любую искусственную вентиляцию легких, хоть инвазивную, хоть неинвазивную. Риск баротравмы или повреждения зубов при интубации есть даже при относительно безобидной операции по удалению желчного пузыря, что же говорить о неделях на ИВЛ при ковиде. Носите маски, соблюдайте социальную дистанцию, ограничьте круг контактов. Если вы всё-таки заразились и лечитесь пока дома, старайтесь всеми силами предупредить дыхательную недостаточность. Спите на животе, выполняйте простые, но эффективные упражнения дыхательной гимнастики – надувайте шарики или дуйте в воду через трубочку. При появлении одышки, боли в груди и неснижающейся высокой температуре вызывайте скорую помощь.
Отзывы переболевших коронавирусом с применением ИВЛ
Я был, что называется ковид-диссидентом или коронаскептиком. Считал что это обычный грипп, только от китайской летучей мыши. Маску не носил из принципа, один раз даже чуть с самолета не сняли. И вот в сентябре заболел. Неделю проходил с температурой, кашлем, потом вроде все прошло. И вдруг однажды дома понял, что разучился дышать. Все перепугались больше меня. Хорошо скорая приехала быстро. Все в скафандрах, как космонавты. Надели кислородную маску, отвезли на КТ. 50% поражения лёгких. В реанимацию. Сначала лежал в маске, на неинвазивной вентиляции легких. Но потом и она не стала спасать. Врач говорит, будем тебя интубировать. Рот нормально открывается? Зубы целы? А мне уже все равно, делайте говорю что хотите. В общем надели маску, что-то ещё ввели в вену и я отключился. Очнулся будто через полчаса. Оказалось, через неделю. Понял по щетине – порядком оброс. С возвращением говорят. Повезло тебе, парень. Ребята! Это все серьезно! Носите эти дурацкие маски! Искусственная вентиляция лёгких при коронавирусе это конечно весело и в диковинку, но лучше туда не попадать!
Юрий, 37 лет
Короной я, похоже, заразилась в больнице, где лежала в кардиологии. Это было ещё весной, когда про ковид никто толком не знал. Поняла что что-то не так, когда отделение закрыли на карантин. Никого не принимают и не выписывают. Вскоре поднялась температура, заболели голова и горло. Я жутко кашляла, сворачивало в три погибели. Становилось все хуже и однажды я почувствовала, что задыхаюсь. Прибежали медсестры, все уже ходили в защитных костюмах. Быстро меня на каталку и в палату интенсивной терапии. В ПИТ я пробыла три дня. К счастью до трубки дело не дошло. Откачали с помощью маски, потом вставили трубку в нос. Я дышала и просила высшие силы только об одном – дайте сил и здоровья этим врачам и медсестрам, что с нами возятся!
Надежда, 57 лет
Нашу маму скорая забрала после недели с температурой 39 и кашлем. Она жаловалась на одышку и однажды вечером побледнела и стала хрипеть, в прямом смысле задыхаться. Врач спросил возраст, узнал что 75 лет и с сомнением начал куда-то звонить. Потом посветлел лицом и сказал, что есть свободные ковидные койки. Быстро загрузились в машину и через весь город поехали. Мама под кислородом. Ей стало лучше, она даже сама вышла в приемном отделении, но тут ей снова поплохело. Её сразу на каталку и в реанимацию. Я осталась оформлять документы. Часа через два пришел врач, сказал, что маму сразу подключили к аппарату ИВЛ. Состояние тяжелое, ещё бы несколько часов, и мы бы её потеряли.
На инвазивной вентиляции легких она провела неделю. Потом ещё неделю просто в реанимации с респираторной поддержкой. И две недели в обычной палате, там тоже был подведен кислород, но он ей к счастью уже не понадобился.
Мария, 44 года