Коварный инфекционный мононуклеоз: разберемся, чем он опасен и как его обнаружить
Сейчас все чаще можно услышать сложное и несколько пугающее название болезни — инфекционный мононуклеоз (ИМ). Но даже если это название для вас ново, вероятность, что вы или ваш ребенок уже столкнулись с его возбудителем, достаточно велика. При том, что распространенность этой болезни весьма широка, она не всегда диагностируется правильно. Это связано с тем, что проявляться мононуклеоз может по-разному — как у детей, так и у взрослых. Он способен умело маскироваться и имеет тенденцию к хронитизации. Неудивительно, что мононуклеоз считается крайне коварным явлением.
Давайте разберемся с его причинами, симптомами и, что особенно важно, с его диагностикой!
Что вызывает мононуклеоз?
Самая частая причина болезни — вирус Эпштейна — Барр (ВЭБ) — одна из разновидностей (4-й тип) человеческого вируса герпеса. Иногда сходные симптомы может давать другая разновидность герпеса — цитомегаловирус (ЦМВ). Главный путь передачи данного ВЭБ — через капельки слюны. Поэтому мононуклеоз называют еще «болезнью поцелуев». По данным ВОЗ, вирусом Эпштейна — Барр заражено не менее 95 % населения мира. Именно этот вирус является причиной многих ошибок и трудностей в диагностике.
Мононуклеоз у детей: симптомы и течение
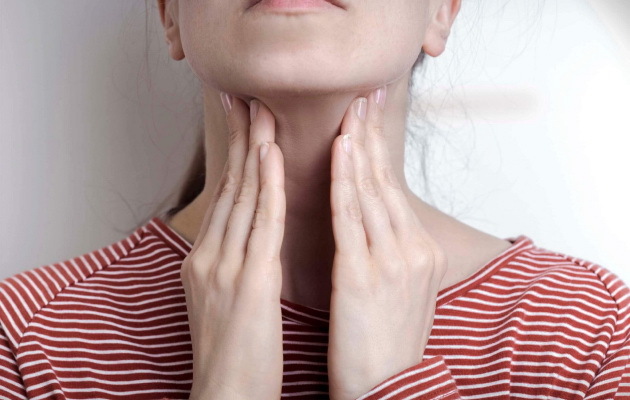
Чаще всего первые проявления инфекционного мононуклеоза возникают у детей раннего возраста и впоследствии у подростков в пубертатном периоде. В любом случае для детского возраста характерно острое начало инфекции.
Какие симптомы в этом случае можно заметить?
В целом острая фаза инфекционного мононуклеоза длится около двух-трех недель. Как и другие разновидности герпес-вирусов, вирус Эпштейна — Барр склонен к сохранению в организме в латентном состоянии на всю жизнь.
Проявления инфекционного мононуклеоза у взрослых
Особенность инфекционного мононуклеоза у взрослых — «смазанные» симптомы, что объясняет частые ошибки в диагностики. При переходе в хроническую форму болезнь протекает с периодическими обострениями. Если на первом месте среди симптомов оказываются, например, постоянные ангины и бронхиты, то есть шанс ежегодно получать диагноз ОРВИ, так и не выяснив истинную причину своих проблем.
Каковы проявления инфекционного мононуклеоза у взрослых?
Чем хуже обстоят дела с иммунитетом, тем чаще и мощнее будут рецидивы инфекции.
Скрытые опасности вируса Эпштейна — Барр
Ученые выявили тесную связь вируса Эпштейна — Барр с развитием некоторых видов новообразований (назофарингеальной карциономы) и болезней крови (лимфомы Бёркитта). Своевременное лечение обострений инфекционного мононуклеоза может снизить риск подобных осложнений.
Зачем нужна проверка на вирус Эпштейна — Барр?
Частые ангины, признаки ухудшения работы печени и другие перечисленные выше проявления встречаются при многих заболеваниях, что вызывает трудности в постановке диагноза на основе клинических проявлений. Возможности современных лабораторных исследований позволяют быстро прояснить ситуацию и сделать дифференциальную диагностику намного проще и точней.
Заболевания, под которые может маскироваться инфекция, вызванная вирусом Эпштейна — Барр:
Лабораторные тесты — это единственный и надежный способ обеспечить такую реализацию диагностики инфекционного мононуклеоза, результат который будет точным и информативным.
Лабораторная диагностика инфекционного мононуклеоза
Существует три главных критерия для лабораторного подтверждения диагноза:
Первые два пункта оцениваются с помощью развернутого общего анализа крови с лейкоцитарной формулой. Такой анализ позволяет установить процентное соотношение разных видов белых кровяных телец, выявить мононуклеары — измененные на фоне активности вируса Эпштейна — Барр белые кровяные клетки.
Серологический тест включает определение иммуноглобулинов класса М и G к нескольким видам вирусных антигенов (в том числе к капсидному, раннему и ядерному антигену) и позволяет сделать вывод о давности заражения, переходе инфекции в хроническую форму и ее реактивации (новом обострении).
Существует еще один метод диагностики инфекционного мононуклеоза, вызванного вирусом Эпштейна — Барр, — метод полимеразной циклической реакции (ПЦР). Данный метод молекулярной биологии, основанный на выявлении ДНК возбудителей инфекции, является сегодня одним из самых точных и чувствительных методов диагностики инфекционных заболеваний. ПЦР позволяет определять не только наличие инфекции, признаки ее реактивации, но вирусную нагрузку, то есть количественное присутствие вирусной ДНК в крови. Применение метода ПЦР в настоящее время можно считать лучшим вариантом для выявления первичной инфекции ВЭБ у детей раннего возраста, а также у лиц с иммунодефицитными состояниями, когда серодиагностика малоэффективна.
Диагностика инфекционного мононуклеоза в LAB4U
В LAB4U можно пройти все виды исследований, необходимые для точной диагностики инфекционного мононуклеоза как у взрослых, так и у детей. Оптимальным для этого является специализированный диагностический комплекс анализов «Инфекционный мононуклеоз», который включает:
Комплекс успешно используется для контроля эффективности лечения заболевания. Все анализы, входящие в комплекс, можно сдать по отдельности — если, по мнению вашего лечащего врача, это необходимо. Также в LAB4U можно пройти и диагностику наличия вируса Эпштейн — Барр методом ПЦР. Как сказано выше, ПЦР-диагностика особенно эффективна для детей младшего возраста при первичном выявлении данной инфекции. Для взрослых пациентов, у которых течение инфекционного мононуклеоза сопровождается нарушением работы печени, в LAB4U предусмотрен комплекс анализов «Печеночные пробы», содержащий все необходимые компоненты для объективной оценки состояния этого органа.
Для первичной диагностики вируса Эпштейна — Барр у детей раннего возраста (до 3-х лет) применяется метод ПЦР-диагностики. Это исследование и ряд других, которые могут потребоваться при комплексном обследовании при наличии инфекционного мононуклеоза, можно всегда найти в каталоге онлайн-лаборатории LAB4U.
В развивающихся странах большинство детей инфицируются в течение первых трех лет жизни, и серопозитивность по EBV достигает 100% в течение первого десятилетия. Эти ранние первичные инфекции почти всегда протекают бессимптомно. Напротив, в развитых странах до половины детей все еще остаются серонегативными по EBV в конце своего первого десятилетия жизни и впоследствии заражаются при интимном оральном контакте в подростковом или юношеском возрасте. До 50% этих отсроченных первичных инфекций носят симптоматический характер и проявляются как острый инфекционный мононуклеоз. Когда первичная инфекция EBV возникает в раннем детстве, как это обычно бывает в развивающихся странах, она протекает бессимптомно, но когда она откладывается до подросткового возраста или позже, как в развитом мире, она обычно проявляется. как инфекционный мононуклеоз, при котором количество латентно инфицированных В-клеток памяти может возрасти до половины, а возможно, даже выше, от компартмента периферических В-клеток памяти. Неясно, почему следует инфицировать более высокую долю В-клеток, если первичная инфекция откладывается от детства до подросткового возраста или позже. Возможные объяснения включают более высокую дозу вирусного инокулята, полученного при интимном оральном контакте, и пониженную способность вызывать быстрый эффективный CD8 + Т-клеточный ответ у подростков / взрослых по сравнению с маленькими детьми.
EBV выводит инфицированную В-клетку из состояния покоя и превращает ее в активированный В-бласт, а затем использует нормальные пути дифференцировки В-клеток, так что В-бласт дифференцируется в зародышевом центре и становится латентно инфицированной В-клеткой памяти покоя, которая выходит из зародышевого центра и циркулирует в крови. Латентно инфицированные В-клетки памяти, возвращающиеся в миндалины, могут окончательно дифференцироваться в плазматические клетки, которые инициируют литический (репликативный) цикл с образованием инфекционного вируса. Полученные в результате свободные вирионы инфицируют эпителиальные клетки миндалин, где вирус реплицируется с высокой скоростью и постоянно выделяется в слюну для передачи новым хозяевам. Новообразованный вирус также может инфицировать дополнительные нативные В-клетки у того же хозяина.
Латентно инфицированные В-клетки памяти обнаруживают молекулярные признаки классических антиген-отобранных В-клеток памяти, а именно соматическую гипермутацию и рекомбинацию их иммуноглобулиновых (Ig) генов с переключением классов. При нормальной дифференцировке B-клеток нативные B-клетки активируются антигеном через B-клеточный рецептор (BCR) и с помощью T-клеток через рецептор CD40, так что они пролиферируют и прогрессируют через реакцию зародышевого центра. Примечательно, что EBV экспрессирует два белка, латентный мембранный белок 2A (LMP2A) и LMP1, которые имитируют активированный антигеном BCR и активированный рецептор CD40 соответственно. В миндалинах LMP2A и LMP1, по-видимому, работают синергетически с передачей сигналов BCR и CD40, соответственно
Таким образом, дефицит CD8 + T-клеток, по-видимому, является общей характеристикой хронических аутоиммунных заболеваний человека. Первоначально это было интерпретировано как уменьшение количества супрессорных CD8 + Т-клеток, приводящее к растормаживанию аутоиммунных ответов, но позже это было связано с секвестрацией CD8 + Т-клеток в органе-мишени, поскольку CD8 + Т-клетки избирательно обогащены по сравнению с CD4 + Т-клетками в целевом органе при некоторых аутоиммунных заболеваниях. Однако, если CD8 + Т-клетки накапливаются в органе-мишени из-за присутствия EBV, количество CD8 + T-клеток в крови должно увеличиваться, а не уменьшаться, потому что обычно ответ CD8 + T-клеток увеличивается с нагрузкой EBV. Альтернативное объяснение, состоит в том, что генетический дефицит CD8 + Т-клеток приводит к снижению ответа CD8 + Т-клеток на EBV, что позволяет В-клеткам, инфицированным EBV, накапливаться в органе-мишени.
Профилактика аутоиммунных заболеваний
Лечение аутоиммунных заболеваний
Генетические аспекты иммунорегуляторного индекса
Гормональные аспекты иммунорегуляторного индекса
Интересно, что у женщин обычно более низкие пропорции и количество CD8 + Т-клеток, более высокие пропорции и количество CD4 + Т-клеток и более высокое соотношение CD4 / CD8, чем у мужчин. Эти гендерные различия, по-видимому, опосредованы гормонами, потому что дефицит эстрогенов существенно увеличивает долю и количество CD8 + Т-клеток и снижает соотношение CD4 / CD8, причем это соотношение напрямую коррелирует с уровнем эстрадиола в сыворотке. Более низкое количество CD8 + Т-клеток у женщин может способствовать более высокой частоте аутоиммунных заболеваний у женщин, чем у мужчин.
Возрастные аспекты иммунорегуляторного индекса
Вирус Эпштейна-Барр
Специалисты ЦМРТ проводят информативные гинекологические обследования. Прием ведет опытный и квалифицированный врач-гинеколог.
ВЭБ вирус, или вирус Эпштейна-Барра – это вирус герпеса 4 типа, который вызывает высококонтагиозное инфекционное заболевание у взрослых и детей. По данным ВОЗ, вирус персистирует в организме 75-90% взрослого и детского населения. До 5% случаев заканчивается малигнизацией новообразований.
Рассказывает специалист ЦМРТ
Дата публикации: 25 Августа 2021 года
Дата проверки: 30 Ноября 2021 года
Содержание статьи
Причины Эпштейн-Барра
Вирус Эпштейна-Барра относится к группе герпесвирусов 4 типа.
В отличие от простого герпеса Эпштейн Барр приводит к пролиферации, или патологическому разрастанию, пораженных тканей с развитием образований. Вирус персистирует не в нервных клетках, а в клетках иммунной системы. Еще одно отличие – его постоянная трансформация.
Передаваться вирус Эпштейн Барр может:
Заражение происходит только в острой стадии заболевания.
После перенесенной инфекции человек в течение 2 лет может оставаться возможным источником заражения. До 30% переболевших людей остаются вирусоносителями.
При воздушно-капельном типе заражения после выделения больным человеком ВЭБ попадает на слизистые оболочки дыхательной системы здоровых людей. Далее с током лимфы вирус попадает в организм.
Протекать болезнь может бессимптомно или по типу простуды. Острая фаза встречается при снижении иммунного ответа. Чаще развивается хронический процесс.
Симптомы Эпшетйна Барра
Начальные симптомы Эпштейн Барра в острой стадии схожи с простудой. Заболевание носит название «Инфекционный мононуклеоз». Инкубационный период колеблется от 2 до 60 дней, в среднем занимает 2-20 дней.
Ведущими признаками инфекции являются:
Симптомами вируса Эпштейна Барр у взрослых могут быть:
Характерные признаки заболевания длятся в среднем 7-14 дней, после чего наступает выздоровление. Слабость и увеличенные лимфоузлы сохраняются до 21 дня.
Для хронического течения заболевания характерно появление новообразований различной локализации.
Стадии развития болезни Эпштейн Барра
В стадии развития болезни Эпштейн Барра выделяют фазы: острую, или инфекционный мононуклеоз и хроническую.
Острая фаза занимает до 3 недель. Далее заболевание переходит в хронический процесс, который протекает с периодами обострения и ремиссий.
По тяжести течения выделяют 3 степени: легкая, средняя, тяжелая.
Эпштейн Барр при беременности
При первичном заражении вирусом Эпштейна Барр во время беременности могут развиваться осложнения со стороны матери и плода:
Если будущая мать ранее имела контакт с возбудителем, то возможен переход инфекции из латентного состояния в период обострения.
Лечение инфекционного мононуклеоза у беременной обязательно проводится в стационаре под наблюдением специалистов.
Как диагностировать
Диагностика болезни Эпштейн Барра комплексная и состоит из сбора жалоб, осмотра и анализов.
При обращении пациентки к врачу отмечается характерная для простудных заболеваний симптоматика. При этом развивается регионарная лимфаденопатия и гепатоспленомегалия.
При осмотре определяются увеличенные до 2 см подвижные умеренно болезненные лимфоузлы. Поражаются обычно несколько групп лимфоузлов. При шейной лимаденопатии может возникать одутловатость лица.
Назначается общий анализ крови, для которого характерно повышение числа лейкоцитов, лимфоцитов и моноцитов, ускоренное СОЭ
В биохимическом анализе отмечается повышение значений печеночных ферментов: АлАТ, АсАТ, ЛДГ, билирубина.
Для верификации возбудителя используется серологическая диагностика:
К какому врачу обратиться
Лечением острой вирусной инфекции Эпштейн Барр занимается врач-инфекционист, терапевт или ВОП. Хроническую форму с развитием новообразований онколог. При наличии показаний пациент направляется к смежным специалистам: ЛОР, иммунолог, гематолог.
Как лечить болезнь Эпштейн Барр
Лечение неспецифическое. Инфекционный мононуклеоз необходимо лечить в стационарных условиях.
Для снижения вирусной активности назначаются противовирусные препараты. По показаниям назначаются антибиотики, иммуномодуляторы.
Обязательно проводится симптоматическая терапия:
Лечение патологии занимает от 2 недель до нескольких месяцев.
Последствия
Вирус Эпштейн Барра может приводить к развитию осложнений в виде:
Профилактика
Специфической профилактики заболевания не существует. Проводятся мероприятия по защите слизистых оболочек от проникновения вируса от больного человека: ношение маски при наличии симптомов простудной болезни, своевременное обращение к врачу для определения тактики ведения и лечения.
Лечение болезни Эпштейн Барра в клиниках ЦМРТ
В клинике ЦМРТ ведет прием терапевт. Специалист назначает необходимые виды лабораторно-диагностических исследований. При наличии жалоб можно записаться на прием по телефону, через онлайн-форму на сайте.
Источники
Вирус Эпштейна-Барра
Что такое вирус Эпштейна-Барра?
Вирус Эпштейна-Барра — это человеческий герпес-вирус 4-го типа, который считается главным виновником развития инфекционного мононуклеоза и опухолей, в частности лимфомы Беркитта. Это самый распространенный на планете вирус, носительство достигает 95% среди населения Земного шара.
Описание заболевания
При любом ослаблении иммунитета или воздействии вредных факторов вирус становится причиной таких заболеваний:
Симптомы вируса Эпштейна-Барра
Классическое проявление поражения вирусом Эпштейна-Барра — инфекционный мононуклеоз. У маленьких детей заболевание никак не проявляется, а вот у детей старшего возраста и взрослых развивается характерная клиническая картина.
Период от заражения до клинических проявлений или инкубация длится месяц-полтора. Далее появляется триада симптомов: лихорадка, воспаление горла и увеличение лимфатических узлов. Температура тела высоко поднимается вечером, а днем нормальная, и такая ситуация продолжается около 3-х недель. Воспаление горла (фарингит) протекает тяжело, с сильной болью. Поражаются шейные лимфатические узлы, как правило, симметрично, но может быть увеличение лимфоузлов по всему телу.
С течением времени присоединяется увеличение печени и селезенки, изменяется состав крови.
В течение месяца или немногим более клиническая картина угасает, заболевание заканчивается полным клиническим выздоровлением, однако вирус остается в организме навсегда.
Редко бывают осложнения: неврологические симптомы в виде энцефалита или менингита, разрыв селезенки, сужение дыхательных путей.
Другие проявления инфицирования в виде опухолей, рассеянного склероза или синдрома хронической усталости протекают по своим законам. Связь заболевания с вирусом обнаруживается только при углубленном целенаправленном обследовании.
Причины вируса Эпштейна-Барра
Любой вирус — это внутриклеточный паразит, который не может существовать вне человеческого тела. Проникает вирус через слизистые оболочки ротоглотки и верхних дыхательных путей. Момент заражения установить невозможно, поскольку никаких клинических проявлений нет. Недомогание бывает только у крайне ослабленных больных. Вирус попадает в кровь и лимфу, постоянно находится в нервной ткани.
Паразитирование вируса провоцирует ускоренное деление клеток, которые становятся источником опухолей различной локализации. Азиаты, зараженные вирусом, болеют раком носоглотки, жители Африки — опухолями яичников и почек, европейцы переносят вторжение вируса преимущественно как тяжелую ОРВИ.
При других заболеваниях, перечисленных выше, вирус обнаруживается почти всегда, но продолжаются дискуссии о его роли в формировании данных болезней.
Чем опасен вирус Эпштейна-Барр и как полноценно жить его носителю
Сам вирус имеет латентный характер. Узнать о его наличии или отсутствии в организме можно только в результате лабораторной диагностики. Заявить о себе ВЭБ может в период иммунодефицита.
Именно поэтому проявление ВЭБ легко спутать с другими острыми состояниями.

Таким образом, если вы попадаете в какую-либо группу риска, стоит обратить внимание на ваши привычки и образ жизни. В случае необходимости вы можете обратиться к врачу общей практики (участковому терапевту) для определения дальнейшей тактики, диагностики и лечения.
Еще одной опасностью ВЭБ являются аутоиммунные воспаления.
Если вовремя не блокировать процесс развития вируса, он может дорасти до лимфопролиферативных заболеваний.

Лечение вируса Эпштейна-Барр происходит либо амбулаторно, либо при госпитализации. Все зависит от тяжести заболевания.
При этом стоит отметить, что сам вирус не является болезнью как таковой. Поэтому говорить о его лечении некорректно.
Анализ на наличие вируса Эпштейна-Барр в Самарской области можно получить в частных клиниках в качестве платной услуги, которая будет стоить в пределах от 500 до 1000 рублей.
— У здорового человека вирус Эпштейна-Барр никак себя не проявляет. Но если он присутствует в организме, глобально и навсегда он не излечивается. Вакцины от него тоже пока, увы, нет, – замечает Елена Бунькова.
Если же случилось так, что человек заболел и диагноз подтвержден лабораторными анализами, важно, чтобы вирус не размножался и, соответственно, не влиял на жизнь и здоровье человека. Поэтому, чтобы обезопасить себя от нежелательных проявлений инфекции, нужно исключать все то, что их провоцирует. Врачи советуют придерживаться здорового образа жизни, принципов правильного питания, нормированного сна и физических нагрузок, а также отказаться от курения.
Алексей Суздальцев, профессор, заведующий кафедрой и клиникой инфекционных болезней с эпидемиологией Клиник СамГМУ:
— Вирус Эпштейна-Барр известен очень давно. Еще в 1885 году доктор Филатов описал болезнь под названием «инфекционный мононуклеоз». Сейчас ВЭБ в классической картине встречается редко. Острое начало, высокая температура, увеличение лимфатических узлов (особенно шейных), ангина, увеличение печени и характерные изменения крови проявляются у пациентов только в редких случаях.