Парапроктит
Тел.: 8-800-25-03-03-2
(бесплатно для звонков из регионов России)
Санкт-Петербург, наб. реки Фонтанки, д. 154
Тел.: +7 (812) 676-25-25
Санкт-Петербург, В.О., Кадетская линия, д. 13-15
Тел.: +7 (812) 676-25-25
Санкт-Петербург, ул. Циолковского, д.3
Тел.: +7 (812) 676-25-10
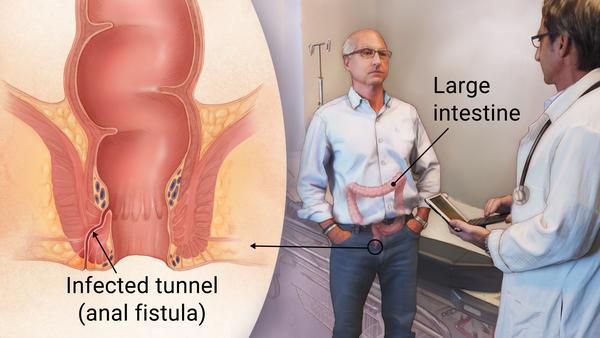
В связи с этим, ранняя диагностика и квалифицированная терапия заболевания имеют, в прямом смысле, жизненно важное значение для пациента.
Причины развития болезни
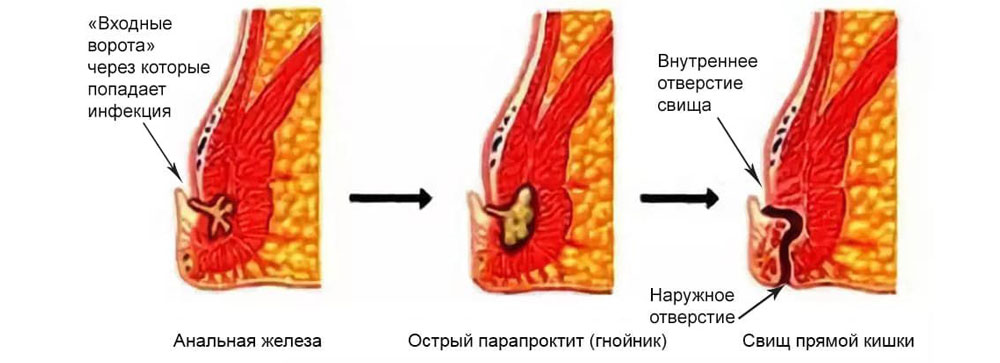
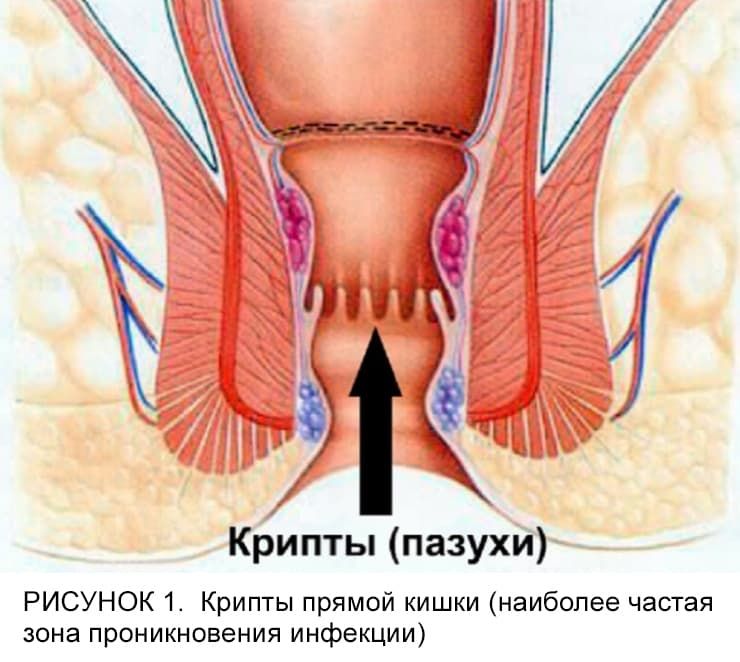
Причиной начала заболевания является попадание микробов через поврежденную или воспаленную слизистую прямой кишки в околокишечную клетчатку. Вследствие этого развивается обширный воспалительный процесс и формируется гнойник. Дефект слизистой, через который происходит попадание микроорганизмов, может быть весьма незначительным и располагаться в воспалённой крипте, трещине или в анальных железах прямой кишки (рис. 1).
В дальнейшем (рис 2.) происходит прорыв гнойника и так как внутреннее отверстие, через которое продолжают попадать микроорганизмы, сохраняется, то происходит формирование «устойчивого» незаживающего раневого канала (свища).
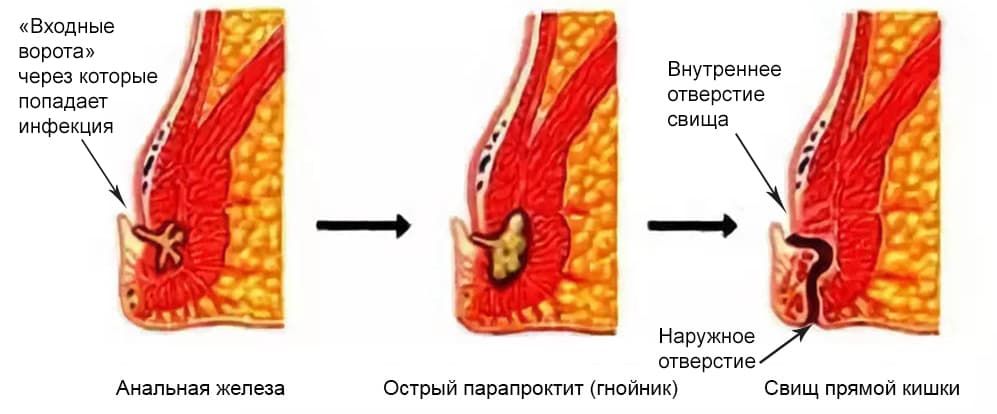
Предрасполагающими факторами являются длительные запоры или поносы, переохлаждения, стрессы, алкоголизм, снижение иммунитета, наличие сопутствующих заболеваний прямой кишки (геморрой, трещина, болезнь Крона).
Следует отличать гнойный парапроктит от параректальных абсцессов. И в том и другом случае имеется гнойное воспаление околокишечной клетчатки, но в случае параректального абсцесса отсутствуют входные ворота для инфекции, то есть дефекта слизистой нет. Развитие параректального абсцесса связано с развитием воспалительных процессов в предстательной железе, куперовых и бартолиновых железах, а также при поражении тазовых костей и нижнего отдела позвоночника туберкулезом.
Классификация парапроктита
В зависимости от активности воспалительного процесса парапроктит делится на острый и хронический. Хроническая и острая форма заболевания протекают и лечатся по-разному. Острый парапроктит зачастую (без лечения практически всегда) заканчивается переходом в хроническую форму с образованием свищей. Острый парапроктит представляет серьезную угрозу здоровью человека, так как является очагом опасной гнойной инфекции. В связи с чем, диагноз острый парапроктит требует немедленных действий. Хроническая форма парапроктита, в первую очередь, снижает качество жизни, но непосредственной смертельной опасности не представляет.
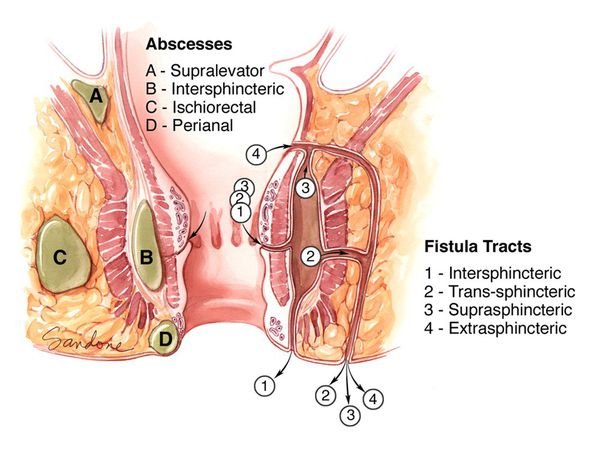
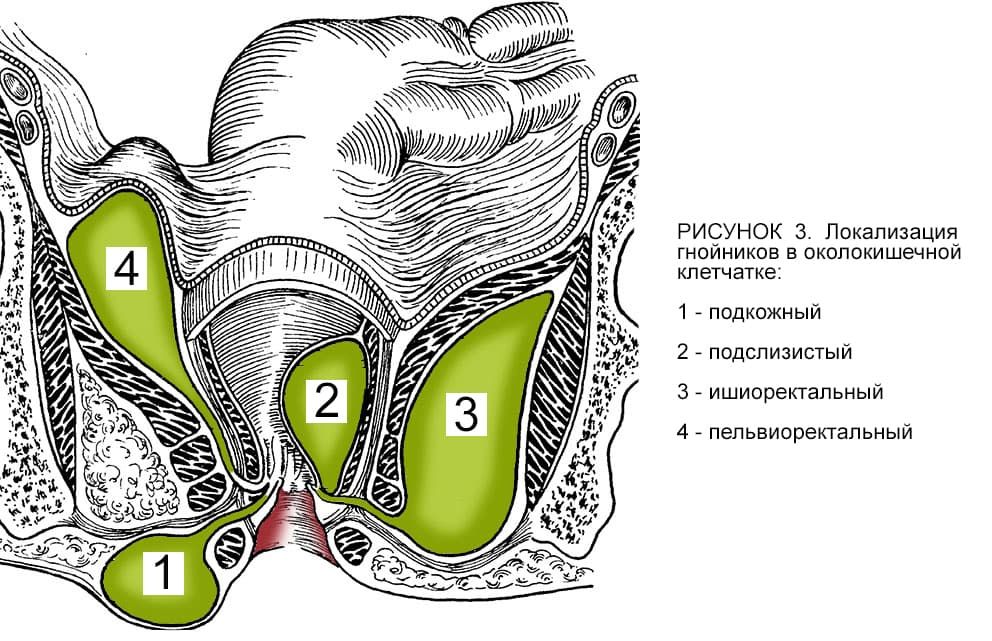
Гнойник в параректальной клетчатке (рис. 3) может располагаться поверхностно (подкожный абсцесс, подслизистый абсцесс) и глубоко (ишиоректальный абсцесс, пельвиоректальный абсцесс). При глубокой локализации гнойников вначале заболевания местная симптоматика будет менее выражена, и превалировать будет повышение температуры тела.
Хронический парапроктит классифицируется в зависимости от расположения свища относительно сфинктера прямой кишки.
Выделяют следующие виды свищей (рис. 4)
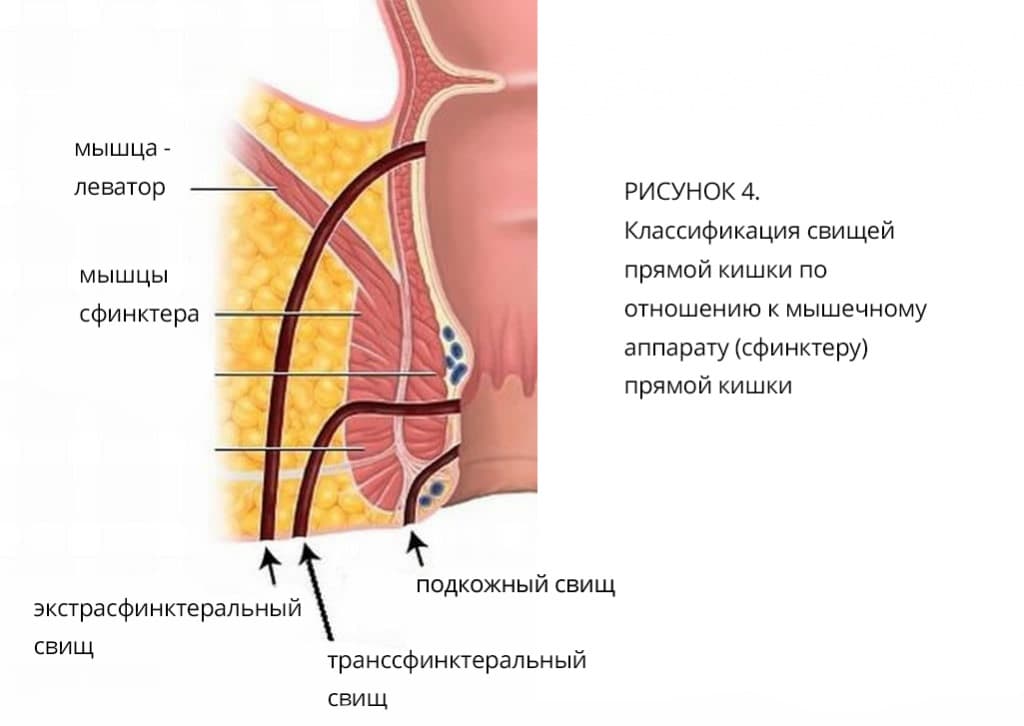
Симптомы
Симптомы, которыми характеризуется острый парапроктит, как правило, являются симптомами воспаления.
острые или распирающие боли в области заднего прохода (иногда очень интенсивные);
припухлость и покраснение в области ануса;
тенезмы (частые позывы на дефекацию);
выделения гноя из заднего прохода;
повышение температуры тела (иногда до 38-39 градусов);
тупые пульсирующие боли в нижних отделах живота, усиливающиеся при дефекации (в редких случаях).
Хронический парапроктит является исходом острого в том случае, если острый парапроктит не закончился выздоровлением. При хроническом парапроктите болевые симптомы особо не выражены. Такая форма парапроктита проявляется гнойным свищом, который может располагаться возле ануса или несколько удаленно от него на ягодице (иногда отверстий может быть несколько). Из свища периодически появляются мажущие светло-розовые выделения с неприятным запахом, часто вызывающие раздражение кожи. Иногда наружное отверстие свища закрывается и образуется «застой» гноя и вновь проявляются симптомы острого парапроктита.
Диагностика
Несмотря на то, что острый и хронический парапроктит являются формой одного и того же заболевания, протекают они по-разному и, соответственно, по-разному диагностируются и лечатся.
Острый парапроктит
Визит к проктологу предполагает выявление жалоб пациента, физикальный и пальцевой ректальный осмотр. Пальцевое исследование прямой кишки, в рамках диагностики этого заболевания, является основным методом. Оно позволяет врачу определить утолщение и выбухание стенки прямой кишки и, тем самым, локализовать гнойник. Для подтверждения воспалительного процесса назначаются лабораторные исследования крови на определение уровня лейкоцитов и гранулоцитов. Также могут быть использованы дополнительные инструментальные методы диагностики:
Если же клиническая картина ясна и локализация гнойника не вызывает сомнения, может и воздержаться от назначений дополнительных исследований (УЗИ, КТ, МРТ и ректороманоскопия), так как это может усилить болевой синдром и привести к неоправданной потере времени.
Хронический парапроктит
При хроническом парапроктите также проводится сбор анамнеза, жалоб, пальцевое исследование и проведение ректоскопии. Основной целью диагностического поиска является выявление внутреннего отверстия свища. Пропальпировать и визуализировать его удается лишь в 30% наблюдений. Поэтому для уточнения его локализации дополнительно проводится зондовое исследование свища и фистулография (прокрашивание свищевого хода красителем). При зондовом исследовании осуществляется введение тонкого металлического зонда через наружное отверстие свища. Делается это максимально аккуратно и безболезненно. При выполнении фистулографии через наружное отверстие свища производят введение красителя (обычно это раствор бриллиантовой зелени). Цель – выявить зону подтекания красителя и, тем самым, локализовать внутреннее свищевое отверстие. Иногда фистулографию проводят с рентгеноконтрастным веществом и производят рентгенографию или компьютерную томографию. В таком случае, можно не только локализовать внутреннее отверстие свища, но и оценить ход свища относительно анатомических образований, что значительно облегчит планирование предстоящей операции.
Лечение парапроктита
Острый парапроктит
Операция при установленном диагнозе острый парапроктит выполняется в срочном порядке после короткой предоперационной подготовки. В процессе оперативного вмешательства при остром парапроктите хирург в условиях общей анестезии проводит широкое вскрытие и дренирование абсцесса с удалением поврежденных тканей. Крайне желательным является произвести вскрытие гнойника с одновременнным рассечением гнойного хода и иссечением воспаленной крипты, которая является местом входа инфекции. В противном случае, если ограничиться только вскрытием гнойника, то у пациента в ближайшее время либо сформируется свищ, либо будет рецидив (повтор) острого парапроктита. Необходимо отметить, что выполнение расширенных операций (с иссечением крипты) затруднено в условиях гнойного воспаления, однако, как правило, проктологу с должным опытом это удается. Операция заканчивается дренированием. После операции пациенту назначается индивидуальная терапия, связанная с введением антибактериальных препаратов, инфузионная, дезинтоксикационная терапия, введение анальгетиков и ежедневными сменами мазевых повязок.
Хронический парапроктит
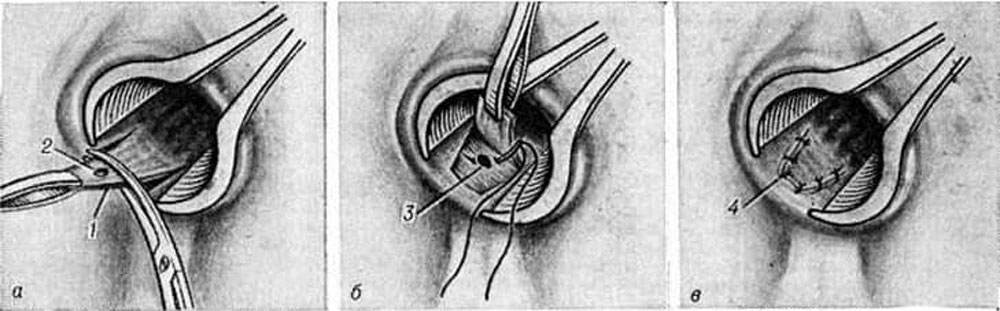
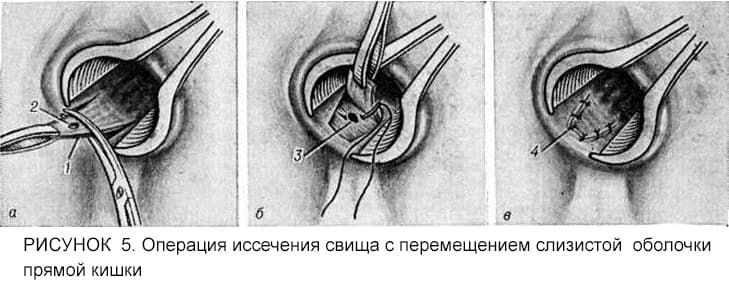
Лечение хронического парапроктита направлено на иссечение свищевого хода с обязательным удалением внутреннего отверстия свища. В некоторых случаях на место устраненного внутреннего отверстия перемещают слизистый лоскут прямой кишки, который препятствует проникновению инфекции в околокишечную клетчатку (и, соответственно, предотвращают попадание микробов в параректальную клетчатку) (рис. 5). Иногда в случае нахождения свища в мышечных волокнах сфинктера приходится разъединять мышцы прямой кишки с последующим их восстановлением. Учитывая важную физиологическую роль сфинктра, операцию должен производить проктолог, располагающий опытом подобных вмешательств. В нашей клинике для выполнения подобных операций используется, как электрохирургические инструменты, так и современные ультразвуковые ножи Liga Sure. Эти инструменты не только облегчают хирургу выполнение операции, но и снижают травматизацию тканей, что, в свою очередь, уменьшает риск повреждения мышц прямой кишки, снижает болевой синдром и уменьшает период восстановления после операции.
В последнее десятилетие при хирургическом лечении свищей прямой кишки активно внедряют лазерную технологию (LHP). Принцип операции заключается в тепловом воздействии лазерного луча на стенку свища прямой кишки, при котором происходит его коагуляция и стерилизация (рис. 6).
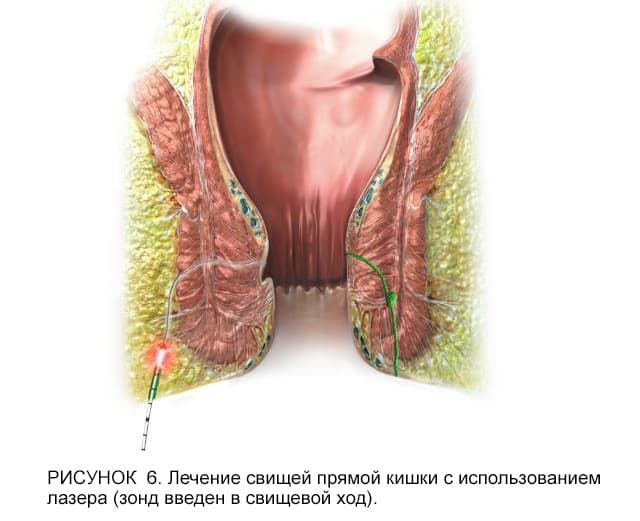
Подобные вмешательства характеризуются меньшей интенсивностью болевого синдрома в послеоперационном периоде и коротким сроком госпитализации. Преимуществами методики являются:
отсутствие широкого разреза;
снижение риска нагноения;
минимизация травматизации сфинктера прямой кишки.
Однако, хорошие «устойчивые» результаты при этом лечении удается получать, как правило, при «невысоких» свищах, располагающихся кнутри от сфинктера.
Исходы, осложнения и прогноз
Острый парапроктит
1. При остром парапроктите в случае необращения за медицинской помощью и, соответственно, невыполнения хирургического вмешательства, возможно следующее развитие событий:
Первый вариант – происходит генерализация гнойного процесса в мягких тканях малого таза, развитие сепсиса и летального исхода.
Хронический парапроктит
Для данного заболевания характерны временные ремиссии. Каким образом это происходит? Свищевой ход на том или ином протяжении облитерируется (закрывается собственной тканью, которая выполняет роль «пробки»). В такие периоды пациент считает, что излечился (хотя наружное свищевое отверстие остается, но гной из него не поступает). Однако, через внутреннее отверстие свища продолжают проникать патогенные микроорганизмы и происходит повторное формирование гнойника, который, подчас, возвращается ещё и в более тяжёлой форме. Длительное существование хронической формы парапроктита приводит к формированию грубых рубцов, деформирующих задний проход, и снижению силы мышцы прямой кишки, что, в свою очередь, может приводить к нарушению удержания кала. Также у пациентов с длительным анамнезом заболевания выявляется снижение иммунитета, так как организм вынужден постоянно «бороться» с очагом хронической инфекции, а постоянный дискомфорт, связанный с наличием функционирующего свища, снижает качество жизни и приводит к депрессии. Избежать столь тяжёлых последствий можно. Прогноз на успешное выздоровление после хирургического лечения свищевой формы парапроктита благоприятный – более 90 % излечиваются.
Чем быстрее происходит обращение пациента за медицинской помощью, тем лучше. Длительно «нелеченный» парапроктит, который пациент «перетерпевает» дома, приводит к формированию тяжелых клинических случаев, что серьёзно затрудняет лечение и ухудшает прогноз.
Как получить лечение в клинике?
Записаться на визит к врачу с целью осмотра и получения консультации и лечения можно по телефону +7 (812) 676-25-25 или в онлайн-формате на сайте www.gosmed.ru. Учитывая возможное развитие жизнеугрожающих осложнений острого парапроктита, предлагается ближайшее удобное время для консультации.
Автор статьи: К.М.Н. Щербаков Илья Евгеньевич (врач-хирург, колопроктолог)
Парапроктит
Наши специалисты свяжутся с вами в ближайшее время
Парапроктит — воспаление тканей около прямой кишки (параректальной клетчатки) из-за проникновения в них инфекции. Часто формируется абсцесс (ограниченное пространство с гнойным содержимым), это называется острый парапроктит. Абсцесс параректальной клетчатки может самостоятельно прорваться, но при этом процесс часто переходит в хроническую форму, формируя свищи прямой кишки (хронический парапроктит).
Причины развития
Факторов, которые могут способствовать развитию патологии, множество. Среди них:
Совокупность причин определяет основную категорию пациентов врача-проктолога – чаще всего с парапроктитом обращаются к врачу мужчины в возрасте 25-50 лет.
Диагностика парапроктита:
Врач-колопроктолог проводит ректальное исследование для обнаружения внутреннего отверстия абсцесса.
Симптомы острого парапроктита:
Симптомы острого парапроктита зависят от расположения очага воспаления и других факторов. Наиболее характерные симптомы:
При остром парапроктите симптомы могут нарастать (усиливается боль, продолжает ухудшаться общее самочувствие). В некоторых случаях состояние резко улучшается, при этом в кале появляются гной и кровь. Это значит, что гнойник прорвался в прямую кишку. При прорыве или неправильном лечении острого парапроктита высок риск перехода заболевания в хроническую форму. Кроме того, парапроктит опасен распространением гнойного воспаления на органы малого таза, брюшной полости, и другими серьезными осложнениями.
Хронический парапроктит (свищи прямой кишки)
При неправильном лечении острого парапроктита, самостоятельном прорыве гнойника или под воздействием других факторов внутреннее отверстие абсцесса образует свищ. Свищ перианальной области – это тонкий канал, соединяющий задний проход с отверстием на коже около заднепроходного отверстия. Для хронического парапроктита характерны стадии ремиссии и обострения.
В просвете свища может скапливаться гной, вызывающий опухание и болевые ощущения. Свищ может самостоятельно дренироваться (прорваться), в таком случае симптомы на время исчезают, и возвращаются, когда просвет свища снова забивается. Периодические обострения происходят из-за постоянного инфицирования свища патогенной флорой прямой кишки.
Симптомы свищей прямой кишки (проявляются преимущественно в фазу обострения)
Лечение парапроктита
Самый эффективный метод лечения и острого парапроктита, и свища прямой кишки – хирургический.
Операция проводится под наркозом. Местная анестезия в этом случае не применяется, так как крайне важным является полное обезболивание операционного поля и расслабление мышц. В ходе операции гнойник вскрывается, пациенту выполняется дренирование гноя. Однако на этом хирургическое лечение не заканчивается, если речь идет о хронической форме заболевания – важно устранить не только гнойник, но и сам свищ. Не всегда это можно сделать в момент активного воспаления. Поэтому в некоторых случаях проводят две операции – одну по вскрытию абсцесса, вторую – по иссечению свища. Иногда в рамках предоперационной подготовки пациенту назначают курс противовоспалительной и антибактериальной терапии, также хорошо себя зарекомендовали физиотерапевтические методы.
В Лечебно-диагностическом центре ЦКБ РАН операции по поводу острого парапроктита и иссечение свища проводятся в условиях операционного блока дневного стационара. Использование современных анестетиков сводит на нет неприятные ощущения во время операции. После вмешательства человек несколько часов находится под наблюдением врача, после чего может самостоятельно идти домой, получив необходимые рекомендации по послеоперационному лечению.
Консультация проктолога
Любые подозрения на парапроктит являются поводом для незамедлительного обращения к проктологу и безотлагательного проведения операции в случае подтверждения диагноза. Если же лечение не провести или не избавиться от источника инфекции, парапроктит переходит в хроническую форму, с течением времени формируется свищевой ход. На консультации проктолог проведет диагностику посредством пальпации и визуального осмотра. Определит тяжесть состояния и порекомендует наиболее эффективный способ борьбы с заболеванием.
Что такое парапроктит хронический? Причины возникновения, диагностику и методы лечения разберем в статье доктора Хитарьян А. Г., флеболога со стажем в 31 год.
Определение болезни. Причины заболевания
Хронический парапроктит (свищ прямой кишки, анальная фистула) — это длительно существующий воспалительный процесс, представленный свищевым ходом, идущим в параректальной клетчатке, открывающимся в просвет прямой кишки наружным свищевым отверстием (чаще всего представлено анальной криптой) и внутренним свищевым отверстием (на кожных покровах промежности, перианальной области, на ягодицах или во влагалище у женщин). [1] [8]
Возможных причин заболевания несколько. Чаще всего (в 95% случаев) — это проявление ранее перенесённого острого парапроктита с формированием свищевого хода. Реже встречаются свищи другой этиологии: послеоперационные, посттравматические.
Симптомы хронического парапроктита
Пациенты чаще всего жалуются на:
Повышение температуры тела, выраженные боли в анальном канале свидетельствуют об остром воспалении в параректальной клетчатке — сигал неблагополучия, требующий консультации специалиста — врача колопроктолога.
Патогенез хронического парапроктита
Чаще всего патогенетическая картина формирования хронического парапроктита состоит из двух этапов.
На первом этапе в результате попадания микрофлоры (стафилококка, грамотрицательных и грамположительных палочек) через воспалённую или травмированную анальную крипту в параректальной клетчатке возникает острый парапроктит. Реже инфицирование происходит из-за специфических возбудителей туберкулеза, сифилиса, актиномикоза.
Во время воспалительного процесса в анальной железе происходит перекрытие её протока, а также образование в межсфинктерном пространстве абсцесса, прорывающегося в перианальное или параректальное пространство. Переход процесса с воспаленной железы на параректальную клетчатку возможен также лимфогенным путём.
На развитие парапроктита может влиять травмирование слизистой оболочки прямой кишки инородными телами, которые содержатся в кале, а также геморрой, анальные трещины, неспецифический язвенный колит, болезнь Крона, иммунодефицитные состояния.
На втором этапе формируется свищевой ход. Иммунная система пациента пытается ограничить очаг воспаления, стенки гнойника уплотняются за счёт фиброцитов, создавая барьер для распространения инфекции по параректальной клетчатке. При «полном» свище в анальной крипте формируется внутреннее свищевое отверстие, на кожных покровах перианальной области — наружное свищевое отверстие. При неполном свище имеется только одно отверстие. Через него удаляются гнойные выделения.
Парапроктит также может быть вторичным — при распространении воспалительного процесса на параректальную клетчатку с предстательной железы, уретры, женских половых органов. Травмы прямой кишки являются редкой причиной развития парапроктита (травматического).
Классификация и стадии развития хронического парапроктита
В настоящее время в мире специалистами используется множество различных классификаций параректальных свищей. Зарубежными проктологами чаще всего применяется классификация, предложенная Парксом, Хардкастлом и Гордоном (Parks A.G., Stitz R.W.) в 1978 году. В ней выделяются межсфинктерные (45%), транссфинктерные (30%), супрасфинктерные (5%) и экстрасфинктерные (2%) параректальные свищи.
В России используется классификация, отражающая расположение свищевого хода к волокнам сфинктера:
Также все параректальные свищи подразделяются на полные (имеется внутреннее и наружнее свищевое отверстие) и неполные (есть внутреннее свищевое отверстие, но нет наружного). [3] [7]
Течение заболевания чаще всего волнообразное. При закупорке свищевого отверстия гнойно-некротическими массами или грануляционной тканью возникает обострение, могут формироваться новые ходы, затёки.
Разобраться во всех тонкостях, стадия развития заболевания и выбрать оптимальную тактику лечения может только специалист — колопроктолог.
Осложнения хронического парапроктита
Само по себе наличие в организме хронического воспалительного процесса, свищевого хода, особенно с инфильтратами и гнойными затёками, выделения гноя через свищевые отверстия, приводит к значительному ухудшению не только качества жизни, но и общего состояния пациента, проявляющегося снижением работоспособности, общей слабостью, подъёмами температуры тела, ознобами, наблюдается астенизация (истощение организма), страдает психика.
Диагностика хронического парапроктита
В большинстве случаев пациенты, сами обращаясь к врачу, указывают на характерные жалобы: наличие гнойных выделений, сукровицы из наружного свищевого отверстия или из заднего прохода, подъёмы температуры тела, боли в области промежности, гиперемию (переполнение кровью) кожных покровов. Также указывают, что из-за постоянных выделений вынуждены носить прокладки, делать частые обмывания. Выделения вызывают раздражение кожных покровов, зуд. Характерен и анамнез заболевания: хроническое течение, периоды обострений и ремиссий, наличие ранее острого парапроктита (вскрывшегося самостоятельно или прооперированного).
При наружном осмотре специалист обращает внимание на общее состояние пациента (похудание, бледность, повышенная лабильность). Также может увидеть на кожных покровах промежности свищевое отверстие с выделением из него гноя (при полном свище); при неполном свище гной может выделяться из анального канала. Данные о количестве, характере и частоте выделений могут помочь дифференцировать хронический парапроктит с другими заболеваниями (актиномикоз, болезнь Крона, тератоидные образования), предположить существование дополнительных полостей, затёков, свищевых ходов. Также оценивается состояние тонуса сфинктера анального канала, функционирование кишечника (запоры, поносы, кровотечения, изменения формы и характера каловых масс).
Самым первым и важным методом исследования по настоящее время остается пальцевое ректальное исследование. Пальпаторно определяется расположение воспалительного инфильтрата, внутреннего свищевого отверстия, его размеры, степень рубцовых изменений стенки прямой кишки, анального канала и параректальной клетчатки. С помощью этого метода исследования можно оценить тонус сфинктера анального канала в покое и при волевом усилии, выявить сопутствующие заболевания анального канала и прямой кишки.
С использованием пуговчатого зонда специалист может уточнить направление, ветвление и глубину залегания в волокнах сфинктера свищевого хода, а также выявить гнойные полости и наличие внутреннего свищевого отверстия. В дополнение может проводиться проба с красителем для лучшей визуализации поражённой анальной крипты, определения сложности свища и внутреннего свищевого отверстия. Далее выполняют аноскопию или ректороманоскопию для визуального осмотра под освещением состояния слизистой оболочки прямой кишки, анального канала.
При сложных свищах дополнительно применяются такие специализированные методы диагностики как:
Лечение хронического парапроктита
Любой специалист-колопроктолог при вопросе пациента о тактике лечения хронического парапроктита скажет: «Единственным радикальным методом лечения свищей прямой кишки является хирургический метод». И есть только одно «НО», одно противопоказание к радикальной операции — тяжёлые жизнеугрожающие заболевания различных органов и систем в стадии декомпенсации (неспособность организма к самоизлечению). Если врачам удаётся добиться компенсации, то операцию можно и нужно выполнять.
В современной медицине парапроктит лечат проктологи, которые работают в хирургических стационарах и амбулаториях. Большинство «простых» свищей можно вылечить под местным обезболиванием, не укладывая пациента в больницу — это общемировая практика, но для «сложных» свищей требуется госпитализация и сложная, иногда пластическая, операция под наркозом. Эти операции выполняют опытные проктологи, так как существует вероятность рецидива (повтора) заболевания, иногда частичного недержания кала или газов, возможно сужение анального канала.
Наиболее широко используются следующие виды операций при параректальных свищах: рассечение свища в просвет кишки, иссечение свища в просвет прямой кишки (операция Габриэля), иссечение свища в просвет прямой кишки со вскрытием и дренированием затёков, проведением лигатуры (перевязки с помощью нитей).
К современным высокотехнологичным инновационным оперативным вмешательствам «сложных» параректальных свищей относят:
1. Иссечение свища в просвет прямой кишки с перемещением слизистой оболочки, или слизисто-мышечного лоскута дистального отдела прямой кишки для ликвидации внутреннего свищевого отверстия — методика относится к сфинктеросохраняющим операциям и предусматривает на первом этапе иссечение свищевого хода от наружного до внутреннего свищевого отверстия, на втором — выделение из «здоровых» тканей «заплаты» для закрытия внутреннего свищевого отверстия и подшивания её к коже. Эффективность — 44-87%.
2. Очень популярной в последнее время стал метод лечения LIFT — перевязка и
 Автор статьи: К.М.Н. Щербаков Илья Евгеньевич (врач-хирург, колопроктолог)
Автор статьи: К.М.Н. Щербаков Илья Евгеньевич (врач-хирург, колопроктолог)