Первая помощь при ожогах от растений
Последнее обновление: 03.03.2021
Между тем, если сразу принять меры первой медицинской помощи, то они избавят и от зуда, и от красноты ожога, и от желания сорвать все растения в радиусе ста метров и сжечь их на заднем дворе дачи.
Первая помощь при ожоге крапивой
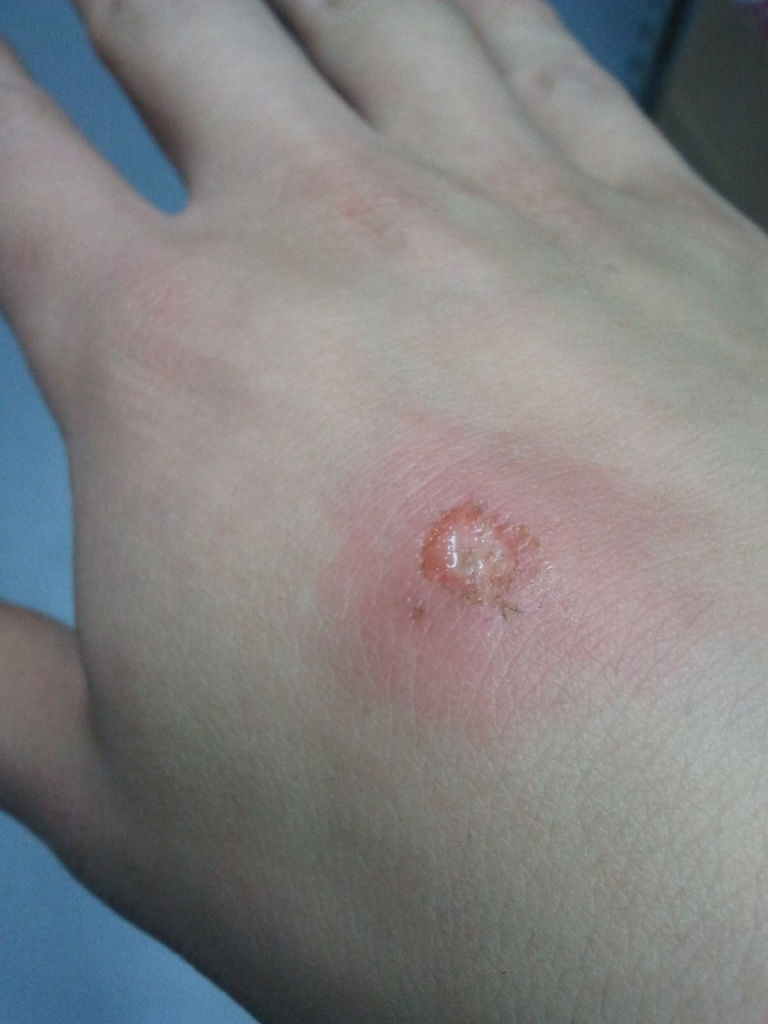
Почему появляется ожог: листики крапивы усеяны мелкими волосками, каждый из которых содержит соли кремния. Даже при легком прикосновении волоски ломаются и впиваются в кожу, под которую быстро проникается раздражающий кремниевый сок.
Как лечить ожог крапивой: самое быстродействующее средство при ожоге крапивой – паста из воды и соды, которую можно нанести на поврежденное место и смыть через пять минут.
Мочить обожженное место водой не рекомендуется: она не навредит, но и не поможет. Только на время снимет зуд.
Помощь при ожоге борщевиком
Почему появляется ожог: жжется не сам борщевик, а солнце, которое светит на пораженный растением участок. Сок борщевика делает кожу крайне чувствительной к ультрафиолету. Это явление называется фототоксичностью и вызывают его молекулы фототоксинов, которые присутствуют в сочных листьях растений.
Симптомы ожога проявляются только при нахождении на солнце: на коже вылезают огромные волдыри, наполненные мутной жидкостью.
Как лечить ожог:первое, что нужно сделать, если сок борщевика попал на кожу или одежду – спрятаться от солнца. Только потом можно предпринимать дальнейшие меры лечения: промойте пораженные участки прохладной водой. Обработайте ожог антисептиком.
Важно не подставлять пораженные участки под солнечные лучи как минимум пару дней. Тогда вам вообще не придется бороться с волдырями.
Помощь при ожоге ясенцем
Почему появляются ожоги: повреждения кожи вызывают токсины, которые содержатся в эфирных маслах растения (а их у него очень много). Волдыри и язвы появляются через сутки после контакта с цветком и очень медленно заживают. Могут достигать больших размеров.
Как лечить ожог: Сразу после соприкосновения с растением необходимо промыть кожу с обильным количеством воды. Если вы не смогли вовремя промыть кожу и обнаружили на следующий день огромные волдыри, лечите их как ожог второй степени – интенсивно смягчайте и питайте кожу пантенолом.
Старайтесь сделать так, чтобы пузыри не лопались как можно дольше – защищайте их повязками и одеждой. Так кожа под вздутой поверхностью успеет восстановиться. Если пузыри лопнули, а эпидермис еще не зажил, обработайте ранки антисептиком и наложите на них стерильную повязку.
При ожоге любым растением коже требуется интенсивное питание для быстрого восстановления. Воспользуйтесь кремом «Ла-Кри», который не вызывает раздражения и может быть использован даже для ухода за детской кожей: в нем нет аллергенов. Активные компоненты – это пантенол, экстракты и масла растений.
Клинические исследования
Проведенное компанией совместно с Союзом педиатров России клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Доказано, что крем «Ла-Кри» для чувствительной кожи уменьшает зуд и раздражение, снимает покраснение кожи, увлажняет и бережно ухаживает за ней. Средство рекомендовано Союзом педиатров России.
Мифы и правда о крапивнице
Крапивница — это заболевание кожи. Для нее характерны высыпания, похожие на ожог крапивы, и зуд разной степени выраженности, часто сильный. Если высыпания продолжаются менее 6 недель — это острая крапивница. Более 6 недель — хроническая.
Миф. Крапивница может сопровождаться нарушением самочувствия, повышением температуры, кашлем, головной болью, высыпаниями во рту, отеками, болями в суставах, диареей, рвотой.
Правда. Такие симптомы могут быть проявлением системной аллергической реакции (при этом может быть и крапивница) или отдельных заболеваний.
Миф. Крапивница — это аллергия.
Правда. Заболевание связано с выделением иммунными (тучными) клетками кожи биологически активных (передающих сигналы от клетки к клетке) веществ под влиянием разных причин. Одной из причин может быть аллергия. В большинстве случаев проявление хронической крапивницы происходит без понятной внешней причины в результате воздействия аутоантител (антител к собственным белкам организма) на рецепторы клеток.
Миф. Крапивница возникает из-за наличия хронической инфекции и бактериальной аллергии, глистов, нарушений в работе ЖКТ, циркуляции токсинов в организме.
Правда. Самой частой причиной острой крапивницы являются вирусные инфекции (ОРВИ).
Крапивница может возникать при заражении глистами, но необходимости искать глисты у всех пациентов нет. Наш регион, по данным ВОЗ, не является эндемичным (заражение глистами в средней полосе России происходит нечасто). Поэтому при проявлении крапивницы обследование на глисты логично проводить после пребывания в регионах с высоким распространением глистных инвазий (Азия, Африка), при наличии других симптомов и характерных сдвигов в обычном анализе крове.
Предполагается, что может иметь значение инфекция ЖКТ H. pylori (бактерия, вызывающая язвы и эрозии желудка). Связь крапивницы с другими заболеваниями или функциональными нарушениями ЖКТ не подтверждена. Тем более не имеет смысла искать и лечить некие неуловимые и никак не проявляющиеся состояния.
Циркуляция токсинов в организме — миф (нет никаких доказательных данных), соответственно и крапивница по этой причине возникать не может.
Хроническая крапивница или так называемые уртикароподобные высыпания (похожие на крапивницу) могут указывать на возникновение некоторых серьезных общих заболеваний.
Миф. Если у больного наблюдается высокая чувствительность организма к аллергенам, в таком случае у него может возникнуть хроническая рецидивирующая крапивница. Маркером высокой чувствительности могут быть антитела к вирусам Эпштейн-Барр и цитомегаловирусу.
Правда. Аллергическая крапивница возникает остро при контакте с конкретным аллергеном. Таких аллергенов для одного пациента обычно немного. Это могут быть продукты (чаще рыба, орехи, яйца), укусы насекомых. Выявление в крови антител к вирусам говорит о том, что у человека состоялся контакт с вирусом и возникла защитная реакция иммунной системы. Антитела к вирусам не имеют отношения к аллергии и не влияют на выделение биологически активных веществ при крапивнице.
Миф. При крапивнице необходимо проводить всестороннее обследование.
Правда. При острой крапивнице в большинстве случаев обследование не требуется. При хронической крапивнице показаны конкретные исследования, но не полное обследование организма.
Миф. При острой форме крапивницы необходимо лечь в стационар, в противном случае выздоровление затянется, возникнут осложнения.
Правда. Показанием для госпитализации является тяжелое течение крапивницы, сочетание с отеками, бронхоспазмом или другими проявлениями анафилаксии (тяжелая аллергическая реакция), нарушение общего состояния.
Миф. При крапивнице необходимо соблюдать особую гипоаллергенную диету. При острой крапивнице запрещается употреблять даже ту еду, которая раньше хорошо воспринималась организмом. В период обострения реакцию человека на пищу сложно предсказать, поэтому необходимо щадящее меню или даже полное голодание.
Правда. Необходимо исключать только те продукты, на которые у человека имеется доказанная аллергия. Назначение диеты при хронической крапивнице является спорным. Польза диеты с исключением псевдоаллергенов или продуктов, содержащих гистамин, в лечении хронической крапивницы не была доказана исследованиями. Соблюдение таких диет вызывает значительные сложности и не поддерживается большинством современных клинических рекомендаций.
Миф. При крапивнице необходимо назначение кортикостероидных гормонов в таблетках или капельницах.
Правда. Показанием для назначения кортикостероидных гормонов является тяжелая крапивница, наличие отеков, бронхоспазма или других признаков анафилаксии. Такое лечение поможет снять тяжелые или угрожающие жизни симптомы, но не оказывает влияние на дальнейшее течение крапивницы.
Миф. Необходимо проводить очищение организма при помощи слабительных средств, клизм, сорбентов, мочегонных, гепатопротекторов и желчегонных средств, использовать гипосенсибилизирующие препараты, такие как тиосульфат натрия и глюконат кальция, восстанавливать микрофлору пробиотиками и пить витамины.
Правда. Все эти препараты не имеют доказанной эффективности, их действие предполагается через влияние на несуществующие механизмы. В соответствии с современными рекомендациями, лечение должно быть направлено на уменьшение высвобождения биологически активных веществ, в первую очередь — гистамина. Основной группой лекарств для лечения как острой, так и хронической крапивницы являются блокаторы рецепторов гистамина I типа (антигистаминные средства), возможно сочетание разных препаратов или увеличение дозы. При недостаточном эффекте от использования антигистаминных средств в лечение добавляются антилейкотриеновые препараты, блокаторы рецепторов гистамина II типа. А при тяжелом течении — антитела к иммуноглоубулину Е (омализумаб) или иммуносупрессивная терапия циклоспорином.
Все мифы цитируются из русскоязычного интернета, правда — из международного консенсусного документа EAACI/GA2LEN/EDF/WAO и Федеральных клинических рекомендаций РОДВК.
Ожог крапивой: польза или вред
Свойства этого растения таковы, что позволяют защищаться от травоядных животных. Листочки и стебли крапивы снабжены большим количеством волосков с удивительным строением. Это фактически емкости с ядовитым веществом.
Прикасание к волоскам приводит к отламыванию их кончиков. Подобно жалам насекомых они проникают в кожу, поражая ее муравьиной кислотой, холином и гистамином. Образуется очаг воспаления с неприятным ощущением, характерным для ожога.
В чем заключается опасность крапивы?
Существует около пятидесяти видов этого растения. У каждого – свои особенности и конкретная поражающая способность. Прикасание к обычной крапиве, распространенной в наших широтах, вызывает неприятное ощущение и не таит в себе большой опасности. Мало того, принято считать, что легкий ожог такого рода приносит пользу человеческому организму.
Почему бытует такое мнение?
Муравьиную кислоту используют, как лечебное средство при артритах и ревматизме.
А если очаг поражения большой?
Если вы окажетесь в зарослях крапивы, ожоги получит большая часть тела. Естественно, это уже значительная концентрация ядовитых веществ под кожей. Потребуется принятие определенных лечебных мер. Кроме того, возможна и негативная реакция на один или несколько веществ-аллергенов, что усугубляет ситуацию.
Появление волдырей – признак второй степени ожога. В таком случае лучше всего обратиться за помощью к медицинскому специалисту.
Бывает так, что болезненное состояние длится два-три дня. Это показатель того, что вам необходим прием антигистаминных препаратов и назначение специальной местной терапии.
Для лечения ожогов различной степени и любых проблем с кожей воспользуйтесь услугами социальной сети аптек Столички. Заказывайте на сайте лекарственные препараты по выгодным ценам.
Первая помощь при термических ожогах
Термические ожоги кожи: как оценить степень поражения
По статистике, большая часть ожогов происходит в бытовых условиях и вызвана воздействием пламени, кипятка, горячего пара или раскаленных предметов. И – увы! – их нередко получают дети. Именно поэтому каждый взрослый человек должен ориентироваться в определении степени ожогов, так как от этого зависит выбор способа оказания первой помощи, метода дальнейшего лечения ожога и оценка необходимости во врачебной (в том числе, стационарной) помощи.
Итак, в связи с тем, что при термических ожогах (в отличие от химических ожогов и ожогов глаз) определить их степень достаточно легко, это должен уметь делать каждый человек. Для начала следует, по возможности, уточнить у пострадавшего или окружающих, что произошло, для того, чтобы убедиться в том, что у пострадавшего именно термический ожог, затем осмотреть пораженную поверхность и оценить площадь ожога и степень.
Выделяют 4 степени ожога:
1. Первая степень: покраснение и отек кожи в месте термического ожога. Возможно появление мелких пузырей с прозрачным содержимым.
2. Вторая степень: покраснение и отек кожи в месте термического ожога, а также напряженные или вскрывшиеся пузыри и тонкий струп, который начинает формироваться.
3. Третья степень. При третьей степени термического повреждения имеется глубокий ожог до мышц и костей с формированием струпа. Пузыри при третьей степени, как правило, уже лопнувшие. При этом вокруг зоны глубокого ожога могут быть мелкие пузыри с прозрачным содержимым (вторая степень ожога), покраснение (первая степень ожога).
4. Четвертая степень. При четвертой степени ожога происходит обугливание обожженной части тела. Возможно комбинирование четвертой степени с первой, второй и третьей.
То есть, у одного пострадавшего могут быть ожоги разной степени. При этом тяжесть состояния пострадавшего оценивают по наиболее глубоким ожогам в зависимости от площади пораженной поверхности.
Термические ожоги кожи: как оценить площадь поражения
Уметь определять площадь термического ожога крайне важно – это позволяет выбрать правильную тактику лечения и порой даже спасти жизнь пострадавшему. Один из самых простых способов оценки площади ожога – «правило ладони». Площадь ладони человека составляет в среднем 1% площади его тела. Так, с помощью ладони можно определить, сколько процентов тела поражено.
Существует также правило «девятки» для взрослых: рука, половина ноги, половина спины, грудь, живот, голова – по 9%, и промежность – 1%. Но у детей голова с шеей составляет около 21% площади тела.
Термические ожоги кожи: как выбрать правильную стратегию оказания первой помощи.
При поверхностных термических ожогах более 10% площади тела взрослых (у детей – более 5%) и при более глубоких ожогах от 5% тела взрослого человека (соответственно, более 2,5% тела ребенка) после оказания первой помощи требуется обязательная врачебная помощь с последующей госпитализацией. Такие ожога приводят к нарушению общего состояния, угрожают жизни пострадавшего и в последующем могут потребовать оперативного вмешательства.
Кроме этих случаев, обязательной госпитализации подлежат пострадавшие с глубокими ожогами кистей рук и стоп и поверхностными обширными ожогами кистей рук и стоп, с ожогами глаз, ушей, лица и промежности, а также с предполагаемыми ожогами дыхательных путей из-за вдыхания крайне горячего воздуха.
Термические ожоги кожи: как оказать первую помощь
Алгоритм оказания само- и взаимопомощи при любых термических ожогах кожи таков:
— Немедленно погасить пламя на одежде и коже пострадавшего, для чего накрыть его тканью (это приведет к прекращению поступления воздуха), или сбросить горящую одежду. Можно погасить пылающий участок одежды, забросав его землей, песком или снегом, облив водой или опустив в воду.
— Успокоить пострадавшего и окружающих.
— Осторожно снять с пострадавшего тлеющие остатки одежды, которые не зафиксировались в ране. Запрещено отдирать от раны прилипшие остатки одежды. Прикасаться к обожженной поверхности руками тоже нельзя.
— При солнечных ожогах следует просто перенести пострадавшего в тень.
— Если вы не знаете, что произошло, кратко и быстро уточнить обстоятельства («ребенок вылил на себя чашку горячего бульона», «загорелась одежда от пламени костра»).
— Держать в течение 10-20 минут пораженную поверхность тела под струей проточной холодной воды (можно в емкости с чистой прохладной водой). Это необходимо для того, чтобы предупредить дальнейшее углубление и расширение раны за счет нагрева обожженной зоны. Также это улучшит кровообращение в ране. Но ни в коем случае нельзя использовать для охлаждения зоны ожога лед, так как, помимо имеющегося ожога, у пострадавшего возникнет дополнительная травма – обморожение. В экстремальных случаях (при полном отсутствии проточной воды) возможно охлаждение раны с помощью мочи, но в реальной жизни поводов для применения этого способа практически никогда не бывает.
— На обожженную поверхность нанести Солкосерил® гель, затем наложить сверху сухую стерильную повязку. Ни в коем случае не использовать вату: можно применять только бинт, марлю – тканевые материалы. Если нет поблизости ни одного средства для экстренной помощи при ожогах и стерильных бинтов нет, нужно просто наложить чистую сухую повязку. Запрещается наносить на обожженную кожу мази, кремы, растительное масло, взбитое яйцо, сметану, кефир, спиртовые растворы и прочие средства, а также прикладывать к ране листья алоэ, сок каланхоэ, золотой ус и прочие. При легких ожогах первой степени без обширного повреждения кожи и пузырей можно не накладывать повязку, а только нанести гель.
— При обширных ожогах рук и ног надо зафиксировать конечность с помощью шины или подручных средств и придать конечности возвышенное положение.
— При обширных ожогах и при возникновении признаков ожогового шока (бледность, слабость, беспокойство, холодный пот, тахикардия, падение артериального давления, нарушение сердечной деятельности и дыхания) дать пострадавшему пить много жидкости – чистую воду, чай, компот. Жидкость уменьшает интоксикацию, которая возникает из-за всасывания в кровь продуктов распада обожженной кожи, подкожной клетчатки, мышц.
— При сильных болях для предупреждения болевого шока пострадавшему дают любое обезболивающее средство (анальгин, парацетамол и пр.).
— Приступить к проведению сердечно-легочной реанимации (искусственному дыханию и непрямому массажу сердца) при отсутствии у пострадавшего дыхательной и (или) сердечной деятельности.
— При показаниях для госпитализации вызвать «Скорую помощь» или доставить пострадавшего в лечебное учреждение. Лучше все же воспользоваться услугами «Скорой помощи», так как обычно мы не знаем, в каком отделении какой больницы производят лечение ожогов. По возможности, это должна быть специализированная клиника или специализированное отделение.
Когда можно лечить термические ожоги кожи в домашних условия.
Далеко не все ожоги требуют дальнейшего лечения в стационаре и даже поликлинике. В домашних условиях самостоятельно можно лечить поверхностные небольшие ожоги без инфицирования (без красных отечных краев раны, без гнойного отделяемого из раны, повышения температуры тела, озноба, усиления болей в ране, появления дергающих болей в ране и т.д.).
Взрослым можно начинать лечить дома ожоги площадью до 1% тела (размером с ладонь этого человека), если только это не обширные ожоги кисти, стопы, лица, половых органов. Это важно знать, так как при заживлении могут образовываться рубцы, которые нарушат функцию этих частей тела. В домашних условиях можно лечить только неинфицированные ожоги кисти, стопы или лица (размером приблизительно с монету).
Следует помнить о том, что в случае длительно незаживающего ожога, особенно нижних конечностей при сопутствующей нервно-сосудистой патологии ног, углублении раны, появлении гнойного отделяемого, неприятного запаха из раны, при усилении болей и нарушении общего состояния следует обязательно обратиться к хирургу поликлиники.
Любые ожоги у новорожденных требуют врачебной помощи и, как правило, лечения в стационаре.
Если в рану во время ожога попала земля, или ожог был получен на природе, следует в тот же день обратиться в любой травмпункт или к хирургу поликлиники, чтобы сделать прививку от столбняка – опасного инфекционного заболевания. Хорошо, если еще и обработает эту ожоговую поверхность. В дальнейшем можно будет продолжать лечение в домашних условиях.
Что необходимо приготовить для лечения ожогов в домашних условиях
— Стерильный бинт – 1-2 упаковки в день (размер и объем – в зависимости от площади ожога).
— Средство для обработки рук (антисептик).
— Стерильные медицинские перчатки – 1 пара перчаток на одну перевязку.
— Перекись водорода (3%-раствор) – 1-2 флакона на перевязку.
— Спиртовые растворы йода или бриллиантового зеленого (так называемая «зеленка») – 1 флакон.
— Ватные палочки – 1 упаковка.
— Тампоны из марли (для обработки раны) – их можно сделать самостоятельно из стерильного бинта, надев стерильные перчатки. Хранят их в упаковке от стерильного бинта. Лучше готовить новые тампоны из марли перед каждой перевязкой.
— Пластырь (иногда бывает необходим для фиксации повязки к неповрежденной коже).
Как лечить термические ожоги кожи в домашних условиях
Внимание! Нельзя самостоятельно вскрывать ожоговые пузыри и использовать вату и пластырь при обработке раневой поверхности. Максимум, что допустимо – наполненный содержимым плотный пузырь можно осторожно надрезать по одному из краев стерильным лезвием или проколоть стерильной иглой.
Перевязки (обработку ожога) производят 1- 2 раза в день. Предварительно надо подготовить все материалы и обработать руки того, кто будет это делать. Если была наложена повязка, следует ее снять. Если внутренняя часть повязки зафиксировалась на ране, смочить ее 3%-ной перекисью водорода и дождаться ее отделения от раны.
Неповрежденную кожу вокруг раны необходимо обработать раствором йода или бриллиантового зеленого, а на рану нанести препарат, который улучшит питание тканей и активизирует заживление раны.
Принципы лечения крапивницы и ангиоотека
Крапивница и ангионевротический отек – широко распространенные кожные заболевания, снищающие качество жизни пациента. В обзоре дано краткое описание основных методов лечения различных видов крапивницы у взрослых пациентов и детей старшего возраста и приме
Крапивница и ангионевротический отек (ангиоотек) (АО) — широко распространенные кожные заболевания, оказывающие выраженное негативное влияние на качество жизни пациента. Их обычно легко диагностировать, но не всегда просто лечить из-за различной тяжести течения, частой устойчивости к антигистаминным препаратам и наличия других болезней у пациента, являющихся первичной причиной кожного процесса. Кроме того, не все специалисты знакомы с ведущими руководящими документами, многие их них не знают особенности лечения острой крапивницы ((ОК), протекает менее 6 недель) и хронической крапивницы ((ХК), протекает более 6 недель) и не всегда способны выбрать правильную терапевтическую и/или диагностическую тактику у того или иного пациента.
Задачей данного обзора служит краткое описание основных методов лечения различных видов крапивницы у взрослых пациентов и детей старшего возраста и применяемых лекарственных средств (ЛС), основанное на существующих научных доказательствах.
Для оптимизации фармакотерапии и выбора дальнейшей тактики лечения важно определить вид/форму крапивницы (например, физическая/вибрационная), ее продолжительность (острая, эпизодическая или хроническая). Особенности такой диагностики описаны в других публикациях [1, 22].
Цель лечения — достичь контроля над заболеванием и связанного с этим улучшения качества жизни пациентов, способности к работе или учебе, а также минимизировать опосредованные применением ЛС побочные эффекты. Это особенно важно при терапии длительно текущих форм хронической крапивницы. Для оценки контроля над заболеванием можно учитывать выраженность зуда, АО, размер волдырей, их количество и частоту появления, ночные пробуждения и длительность ремиссии заболевания.
Лечение, направленное на причинные и провоцирующие факторы
В первую очередь проводится лечение основного заболевания (если оно выявлено), которое служит причиной возникновения крапивницы. Нужно сделать все возможное (провести все необходимые диагностические тесты), чтобы выявить причину и провоцирующие факторы крапивницы в случае ее хронического течения. После определения последних необходимо исключить с ними контакт, например, не принимать Аспирин и другие нестероидные противовоспалительные препараты (НПВП) при чувствительности к ним (многие НПВП вызывают обострение ХК у 20–30% пациентов даже при другой ее причине) или ингибиторов ангиотензинпревращающего фермента (иАПФ) при рецидивирующем АО.
Исключение провоцирующих факторов
Исключение провоцирующих факторов — эффективный вид лечения и профилактики, если эти факторы известны или подозреваются (пищевой продукт, ЛС, физический стимул и др.).
Многие специалисты рекомендуют всем пациентам с крапивницей избегать приема псевдоаллергенов, Аспирина и других НПВП, иАПФ как возможных неспецифических триггеров [2], хотя достоверные доказательные данные для этого утверждения отсутствуют.
Пациентам с острой аллергической крапивницей нужно исключать контакт с выявленными причинно-значимыми аллергенами, а с физической — избегать воздействия причинного физического стимула в зависимости от вида крапивницы: солнечного света, механического раздражения, сдавления кожи, вибрации, воды, холода, тепла, перегревания, физической нагрузки.
Во многих случаях алкоголь, стресс и перегревание усиливают проявления ХК (табл. 1).
Диета
У пациентов с аллергической IgE-связанной крапивницей важно исключать из рациона причинно-значимые пищевые продукты. С другой стороны, аллергия на пищу и пищевые добавки при ХК — явление крайне редкое, несмотря на широко распространенное ошибочное мнение. Данные о необходимости назначения диеты с ограничением пищевых добавок (красителей, консервантов, усилителей вкуса, ароматизаторов и др.) [5–7] и натуральных салицилатов (так называемых псевдоаллергенов) пациентам с Аспирин-чувствительной ХК противоречивы. В проспективном открытом исследовании, включавшем 64 пациента, у 73% больных ХК было выявлено улучшение кожного процесса при соблюдении строгой диеты с исключением псевдоаллергенов в течение 2 нед, но подтверждение реакции после проведения провокационного теста с индивидуальными псевдоаллергенами было зарегистрировано только у 19% из них [8].
Лечение физической крапивницы. Индукция толерантности
У мотивированных пациентов с холодовой, солнечной, холинергической и генерализованной тепловой крапивницей возможно проведение десенситизации (индукция толерантности). Процедура заключается в повторяющемся воздействии стимула на кожу пациента, например холодового или теплового, до достижения ее рефрактерности (т. е. отсутствия ответа на провокацию) [9–11]. Воздействие стимула должно быть регулярным и достаточной интенсивности, иначе толерантность исчезнет в течение нескольких дней [1].
Лечение аутоиммунной крапивницы
Считается, что у около 50% пациентов ХК имеет аутоиммунную форму, что подтверждается с помощью лабораторных методов и внутрикожного теста с аутологичной сывороткой (ТАС).
В настоящее время составляются протоколы для проведения десенситизации у пациентов с аутоиммунной ХК с помощью инъекций аутологичной сыворотки или цельной крови [12, 13]. Цель такого лечения — индукция толерантности к циркулирующим гистамин-высвобождающим факторам. В турецком исследовании, опубликованном в июле 2011 г., авторы применяли инъекции аутологичной сыворотки, аутологичной плазмы и плацебо в трех параллельных подгруппах пациентов как с ТАС-положительными (ТАС+), так и ТАС-отрицательными (ТАС–) ответами [14]. Эффективность лечения аутологичной сывороткой и плазмой была практически равна таковой в группе плацебо (разница не была статистически значимой), несмотря на это, у пациентов с ТАС+ и ТАС– наблюдалось снижение активности крапивницы и увеличение показателей качества жизни. С учетом указанных данных эффективность аутогемотерапии у пациентов с ХК нуждается в дальнейшем изучении.
Лечение сопутствующих инфекций
Необходимость терапии хронических очагов инфекции при крапивнице, в частности Helicobacter pylori, все еще обсуждается. Есть исследования (в т. ч. российские), подтверждающие, что эрадикация H. pylori может приводить к выраженному улучшению течения крапивницы [15, 16], в то время как в других антибактериальное лечение не оказывало какого-либо значимого влияния на симптомы ХК [17, 18].
Роль этого микроорганизма в патогенезе ХК и АО остается противоречивой. Частота инфекции в общей популяции очень высока [19], поэтому H. pylori выявляется у 40–50% пациентов с ХК. Некоторые специалисты рекомендуют даже в отсутствие научных доказательств эффективности назначать антибактериальное лечение пациентам с ХК как для эрадикации H. pylori, так и при других субклинических инфекционных заболеваниях (стрептококковых, стафилококковых, иерсиниоза и т. д.), хотя, согласно данным исследований, такой подход не всегда приводит к улучшению симптомов крапивницы.
Требуется проведение дальнейших рандомизированных клинических исследований (РКИ) для изучения влияния антибактериальной терапии и эрадикации H. pylori на течение крапивницы.
Лечение острой крапивницы
Острая спонтанная крапивница может быть аллергической или неаллергической. Но лечение в обоих случаях практически не различается. Более чем в 90% случаев острая форма заболевания самопроизвольно излечивается [1].
Показания к госпитализации:
Начальные лечебные мероприятия включают воздействие на причину: прекращение применения причинно-значимого ЛС или пищевого продукта, удаление жала насекомого и назначение антибиотиков при бактериальной инфекции. В дальнейшем проводится симптоматическая фармакотерапия.
Несмотря на длительное и широкое использование, было опубликовано всего несколько РКИ по применению блокаторов Н1-рецепторов гистамина (Н1-БГ) II поколения (препараты первого выбора) и коротких курсов системных глюкокортикостероидов ((ГКС), препараты второго выбора) при ОК [1].
Начальная симптоматическая терапия включает назначение неседативных Н1-БГ с возможностью увеличения дневной дозы у взрослых пациентов в 4 раза выше той, что указана в инструкции к препарату (при этом необходимо учитывать возможные побочные эффекты). В некоторых случаях, особенно при ограниченной крапивнице, применяется местное лечение — противозудные и охлаждающие лосьоны (например, 1% и 2% ментолсодержащие на водной основе) [1].
К препаратам второй линии относятся ГКС, назначаемые внутрь 50 мг/сут коротким курсом в течение 3 дней [20] или по 20 мг 2 раза в сутки в течение 4 дней [21].
При тяжелом течении крапивницы (например, при сочетании с АО или при высоком риске развития анафилаксии) некоторые специалисты рекомендуют внутривенное введение ГКС (30–100 мг преднизолона или 4–16 мг дексаметазона и более) и седативных Н1-БГ, в т. ч. и повторно [22].
В тяжелых прогрессирующих случаях с развитием анафилаксии и шока терапия должна проводиться совместно с парентеральным введением эпинефрина.
Большинство случаев ОК хорошо купируется на фоне лечения Н1-БГ и ГКС. Тем не менее симптомы могут появиться повторно спустя несколько часов (у некоторых пациентов симптомы персистируют до 2 нед и более). В этих случаях пациенты должны получать неседативные Н1-БГ II поколения в адекватных дозах (вплоть до 4-кратного увеличения у взрослых пациентов) на протяжении необходимого времени; таким пациентам нужно рекомендовать иметь дома ГКС в таблетках (например, преднизолон) на случай ухудшения симптомов.
Нужно избегать применения топических Н1-БГ из-за их ограниченного эффекта и возможного сенсибилизирующего потенциала.
В большинстве случаев невозможно предсказать, перейдет ли острая крапивница в хроническую. Также непонятно, влияет ли на такой переход назначение адекватного лечения или нет.
Лечение хронической крапивницы
К сожалению, заболевание, которое служит причиной возникновения ХК, выявляется редко, но если это удается сделать, то в первую очередь проводится именно его лечение. При излечении основной болезни высока вероятность полного исчезновения симптомов крапивницы. В меньшей степени это относится к аутоиммунной крапивнице, связанной с другими аутоиммунными заболеваниями, т. к., например, даже при полном контроле аутоиммунного тиреоидита, связанного с гипотиреозом и аутоиммунной крапивницей, не всегда наблюдается улучшение течения кожного процесса.
Ключевые особенности лечения:
Важно информировать пациента с ХК, что:
Другое важное направление терапии — это применение препаратов для симптоматического лечения с целью уменьшить выраженность кожных высыпаний/зуда/АО и предотвратить их повторное появление.
В качестве местного лечения можно использовать охлаждающие лосьоны (например, 1% крем ментола на водной основе, лосьон каламина и 10% лосьон кротамитона), особенно в местах выраженного зуда. Нужно иметь в виду, что спиртсодержащие лосьоны при нанесении в местах поврежденной или экзематозной кожи могут усиливать обострение заболевания. Широко используются антигистаминные крема и гели (например, диметинден), но их фармакологическую эффективность ограничивает слабая кожная абсорбция. Топические ГКС практически не применяются в рутинной клинической практике для терапии хронической крапивницы, но в отдельных исследованиях было показано, что при их регулярном нанесении на локальные области кожи снижается выраженность уртикарного ответа на давление. Возможно, это связано с уменьшением количества тучных клеток в этих местах [23, 24].
Согласно рекомендациям Всемирной организации по аллергии (World Allergy Organization; WAO), во всех случаях крапивницы следует начинать терапию с неседативных антигистаминных препаратов II поколения (препараты первого выбора). Только если они недоступны или неэффективны в максимальных дозах, возможно применение седативных Н1-БГ [25], которое ограничено частыми побочными эффектами, в частности седативным и антихолинергическим. У большинства пациентов назначение антигистаминных препаратов II поколения позволяет контролировать заболевание [26], тем не менее добавление Н1-БГ I поколения на ночь логично и допускается, если пациента беспокоит выраженный ночной зуд и связанная с ним бессонница.
В дальнейшем, в зависимости от ответа, лечение у взрослых пациентов проводится согласно алгоритму, изображенному на рис. Стоимость, безопасность и эффективность лечения рассматриваются в табл. 2.
Важно помнить, что у некоторых пациентов с ХК может не наблюдаться эффект от стандартных доз антигистаминных ЛС II поколения. В этом случае возможно увеличение суточной дозы препарата из этой группы в 2–4 раза от рекомендованной в инструкции производителя. Как клинический опыт, так и данные исследований подтверждают, что такой подход (с увеличением дозы неседативных Н1-БГ) связан с большей эффективностью терапии и контролем заболевания у многих (но не у всех) пациентов [29, 30].
При отсутствии эффекта от увеличения дозы Н1-БГ можно добавить антилейкотриеновые препараты или заменить Н1-БГ на другой. При неэффективности или тяжелом течении крапивницы нужно рассмотреть возможность альтернативной терапии препаратами второй-третьей линии, например циклоспорином, комбинацией Н1— и Н2-БГ, дапсоном или омализумабом [25]. От назначения такого лечения рекомендуется воздерживаться до 1–4 нед, т. к. эффект от приема антигистаминных препаратов может быть отсроченным [25].
Эффективность ЛС может различаться у каждого пациента. Также нужно учитывать, что препараты не сохраняют длительно действующий эффект после их отмены, поэтому при персистирующей крапивнице необходима поддерживающая терапия. При длительном лечении развития тахифилаксии обычно не отмечается, и у многих пациентов с хронической идиопатической или аутоиммунной крапивницей симптоматическая терапия приводит к выраженному положительному ответу и контролю заболевания.
Дальнейшее наблюдение
Во многих случаях необходимо длительное применение препаратов до наступления ремиссии заболевания. Для большинства пациентов с ХК рекомендуется 3–6 мес регулярной терапии [25]. У пациентов с длительным анамнезом крапивницы и АО лечение проводится в течение 6–12 мес с постепенной отменой на несколько недель. Было показано, что пациенты с ХК, принимавшие Н1-БГ непрерывно, страдали от менее выраженного снижения качества жизни по сравнению с теми, кто применял ЛС эпизодически [32].
Каждые 3–6 мес и чаще нужно обязательно осматривать и опрашивать пациента для выявления новых симптомов (признаков аутоиммунной патологии и др.), а также для оценки тяжести крапивницы (она может изменяться со временем) и коррекции терапии [25].
Средний срок наличия ХК — 3–5 лет, хотя примерно у половины пациентов наступает спонтанная ремиссия через 0,5–1 год после начала. Примерно у 40% пациентов ХК, существующая более 6 мес, будет рецидивировать на протяжении последующих 10 лет, а у 20% — даже на протяжении 20 лет [31].
Цель лечения ХК — максимально уменьшить проявления заболевания на фоне оптимально подобранной терапии до наступления ремиссии.
Заключение
Крапивница/АО — это гетерогенная группа заболеваний, для которой характерны многообразие клинических проявлений и различные механизмы развития. Поэтому логично, что для ее лечения должен применяться ступенчатый подход, основанный на форме крапивницы, тяжести, патогенезе и особенностях течения.
Как уже упоминалось, ключевым принципом терапии как ОК, так и ХК у взрослых пациентов (а иногда и у детей), который, к сожалению, неизвестен многим российским врачам, служит назначение антигистаминных препаратов II поколения (препараты выбора) в стандартной дозе, а при их неэффективности — увеличение дневной дозы до 4 раз от указанной в инструкции. Такой подход одобрен и рекомендуется ведущими международными и национальными сообществами и специалистами, он основан на повышении эффекта от Н1-БГ при сохранении относительной безопасности (седативный эффект, нарушение когнитивных и психомоторных функций и другие побочные эффекты обычно отсутствуют даже при высоких дозах) по сравнению с назначением ГКС. Здесь важно подчеркнуть, что с юридической точки зрения не имеет права отступать от инструкции к применению того или иного препарата. К настоящему времени во всех инструкциях к антигистаминным средствам II поколения, разрешенным в России, не существует рекомендаций по повышению дозы. Кроме того, всегда нужно взвешивать возможные пользу и риск любого вида лечения.
Необходимо помнить, что антигистаминные препараты показаны практически всем пациентам с крапивницей, за исключением некоторых больных с изолированным АО, в частности с наследственным АО. Кроме того, без особых показаний желательно избегать назначения антигистаминных и других системных препаратов в I триместре беременности, несмотря на то, что в исследованиях не было отмечено тератогенного эффекта. Добавление блокаторов лейкотриеновых рецепторов (монтелукаст, зафирлукаст) к антигистаминной терапии у взрослых пациентов может давать дополнительный эффект, когда обострение крапивницы связано с приемом пищевых псевдоаллергенов, аспирина или наличием функциональных аутоантител.
В настоящее время требуются дополнительные исследования уже существующих ЛС для лечения крапивницы, особенно ХК, и поиск новых высокоэффективных препаратов. При этом нужно учитывать, что применение большинства препаратов второй и третьей линий, в частности циклоспорина и омализумаба, сопряжено с высокой стоимостью и/или существенным риском выраженных побочных эффектов.
Литература
П. В. Колхир, кандидат медицинских наук
НИЦ ГБОУ ВПО Первого МГМУ им. И. М. Сеченова Минздравсоцразвития России, Москва



_575.gif)
.gif)



