Аркоксиа или целебрекс что лучше отзывы врачей
1. Для чего назначаются НПВП?
Нестероидные противовоспалительные препараты (НПВП) устраняют боль, воспаление и лихорадку. При остеохондрозе, остеоартрозе, болезни Бехтерева, ревматоидном артрите НПВП значительно уменьшают боль, воспаление, снимают скованность, улучшают качество жизни.
2. Какие осложнения могут быть во время лечения?
Противовоспалительные препараты могут вызвать изжогу, боль в животе, тошноту, язву желудка с развитием кровотечения. Наиболее высок риск этих осложнений у пациентов с язвенной болезнью в анамнезе, у пожилых, и при приеме больших доз длительное время.
Язвы на фоне приема нестероидных противовоспалительных препаратов часто бессимптомны. Выявить «немые язвы» можно только с помощью эндоскопического обследования (ФГДС).
У больных с артериальной гипертензией и болезнями почек на фоне приема НПВП могут наблюдаться повышение артериального давления и отеки.
3. Правда ли, что внутримышечные инъекции безопаснее для желудка, чем таблетки?
Нет, это не так. НПВП-гастропатия возникает из-за общего системного действия этих лекарств. Использование препаратов в виде свечей или инъекций не уменьшает риск развития серьезных осложнений со стороны желудка и кишечника.
4. Следует ли избегать приема НПВП из-за опасности побочных эффектов?
Нет, не следует. НПВП успешно снимают боли в спине и суставах, улучшают качество жизни. Для профилактики развития побочных эффектов необходимо до назначения курса лечения просчитать все факторы риска. У больных, не имеющих факторов риска, использование НПВП достаточно безопасно. Если же факторы риска есть, то современные меры профилактики очень эффективно предотвращают развитие серьезных осложнений.
5. Правильно ли принимать НПВП в минимальных дозах или только по требованию?
Противовоспалительный эффект может быть достигнут только при курсовом назначении в средних и высоких терапевтических дозах. Низкие дозы или использование НПВП «по требованию» позволяют достичь кратковременного обезболивающего действия. Поэтому, при ревматических заболеваниях необходимо использовать НПВП длительно. При острой боли можно использовать НПВП однократно.
6. Какой препарат эффективнее и безопаснее? Как правильно выбрать?
Индометацин обладает высоким противовоспалительным эффектом, но вызывает серьезные лекарственные осложнения, разрушает суставной хрящ. Ибупрофен хорошо обезболивает, но не имеет выраженного противовоспалительного действия. Мовалис, нимесулид редко вызывают нежелательные последствия со стороны ЖКТ, сердца, почек. Но нимесулид опасен для печени. Аркоксиа и целебрекс значительно учащают инфаркты миокарда и инсульты. Поэтому, при язвенном анамнезе лучше выбрать мовалис или аркоксиа. А при сердечнососудистых факторах риска предпочтительнее назначить мовалис или неселективный препарат.
7. Что делать, чтобы снизить риск желудочно-кишечных осложнений?
При низком риске могут быть назначены любые НПВП, без какой либо профилактики. При умеренном риске следует назначить селективный препарат (найз или мовалис). При высоком риске показано к селективному препарату добавить любой ингибитор протонной помпы (ИПП).
Нестероидные противовоспалительные препараты следует принимать после еды, стоя или сидя, запивая водой.
8. Что делать, если у больного изжога, боли, а он нуждается в продолжении лечения?
В таком случае необходимо провести ФГДС для исключения «немой язвы» и добавить к лечению омепразол или другой ИПП.
9. Как долго следует принимать ИПП?
Для профилактики НПВП-гастропатий длительность приема ИПП должна совпадать с длительностью приема НПВП.
10. Можно ли уменьшить побочные симптомы со стороны ЖКТ, запивая таблетки молоком, киселем?
Нет, нельзя.
11. Какие побочные эффекты могут быть со стороны сердечнососудистой системы?
НПВП способны негативно влиять на функцию почек, вызывать задержку жидкости в организме, отеки и сердечную недостаточность. Часто на фоне приема НПВП у пожилых пациентов повышается артериальное давление.
12. Как избежать побочных эффектов со стороны сердечнососудистой системы?
Избегать назначения высокоселективных НПВП (аркоксиа, целебрекс) у пожилых. Корригировать артериальное давление с помощью амлодипина.
Как защитить желудок от НПВП — советы эксперта
Что вы делаете, когда болит голова, поднялась высокая температура или беспокоит боль в суставах? 90% опрошенных ответят: «Пью таблетку».
«Волшебные» пилюли
Существует группа препаратов, под общим названием нестероидные противовоспалительные (НПВП), которые мы все хотя бы раз в жизни, а многие регулярно, принимали. Это препараты, обладающие обезболивающим противовоспалительным и / или жаропонижающим действием. В качестве примера можно назвать Аспирин, Нурофен, Найс, Кетанов, Кетопрофен и прочие. Учитывая «волшебные эффекты» от их действия — снятие воспаления, боли и жара, — их назначают практически все, всем и всегда. Назначают травматологи, ревматологи, терапевты, лоры, стоматологи. Плюс, их можно совершенно свободно приобрести в любой аптеке. Но, наряду с «волшебными свойствами» эти лекарства обладают рядом побочных действий, которые можно разделить на 2 группы: кардиориски и гастро риски. Собственно о гастрорисках и пойдёт речь в данной статье.
НПВП-гастропатия
Отличие НПВП-гастропатии от язвенной болезни можно проследить и по зоне поражения. Чаще всего язвы можно увидеть в желудке, а не в кишке. Плюс, изменения встречаются чаще у пожилых, а не у молодых людей.
Немного цифр
Немного статистики. В Великобритании назначается около 24 млн. НПВС в год. 70% лиц старше 70 лет принимают НПВС 1 раз в неделю, а 34% ежедневно. В США продается НПВС на сумму до 6 млрд. в год. Как следствие, риск развития желудочно-кишечных кровотечений (ЖКК) возрастает прободения — в 6 раз, риск смерти от осложнений до 8 раз. До всех случаев острых ЖКК связаны с НПВС.
Проблема эта актуальна и в нашей стране, к примеру по данным Научного Центра сердечно-сосудистой хирургии им. А.Н. Бакулева из 240 больных, ежедневно принимающих аспирин даже в малых дозах, на гастроскопии поражения желудка и 12 п.к выявлены у 30% (из них язвы — у 23,6%, эрозии — у 76,4%). Аналогичная картина у коллег из ВНИИ ревматологии РАМН — у 2126 пациентов, принимающих НПВС без «прикрытия» (защиты) желудка, эрозии и язвы гастродуоденальной зоны найдены в 33,8% случаев. Это очень впечатляющие и драматические цифры осложнений от приема НПВС, учитывая количество употребляющих эти препараты людей в развитых странах.
Как это работает?
Как же действуют эти препараты в наших желудках? Всё очень просто, негативное воздействие реализуется за счёт дисбаланса защитных и агрессивных сил. У нас в желудке существует ряд защитных механизмов, позволяющих противостоять натиску агрессоров. Среди последних:
Защищается желудок за счет мощного слоя слизи и бикарбонатов, которые нейтрализуют кислоту, адекватного кровоснабжения, способности очень быстро регенерировать. Когда мы используем НПВС препараты, баланс сил изменяется в сторону агрессивных механизмов и происходит поражение слизистого и подслизистого слоя желудка и кишки.
Диагностика

Что же делать в таком случае?!
Алгоритм действий для пациентов, не имеющих проблем с желудком, и тех, у кого в анамнезе была язвенная болезнь или эрозивные изменения, различен. Для первой группы, при назначении нестероидных противовоспалительных препаратов более, чем на 5 дней, обязательно назначение препаратов из группы ингибиторов протонной помпы (ИПП). Таких как, омепразол, пантопразол, рабепразол и т. д. (на весь курс приема). Для второй группы, любые назначения из группы НПВС, независимо от срока приёма, требуют параллельного назначения ингибиторов протонной помпы. Так же обязателен прием ИПП пациентам, принимающих длительно аспирин.
Мифы, с которыми мы сталкиваемся в ежедневной практике
Миф 1. Использование НПВС препаратов в виде свечей является менее агрессивным для желудка, нежели приём таблеток
Это 100% миф. Патогенное, разрушительное действие лекарства реализуется через кровь, доставляющую его по сосудам в желудок.
Миф 2. В качестве «гастропротекторов» можно использовать лекарства из группы антацидов — Ренни, Маалокс, Фосфалюгель и H2-блокаторы (Ранитидин и Фамотидин)
В данном случае они не эффективны.
Миф 3. Принимать ингибиторы протонной помпы можно нерегулярно
Дело в том, что если пожилому человеку назначили на всю жизнь противовоспалительный препарат, абсолютно бессмысленно назначать гастропротекцию на месяц. В подобных случаях лекарства должны приниматься строго параллельно.
Миф 4. В качестве «гастропротекторов» могут выступать пищевые продукты (кисели и пр.)
Этот миф, как абсолютно фантастический, мы оставим без комментариев.
Как выбрать лекарство
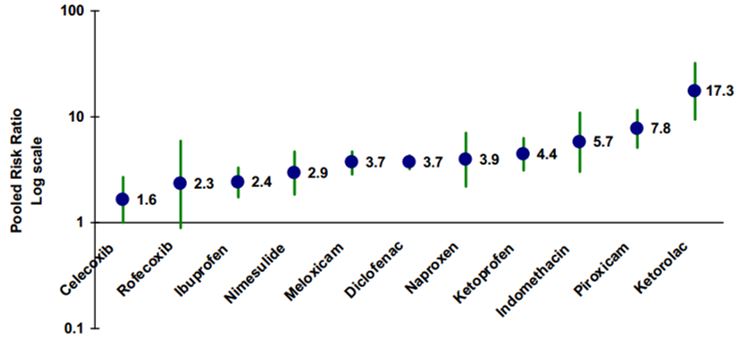
На самом деле, самым важным моментом является то, какие именно лекарства мы принимаем. На рисунке можно увидеть шкалу агрессивности различных препаратов из группы НПВС по отношению к желудку.
Самыми агрессивными препаратами являются Аспирин, Кеторолак, Пироксикам, Индометацин. По возможности рекомендуется использовать селективные препараты, которые обладают минимальными гастро-рисками. Их применение всегда более желательно, к ним относится Целекоксиб и Рофекоксиб. Но несмотря на их относительную безопасность, назначать их должен строго по показаниям лечащий доктор, не забывайте об этом.
Про Helicobacter pylori
Еще одним очень важным компонентом профилактики осложнений, является диагностика инфекции Helicobacter pylori у пациента планирующего длительно принимать НПВС (особенно аcпирин). Наличие бактерии увеличивает риски эрозивно-язвенных поражений ЖКТ и кровотечения в При её выявлении должна в обязательном порядке проводится эрадикация (уничтожение этой бактерии).
Резюме

Аркоксиа или целебрекс что лучше отзывы врачей
Как выбрать противовоспалительный препарат?
Основным средством лечения острой боли в спине и суставах являются нестероидные противовоспалительные препараты (НПВП), блокирующие выработку медиаторов воспаления за счет подавления фермента ЦОГ.
Все НПВП можно разделить на 4 группы:
Высокоселективные ингибиторы ЦОГ-2 во много раз увеличивают риск сердечнососудистых осложнений (инфаркта миокарда, ишемического инсульта). Поэтому, целебрекс и аркоксиа имеют очень ограниченное применение, особенно у пожилых пациентов.
Как же грамотно подобрать НПВП? Перед лечением должен оценить факторы риска желудочно-кишечных и сердечнососудистых осложнений и рекомендовать минимально эффективную дозу на максимально короткий курс лечения. Если недельный курс приема препарата не купирует болевой синдром, необходимо обратиться к неврологу для пересмотра тактики лечения.
Низкий риск возникновения побочных эффектов как в отношении слизистой желудка, так и в отношении сердца, имеют нимесулид (нимесил, найз, нимулид) и мелоксикам (мовалис, амелотекс, артрозан и др.). Эффективность этих средств достаточно высокая, что позволяет их использовать для купирования острой боли в спине. Но нимесулид токсичен для печени, поэтому длительность его приема не должна превышать 14 дней. Мелоксикам можно применять в течение длительного времени.
Для профилактики желудочно-кишечных осложнений совместно с НПВП назначают ингибиторы протонной помпы (омепразол, пантопразол).
У молодых пациентов наиболее безопасен прием селективных ингибиторов ЦОГ.
Заключение. При выборе НПВП следует ориентироваться на соотношение эффективности и безопасности терапии, учитывая побочные действия на желудок, печень, сердечнососудистую систему. При обилии в аптеках самых разных НПВП, для применения в широкой клинической практике подходят далеко не все препараты. При выборе НПВП от врача требуется исключительная внимательность, особенно при лечении сложных пациентов.
Рациональный выбор противовоспалительных препаратов в сложных клинических случаях:
Пациентам с язвенной болезнью желудка в анамнезе.
Диклофенак, кетопрофен, кеторолак и другие ингибиторы ЦОГ-1противопоказаны даже в стадию ремиссии.
Препаратами выбора являются селективные ингибиторы ЦОГ-2 (мелоксикам, нимесулид). Для профилактики обострений совместно с ними назначаются ингибиторы протонной помпы (омепразол, пантопразол).
У молодых пациентов наиболее безопасен прием селективных ингибиторов ЦОГ-2 (аркоксиа, целебрекс) или их комбинация с ингибиторами протонной помпы.
При плохой переносимости любых НПВП назначаются локальные НПВП, флупиртин, хондропротекторы и немедикаментозные методы лечения.
Пациентам, получающим низкие дозы аспирина.
Аспирин широко используется в кардиологической практике в качестве антиагреганта. Комбинация НПВП в высоких дозах с аспирином во много раз повышает риск язвенной болезни. На время назначения НПВ необходимо обсудить с кардиологом возможность отмены аспирина. Если аспирин назначен по жизненным показаниям, то обязательно добавить к схеме лечения ингибитор протонной помпы (омепразол). Также следует выбрать НПВП с наименьшим вредным влиянием на ЖКТ и ССС. Препараты из группы коксибов (целебрекс, аркоксиа) в данном случае противопоказаны. Методом исключения в этой ситуации можно назначить мелоксикам (мовалис) или нимесулид (найз).
Пациентам с гипертонической болезнью. Все НПВП во время курса лечения могут повышать артериальное давление. Риск повышения АД возрастает у лиц пожилого возраста с плохо леченной артериальной гипертензией, с нарушением функции почек или с сахарным диабетом.
Единственным препаратом для коррекции гипертонии в этом случае является амлодипин. ИАПФ (эналаприл, капотен, престариум и др.) не совместимы с НПВП, поэтому назначать эти препараты для коррекции или повышать дозу этих средств на фоне лечения не имеет смысла.
Пациентам, злоупотребляющим алкоголем. В данном случае осторожность должна быть продиктована возможным поражением печени, повышенным риском развития кровотечений. Использование парацетамола, и нимесулида нежелательно из-за их токсичного действия на печень. Препаратом выбора в данном случае остается мелоксикам.
БОЛИ В СПИНЕ: болезненный мышечный спазм и его лечение миорелаксантами
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны
Боли в спине — одна из наиболее распространенных жалоб, которые пациенты предъявляют в общемедицинской практике. Часто они вызываются остеохондрозом позвоночника — дегенеративным поражением хряща межпозвонкового диска и реактивными изменениями со стороны тел смежных позвонков. Поражение межпозвонкового диска развивается вследствие его повторных травм (подъем тяжести, избыточная статическая и динамическая нагрузка, падения и др.) и возрастных дегенеративных изменений. Студенистое ядро, центральная часть диска, высыхает и частично утрачивает амортизирующую функцию. Фиброзное кольцо, расположенное по периферии диска, истончается, в нем образуются трещины, к которым смещается студенистое ядро, образуя выпячивание (пролапс), а при разрыве фиброзного кольца — грыжу. В настоящее время созданы препараты, оказывающие структурно-модифицирующее действие на хрящевую ткань (старое название — хондропротекторы). Типичным представителем группы является препарат хондро, назначаемый курсом по 4 месяца (эффект сохраняется 2 месяца после отмены). В пораженном позвоночном сегменте возникает относительная нестабильность позвоночника, развиваются остеофиты тел позвонков (спондилез), повреждаются связки и межпозвонковые суставы (спондилоартроз). Грыжи межпозвонковых дисков наиболее часто наблюдаются в нижних поясничных дисках, реже — в нижних шейных и верхних поясничных, крайне редко — в грудных. Грыжи диска в тело позвонка (грыжи Шморля) клинически не значимы, грыжи диска в заднем и заднебоковом направлении могут вызвать сдавление спинно-мозгового корешка (радикулопатию), спинного мозга (миелопатию на шейном уровне) или их сосудов.
Кроме компрессионных синдромов возможны рефлекторные (мышечно-тонические), которые обусловлены импульсацией из рецепторов в ответ на изменения в дисках, связках и суставах позвоночника — болезненный мышечный спазм. Рефлекторное напряжение мышц вначале имеет защитный характер, поскольку приводит к иммобилизации пораженного сегмента, однако в дальнейшем этот фактор становиться причиной возникновения боли. В отличие от компрессионных синдромов остеохондроза позвоночника, которые встречаются относительно редко, болевые мышечные спазмы возникают в течение жизни практически у каждого второго человека.
Классический пример болезненного мышечного спазма представляет люмбаго (поясничный прострел), который характеризуется резкой, простреливающей болью в пояснице, развивающейся, как правило, при физической нагрузке (подъем тяжести и др.) или неловком движении. Больной нередко застывает в неудобном положении, попытка движения приводит к усилению боли. При обследовании выявляют напряжение мышц спины, обычно сколиоз, уплощение поясничного лордоза или кифоз.
Люмбалгия — боль в спине — и люмбоишиалгия — боль в спине и по задней поверхности ноги — развиваются чаще после физической нагрузки, неловкого движения или переохлаждения, реже — без каких-либо причин. Боли носят ноющий характер, усиливаются при движениях в позвоночнике, определенных позах, ходьбе. Для люмбоишиалгии характерна боль в ягодице, в задненаружных отделах ноги, не достигающая пальцев. При обследовании выявляют болезненность, напряжение мышц спины и задней группы мышц ноги, ограничение подвижности позвоночника, часто сколиоз, симптомы натяжения (Ласега, Вассермана и др.).
На шейном уровне могут возникать рефлекторные мышечно-тонические синдромы: цервикалгия и цервикобрахиалгия, которые чаще развиваются после физической нагрузки или неловкого движения шеи. Цервикалгия — боль в шейной области, которая нередко распространяется на затылок (цервикокраниалгия). Цервикобрахиалгия — боль в шейной области, распространяющаяся на руку. Характерно усиление болей при движениях в шее или, наоборот, при длительном статическом положении (в кино, после сна на плотной высокой подушке и др.). При обследовании выявляют напряжение шейных мышц, часто наблюдается ограничение движений в шейном отделе, болезненность при пальпации остистых отростков и межпозвонковых суставов на стороне боли.
При компрессии нервного корешка (радикулопатии) кроме болезненного мышечного спазма и ограничений подвижности в позвоночнике и конечностях выявляются чувствительные, рефлекторные и (или) двигательные нарушения в зоне пораженного корешка. На поясничном уровне чаще поражаются пятый поясничный (L5) и первый крестцовый (S1) корешки, реже — четвертый поясничный корешок и очень редко — верхние поясничные корешки. Радикулопатии нижних шейных корешков встречаются значительно реже.
Важно помнить, что боли в спине могут быть единственным симптомом при опухоли спинного мозга, сирингомиелии и других заболеваниях спинного мозга. Боли возникают при деструкции позвонков и поражении нервных корешков вследствие инфекционных процессов (туберкулезный спондилит, спинальный эпидуральный абсцесс), новообразованиях (первичные и метастатические опухоли позвоночника, миеломная болезнь), дисметаболических нарушениях (остеопороз, гиперпаратиреоз, болезнь Педжета). Боль в спине может быть следствием перелома позвоночника, его врожденных или приобретенных деформаций (сколиоза и др.), стеноза позвоночного канала, спондилолистеза, анкилозирующего спондилоартрита.
Она возможна при различных соматических заболеваниях (сердца, желудка, поджелудочной железы, почек, органов малого таза и др.) по механизму отраженных болей.
Обследование пациента с болью в спине требует тщательности. Нельзя любые боли в спине списывать на «остеохондроз» — состояние, которое при рентгенологическом исследовании выявляется у большинства людей среднего и пожилого возраста. Для неврологических проявлений остеохондроза позвоночника и миофасциальных болей характерны болезненный мышечный спазм и ограничение подвижности позвоночника.
Диагноз рефлекторных и компрессионных осложнений остеохондроза основывается на клинических данных и требует исключения других возможных причин болей в спине. Рентгенографию позвоночника используют, в основном, для исключения врожденных аномалий и деформаций, воспалительных заболеваний (спондилитов), первичных и метастатических опухолей. Рентгеновская КТ или МРТ позволяет выявить грыжу диска, определить ее размеры и локализацию, а также обнаружить стеноз позвоночного канала, спинного мозга.
Диагноз миофасциальных болей основывается на клинических данных (выявление болезненного мышечного напряжения одной или нескольких мышц) и требует исключения других возможных причин боли; дифференциальный диагноз с рефлекторными синдромами (мышечно-тоническими синдромами) вследствие остеохондроза позвоночника часто вызывает сложности; возможно сочетание этих заболеваний.
Лечение рефлекторных синдромов и радикулопатий вследствие остеохондроза основывается в остром периоде на обеспечении покоя — больному рекомендуется избегать резких наклонов и болезненных поз. Предписаны постельный режим в течение нескольких дней до стихания резких болей, жесткая постель (щит под матрац), прием миорелаксантов центрального действия, при необходимости — также дополнительно анальгетиков, нестероидных противовоспалительных средств. Для облегчения передвижения в этот период следует надеть шейный или поясничный корсет (фиксирующий пояс). Можно использовать физиотерапевтические анальгезирующие процедуры, втирание обезболивающих мазей, компрессы с 30–50-процентным раствором димексида и новокаином, новокаиновые и гидрокортизоновые блокады. При ослаблении болей рекомендуют постепенное увеличение двигательной активности и упражнения на укрепление мышц.
При хроническом течении рефлекторных синдромов и радикулопатий могут быть эффективны мануальная терапия, рефлексотерапия, физиотерапевтическое лечение, санаторно-курортное лечение. Хирургическое лечение (удаление грыжи диска) необходимо в тех редких случаях, когда возникает сдавление спинного мозга или корешков конского хвоста. Хирургическое лечение также показано при дискогенной радикулопатии, сопровождающейся выраженным парезом, и при длительном (более трех-четырех месяцев) отсутствии эффекта от консервативного лечения и наличии большой грыжи диска. Для профилактики обострений остеохондроза рекомендуют избегать провоцирующих факторов (подъем больших грузов, ношение тяжелой сумки в одной руке, переохлаждение и др.), регулярно заниматься лечебной гимнастикой.
При миофасциальных болях необходимо, чтобы мышца находилась в покое в течение нескольких дней. В качестве лечения можно назначать упражнения на растяжение мышц (постизометрическая релаксация), физиотерапию, рефлексотерапию или местное введение анестетиков в триггерные зоны, компрессы с димексидом и анестетиками.
Как уже было отмечено, и при острых болях, и при хронических болевых синдромах большое значение имеет лечение болезненного мышечного спазма. Тоническое напряжение мышц может не только само по себе быть причиной боли, но и способно вызвать деформацию и ограничивать подвижность позвоночника, а также обуславливать компрессию проходящих вблизи нервных стволов и сосудов. Для его лечения помимо нестероидных противовоспалительных средств, анальгетиков, (например, нимулид в форме трансдермального геля для местной терапии или в форме лингвальных таблеток при остром болевом синдроме), физиотерапии и лечебной гимнастики в качестве препаратов первого ряда применяют миорелаксанты — препараты, способные разорвать «порочный круг» болевого синдрома [2].
Для лечения болезненного мышечного спазма миорелаксанты используются внутрь или парентерально. Снижая рефлекторное мышечное напряжение, миорелаксанты уменьшают боль, улучшают двигательные функции и облегчают проведение лечебной физкультуры. Лечение миорелаксантами начинают с обычной терапевтической дозы и продолжают до тех пор, пока сохраняется болевой синдром; как правило, курс лечения составляет несколько недель. В ходе целого ряда исследований удалось доказать, что при болезненном мышечном спазме добавление к стандартной терапии (нестероидные противовоспалительные средства, анальгетики, физиотерапия, лечебная гимнастика) миорелаксантов приводит к более быстрому регрессу боли, мышечного напряжения и улучшению подвижности позвоночника.
В качестве миорелаксантов применяются мидокалм, баклофен и сирдалуд. Миорелаксанты обычно не комбинируют друг с другом. Для снятия болезненных мышечных спазмов можно также использовать диазепам (седуксен, реланиум) в индивидульно подобранной дозе.
Сирдалуд (тизанидин) — агонист α-2 адренергических рецепторов. Препарат снижает мышечный тонус вследствие подавления полисинаптических рефлексов на уровне спинного мозга, что может быть вызвано угнетением высвобождения возбуждающих аминокислот и активацией глицина, снижающего возбудимость интернейронов спинного мозга; сирдалуд обладает также умеренным центральным анальгезирующим действием. При приеме внутрь максимальная концентрация сирдалуда в крови достигается через час, прием пищи не влияет на его фармакокинетику. Начальная доза препарата составляет 6 мг в сутки в три приема, средняя терапевтическая доза — 12—24 мг в сутки, максимальная доза — 36 мг в сутки. В качестве побочных эффектов отмечаются сонливость, головокружение, незначительное снижение артериального давления; требуется осторожность при приеме препарата больными пожилого возраста.
Мидокалм (толперизон) в течение длительного времени широко используется при лечении рефлекторных и компрессионных осложнений дегенеративно-дистрофических изменений позвоночника (остеохондроз, спондилез, спондилоартроз) и миофасциальных болей [3]. Мидокалм оказывает преимущественно центральное миорелаксирующее действие. Снижение мышечного тонуса при приеме препарата связывается с угнетающим влиянием на каудальную часть ретикулярной фармации и подавлением спинно-мозговой рефлекторной активности. Препарат обладает умеренным центральным анальгезирующим действием и легким сосудорасширяющим влиянием. Прием мидокалма начинают с 150 мг в сутки три раза в день, постепенно увеличивая дозу до получения эффекта, у взрослых обычно до 300—450 мг в сутки. Для быстрого эффекта препарат вводится внутримышечно по 1 мл (100 мг) два раза в сутки или внутривенно по 1 мл один раз в сутки.
Эффективность и безопасность применения мидокалма при болезненном мышечном спазме доказана в ходе двойного слепого плацебо-контролируемого исследования [4]. В восьми исследовательских центрах 110 больных в возрасте от 20 до 75 лет методом рандомизации получали мидокалм в дозе 300 мг в сутки или плацебо в сочетании с физиотерапией и реабилитацией в течение 21 дня. В качестве объективного критерия эффективности лечения рассматривают болевой порог давления, измеряемый с помощью специального прибора (Pressure Tolerance Meter) в 16 симметричных точек туловища и конечностей. Кроме того, пациенты субъективно оценивали свое состояние по интенсивности боли, ощущению напряжения мышц и подвижности позвоночника; также оценивал напряжение мышц и подвижность позвоночника. Перед началом лечения и после его окончания проводилось развернутое клиническое и лабораторное обследование, включая ЭКГ, измерение артериального давления, биохимический анализ крови по 16 показателям.
Согласно результатам исследований, применение мидокалма достоверно снижает болезненный мышечный спазм, измеряемый объективно инструментальным методом. Различие между группами лечения и плацебо, которое отмечалось уже на четвертый день, постепенно увеличивалось и становилось статистически достоверным на 10-й и 21-й дни лечения, которые были выбраны в качестве конечных точек для доказательного сравнения. Анализ субъективной оценке результатов лечения, данной врачами и пациентами после его окончания (через 21 день), показал, что в группе больных, получавших мидокалм, достоверно чаще результаты лечения оценивались как очень хорошие, тогда как в группе плацебо эффект существенно чаще отсутствовал. Согласно субъективной оценке результатов лечения, данной больными после его окончания (через 21 день), каких-либо значимых различий, касающихся переносимости мидокалма и плацебо, выявлено не было. У подавляющего большинства больных отмечалась хорошая переносимость мидокалма. Результаты ЭКГ, биохимические и гематологические показатели в группе пациентов, принимавших как мидокалм, так и плацебо, также не различались.
Важно отметить, что более половины (62%) пациентов, включенных в исследование, получали другие виды терапии до начала исследования, и у большинства из них (68%) при этом не отмечалось улучшения. Это свидетельствует об эффективности мидокалма в лечении болезненного мышечного спазма, резистентного к другим видам терапии.
Введение мидокалма парентерально позволяет быстро снять боль и уменьшить мышечное напряжение. При вертеброгенном мышечно-тоническом синдроме внутримышечное введение 100 мг мидокалма ослабляет боль уже через 1,5 ч, а лечение мидокалмом в течение недели по 200 мг/сут в/м, а затем на протяжении двух недель по 450 мг/сут перорально имеет достоверное преимущество над стандартной терапией; при этом терапия мидокалмом не только позволяет уменьшить боль, но и снимает тревожность, повышает умственную работоспособность [1].
При болезненном мышечном спазме достоинствами мидокалма помимо эффективного миорелаксирующего и обезболивающиего эффекта являются отсутствие побочных эффектов и хорошее взаимодействие с нестероидными противовоспалительными средствами, что во многих случаях позволяет уменьшить дозу последних и вследствие этого ослабить или даже полностью устранить их побочные эффекты, не снижая эффективности лечения.
Важным преимуществом мидокалма перед другими миорелаксантами является отсутствие седативного эффекта и мышечной слабости при его приеме. Это преимущество доказано в ходе двойного слепого плацебо-контролируемого исследования [5]. В исследовании вошли 72 здоровых добровольца в возрасте от 19 до 27 лет (средний возраст — 21,7 лет). Исследование проводилось в течение восьми дней, все это время добровольцы методом рандомизации получали 150 или 450 мг мидокалма в сутки в три приема либо плацебо — также в три приема. Нейропсихологические исследования осуществляются утром в первый и последний (восьмой) дни исследования до и после приема мидокалма через 1,5, 4 и 6 ч либо плацебо. Результаты исследования не показали каких-либо существенных различий в скорости сенсомоторных реакций и быстроте выполнения различных психологических тестов через 1,5, 4 и 6 ч после приема мидокалма в дозе 50 или 150 мг либо плацебо. Аналогичные исследования, проведенные на восьмой день с начала приема мидокалма, также не показали существенных различий в сравнении с группой плацебо. Это свидетельствует о хорошей переносимости мидокалма и возможности назначения его в тех случаях, когда по роду деятельности пациенту требуется сохранить быстроту реакций и способность концентрировать внимание, в том числе при вождении автомобиля.
Таким образом, болезненный мышечный спазм представляет собой одну из наиболее распространенных причин болей в спине (вследствие рефлекторных синдромов остеохондроза или миофасциальных болей). В таких случаях рекомендуется применение миорелаксантов в комбинации с различными лекарственными средствами, физиотерапией и лечебной гимнастикой. В последние годы доказана эффективность и безопасность миорелаксанта мидокалма, который не вызывает седативного эффекта и выпускается в форме для парентерального введения с целью быстрого купирования болевого синдрома.
Литература.
В. А. Парфенов, доктор медицинских наук, профессор ММА им. И. М. Сеченова
Т. Т. Батышева, кандидат медицинских наук Поликлиника восстановительного лечения №7 Москвы
Использование целекоксиба в ревматологии, кардиологии, неврологии и онкологии
А.Е. Каратеев, д.м.н., ГУ Институт ревматологии РАМН, Москва
Воспаление является неотъемлемой составляющей любого патологического процесса, развивающегося в организме человека. Патогенез важнейших заболеваний человека(прогрессирование атеросклероза, опухолевый рост, деструкция тканей сустава при хронической ревматологической патологии и др.) тесно связан с локальной и системной воспалительной реакцией, сопровождающейся выбросом биологически активных веществ, активацией иммунокомпетентных клеток и пролиферацией мезенхимальной ткани 2.
Поэтому подавление воспаления и тесно связанных с ним процессов клеточной пролиферации и неоангиогенеза может рассматриваться как важный элемент патогенетической терапии основных нозологических форм.
Наиболее доступным классом препаратов, обладающих системным противовоспалительным действием, являются нестероидные противовоспалительные препараты (НПВП). Основное фармакологическое действие всех НПВП связано с блокадой фермента циклооксигеназы-2 (ЦОГ-2), активно синтезируемого в очагах повреждения клетками воспалительного ответа и ответственного за синтез простагландинов (ПГ), являющихся прямыми медиаторами воспаления и боли. НПВП нашли широкое применение в лечении болевого синдрома при самых различных заболеваниях и патологических состояниях. Важнейшее значение этот класс препаратов имеет для терапии ревматических заболеваний, при которых болевой синдром, связанный с хроническим воспалением, занимает центральное место в клинической картине и определяет основные страдания пациентов [2,6].
К сожалению, терапевтическое применение «традиционных» НПВП (неселективных ингибиторов ЦОГ-2) в качестве противовоспалительных средств, способных влиять на пролиферацию и неоангиогенез, ограничивается опасностью развития серьезных нежелательных эффектов. Основной проблемой, которая возникает при длительном использовании средних и высоких терапевтических доз любых неселективных НПВП (а именно при этом режиме можно достичь не только обезболивающего, но именно противовоспалительного эффекта) является риск осложнений со стороны желудочно-кишечного тракта, что связано с их специфическим негативным действием на защитный потенциал слизистой оболочки. Ревматологи, чей опыт широкого использования НПВП насчитывает более ста лет, научились приспосабливаться к этой неприятной особенности «традиционных» препаратов (философски принимая ее как неизбежное зло) [7]. Однако для врачей иных специальностей — прежде всего кардиологов и гастроэнтерологов, наличие существенного риска серьезных осложнений со стороны ЖКТ делает длительное использование «традиционных» НПВП при своей патологии неприемлемым.
Поэтому единственной группой НПВП, которые могут использоваться для длительной противовоспалительной терапии по неревматологическим показаниям, по сути дела, являются лишь высокоселективные ЦОГ-2 ингибиторы (т.н. «коксибы») — относительно новый класс препаратов, специально созданный для снижения риска серьезных ЖКТ-осложнений.
Единственным представителем «коксибов» на российском фармакологическом рынке является целекоксиб. Высокий уровень гастроинтестинальной безопасности этого препарата по сравнению с другими НПВП, используемыми в нашей стране, не вызывает сомнений. Он подтвержден практически во всех клинических ситуациях (в т.ч. у больных с очень высоким риском ЖКТ-осложнений), как данными рандомизированных контролируемых исследований (РКИ), так и огромным мировым опытом длительного использования целекоксиба в реальной клинической практике [4,8].
В последнее время большое внимание медицинской общественности приковано к проблеме кардиоваскулярной безопасности НПВП. Толчком к широкому и весьма эмоциональному обсуждению этой проблемы в медицинской прессе (а также средствах массовой информации) дал печально известный «кризис коксибов», развившийся после изъятия с фармакологического рынка высокоселективного ЦОГ-2 ингибитора рофекоксиба из-за повышенного риска серьезных осложнений со стороны сердечно-сосудистой системы. Это событие подтолкнуло определенную часть западных экспертов к поспешному пересмотру имеющихся эпидемиологических данных, касающихся частоты кардиоваскулярной патологии у больных, принимавших иные представители группы «коксибов», а затем и всех НПВП как класса.
Рассмотрение данного вопроса выходит за рамки настоящего обзора. Принципиально важно отметить, что ведущие российские эксперты заняли в этой ситуации взвешенную и спокойную позицию, основываясь в своих выводах на результатах наиболее крупных РКИ и последних эпидемиологических исследований. Эта позиция четко отражена в клинических рекомендациях по применению НПВП, совместно разработанных Ассоциацией ревматологов России, Научного общества гастроэнтерологов России и Обществом по изучению сердечной недостаточности [6]. Согласно проведенному анализу, значимый риск серьезных кардиова-скулярных осложнений отмечается лишь при длительном использовании высоких доз НПВП у больных, уже страдающих патологией сердечно-сосудистой системы. Использование высокоселективных ЦОГ-2 ингибиторов (единственным из которых в России является целекоксиб), представляется по сравнению с традиционными НПВП значительно более безопасным у больных артериальной гипертензией и сердечной недостаточностью. Адекватная терапия сердечно-сосудистых заболеваний (прежде всего, проведение активной антитромботической терапии) снижает риск развития кардиоваскулярных катастроф на фоне приема целекоксиба до минимального уровня и делает возможным длительное применение этого препарата даже у больных с факторами риска подобных осложнений.
Таким образом, и с точки зрения гастроинтестинальной, и кардиологической безопасности целекоксиб представляется весьма удачным кандидатом в качестве средства для системной противовоспалительной терапии в самых различных отраслях медицины.
Целекоксиб в ревматологии: не только обезболивающее средство
Удивительно, но именно в ревматологической практике НПВП рассматриваются практически всегда только как чисто симптоматическое средство для купирования боли. Исследований, в которых оценивалось бы противовоспалительное действие НПВП, чрезвычайно мало, хотя именно подавлением системного воспаления может объясняться факт существенно большей эффективности этих препаратов при ревматических заболеваниях по сравнению с высокими дозами парацетамола и «мягкими» опиоидами 11. Кроме того, НПВП представляют собой эффективное средство, влияющее на развитие ангиогенеза — ЦОГ-2-зависимого процесса, играющего весьма существенную роль в хронизации суставного воспаления [12].
Тем не менее имеются отдельные работы, показывающие «базисноподобное» влияние НПВП. Так, в последние годы были опубликованы данные двух экспериментальных исследований, показывающих возможность благоприятного влияния целекоксиба на прогрессирование таких распространенных ревматических заболеваний, как остеоартроз и анкилозирующий спондилоартрит.
Так, в оригинальной работе Alvarez-Soria M. и сотр. проводилась оценка противовоспалительного эффекта целекоксиба 200 мг и ацеклофенака 200 мг, в сравнении с плацебо, у 30 больных с тяжелым гонартрозом, ожидающих тотального эндопротезирования коленных суставов. После операции (а она проводилась через 3 месяца после начала приема исследуемых препаратов или плацебо) исследователи могли провести полный анализ состояния синовиальной жидкости и ткани удаленного сустава. Основное фармакологическое действие целекоксиба и напроксена было подтверждено — уровень простагландина Е2 составил 95±12, 103±41 и 269±115 нг/мл (p 2+ АТФ-азы эндоплазматического ретикулума, протеинкиназы 1, циклин-зависимой киназы и карбоангидразы) могут считаться специфическими для этого препарата (в отличие от других коксибов) [46,54].
Первый опыт клинического использования целекоксиба для профилактики развития опухолей толстой кишки был связан с лечением семейного полипоза. Это тяжелое наследственное (аутосомно-доминантное) заболевание проявляется быстрым развитием множества аденоматозных полипов толстой кишки и является облигатно предраковым — аденокарцинома неизбежно развивается у всех пациентов с этой патологий, не получающих адекватного лечения. В ходе 6-месячного РКИ 77 больных с семейным полипозом получали целекоксиб 800 мг/сут., 200 мг/сут. или плацебо. Через 6 месяцев наблюдения среднее число полипов толстой кишки по данным колоноскопии уменьшилось на 28, 12 и 5% соответственно [55]. Таким образом, использование высоких доз целекоксиба было в 5 раз, а в низких дозах более чем в 2 раза эффективнее, чем плацебо. Эти данные позволили рекомендовать целекоксиб в качестве эффективного компонента для комплексной химиотерапии семейного аденоматозного полипоза. На сегодняшний день целекоксиб может рассматриваться, как удачная альтернатива применению существенно более токсичного НПВП — сулиндака, давно используемого для лечения этого заболевания [56].
Однако наибольший интерес представляет использование целекоксиба для профилактики рецидивов спорадической аденомы толстого кишечника. Основным доказательством эффективности этого препарата стали сенсационные данные двух масштабных международных исследований — PreSAP и APC (рис. 3). В ходе двойного слепого РКИ preSAP — Prevention of Colorectal Sporadic Adenomatous Polyps (в его выполнении были задействованы 107 медицинских центров в 32 странах) определялось число рецидивов полипов толстой кишки после проведенной полипэктомии у 933 больных, получавших целекоксиб 400 мг/сут. и 628 больных, получавших плацебо. Контрольное эндоскопическое исследование (колоноскопия с прицельной биопсией) проводилось через 1 и 3 года после начала программы. К 3-му году от начала исследования колоноскопию прошли 79,2% больных. Оказалось, что число больных хотя бы с одним аденоматозным полипом составило в основной группе 36%, а в контрольной 49% (р Кадыков А.С., Шахпаронова Н.В.
Боли в спине
Подбор лекарственных средств для лечения болей в спине
Доктор Перец ® — 100 % натуральное тепло для облегчения мышечных и суставных болей 1
Перцовый пластырь № 1 в России по объемам продаж 2
100 % натуральные экстракты красного перца и красавки 2
Основа, позволяющая коже дышать 3
1 Согласно ТУ Доктор Перец ®. Данное утверждение относится только к активным компонентам пластыря, оказывающим тепловой воздействие.
2 Лидер рынка перцовых пластырей по объему продаж в стоимостном и количественном выражении за период июль 2020‑июль 2021 на основе данных ООО «Айкьювиа Солюшнс»
3 Согласно ТУ Доктор Перец ®
Список лекарств от боли в спине
Форма выпуска
таблетки, покрытые пленочной оболочкой, порошок для приготовления суспензии для приема внутрь
«Дексалгин», «Дексалгин 25»
таблетки, покрытые оболочкой, раствор для внутривенного и внутримышечного введения
«Биоран», «Дикловит», «Флотак», «Раптен рапид», «Раптен Дуо», «Диклофенак ретард Оболенское», «Диклофенак-УБФ», «Табук-Ди», «Наклофен», «Наклофен СР», «Диклофенак-АКОС», «Диклофенак-ФПО», «Диклофенак-Эском»
таблетки пролонгированного действия, покрытые оболочкой, капсулы с модифицированным высвобождением, суппозитории ректальные, раствор для внутримышечного введения
таблетки, покрытые оболочкой
«Ибупрофен», «Бруфен СР», «Солпафлекс», «Ибупром Макс»,
таблетки, покрытые оболочкой, таблетки шипучие, таблетки для рассасывания,
капсулы пролонгированного действия, гранулы для приготовления раствора для приема внутрь, суспензия,
суппозитории ректальные (для детей), суспензия для приема внутрь (для детей)
раствор для внутривенного введения
Ибупрофен + кодеина фосфата гемигидрат
таблетки, покрытые оболочкой
таблетки, покрытые оболочкой
таблетки диспергируемые (для детей)
Ибупрофен + питофенон + фенпивериния бромид
таблетки, покрытые оболочкой
капсулы, таблетки, суппозитории ректальные, для внутримышечного введения
гранулы для приготовления раствора для приема внутрь
таблетки, раствор для внутривенного и внутримышечного введения
«Ксефокам», «Ксефокам рапид»
таблетки, покрытые оболочкой, лиофилизат для приготовления раствора для внутривенного и внутримышечного введения
«Матарен», «Мелоксикам», «Мовасин», «Мовикс», «Мовалис»,
таблетки, раствор для внутримышечного введения + суспензия для приема внутрь (Мовалис), суппозитории ректальные
таблетки, гранулы для приготовления суспензии для приема внутрь, суспензия для приема внутрь
раствор для внутримышечного введения
Миорелаксанты
Мильгамма композитум, Полиневрин®
«Мидокалм-Рихтер», «Толперизон с лидокаином-Ферейн»
раствор для внутривенного и внутримышечного введения
«Сирдалуд», «Тизанил», «Тизанидин-Тева», «Тизалуд»
капсулы с модифицированным высвобождением
таблетки, покрытые пленочной оболочкой, раствор для внутримышечного введения
NB! Ибупрофен в таблетках может быть как рецептурного, так и безрецептурного назначения, в отличие от других НПВП, у которых безрецептурными являются только наружные формы!
Форма выпуска
крем для наружного применения
Глюкозамин (глюкозамина сульфат, глюкозамина сульфата натрия хлорид)
таблетки, таблетки покрытые пленочной оболочкой, раствор для внутримышечного введения, порошок для приготовления раствора для приема внутрь
Хондроксид ® Максимум, «Фармаскин ТГК»
крем для наружного применения
Глюкозамин + ибупрофен + хондроитина сульфат
капсулы, таблетки покрытые пленочной оболочкой
гель для наружного применения
мазь для наружного применения
Глюкозамин + хондроитина сульфат + Е
аэрозоль для наружного применения
крем для наружного применения
мазь для наружного применения
спрей для наружного применения дозированный
«Диклофенак», «Диклонат П», «Наклофен»,
гель для наружного применения
трансдермальная терапевтическая система, пластырь трансдермальный
гель для наружного применения
крем для наружного применения
гель для наружного применения
крем для наружного применения
аэрозоль для наружного применения
раствор для местного применения
гель для наружного применения
гель для наружного применения
трансдермальная терапевтическая система
Хондроксид ® Форте (мелоксикам+хондроитина сульфат&)
крем для наружного применения
мазь для наружного применения
гель для наружного применения
мазь для наружного применения
«Ваньтун Артиплас», «Перцовый пластырь Доктор перец с обезболивающим действием», «Перцовый пластырь» (белладонны листьев экстракт + перца стручкового плодов экстракт)
Витамины группы B
Дополнением к базовой анальгетической терапии может служить применение как «разогревающих», так и локальных «охлаждающих» средств, в частности трансдермальных систем на основе местных анестетиков (лидокаина и т. п.), блокирующих распространение болевых импульсов.
Поделиться ссылкой с друзьями ВКонтакте Одноклассники
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Инъекции гормонов в сустав при артрозе: соглашаться или нет?
В последние годы ортопеды и ревматологи все чаще назначают пациентам уколы в сустав. Метод привлекает тем, что действующее вещество быстро попадает «по адресу» – в суставную полость. Внутрь можно доставить лекарства, которые снимут боль и воспаление, восстановят хрящевую ткань и синовиальную жидкость. Иногда в назначениях фигурируют гормоны. Стоит ли соглашаться на такое лечение?
Инъекции гормонов в сустав быстро снимают боль
Какие препараты вводят в сустав
В зависимости от нужного эффекта, от стадии гонартроза или коксартроза, от диагноза назначают препараты с таким действием:
Препарат для инъекций выбирает в зависимости от целей и клинической картины
В каких случаях назначают гормоны
На поздних стадиях артроза тазобедренного сустава или любого другого, когда боли беспокоят пациента почти всегда и обезболивающие таблетки не помогают, могут назначить более сильное средство. Это экстренная мера терапии, способная быстро снять боль и улучшить самочувствие. К сожалению, есть у этой медали и обратная сторона, особенно если прибегать к такому методу чаще, чем это необходимо.
Частые инъекции гормональных препаратов не выдержит ни один организм
Каких правил нужно придерживаться, если вам назначили уколы гормонов в сустав
Если без инъекций гормонов не обойтись, помните вот о чем:
Инъекции гормонов – это крайняя мера при артрозе
В видео вы увидите, как в условиях медкабинета делают укол протеза синовиальной жидкости в коленный сустав:
Есть ли альтернатива?
Инъекции гормонов уменьшают боль при артрозе голеностопа, колена, бедра, но оказывают и негативное влияние на организм. Особенно опасны они при сахарном диабете, артериальной гипертензии, язве желудка, а также если у пациента нарушена работа почек. К тому же кортикостероиды лишь на время избавляют от боли, значит, человеку с каждым разом будет необходима все бОльшая доза.
Вместо вредных для здоровья кортикостероидов, которые к тому же не лечат, можно выбрать другие терапевтические методы:
Курс инъекций протеза синовиальной жидкости составляет 2-5 процедур. После этого об артрозе можно будет забыть на 1-1,5 года. Препарат на основе гиалуроновой кислоты или синтетический Noltrex безопасен для ЖКТ и других систем организма, не нанесет вреда диабетикам и людям с повышенным артериальным давлением.
Если вас беспокоят сильные боли в суставе, не спешите купировать их гормонами. Рассмотрите вариант лечения с перспективой на будущее, вместо того чтобы долго травить свой организм кортикостероидами.
Эффективность и переносимость эторикоксиба (Аркоксии) при ревматических заболеваниях
Нестероидные противовоспалительные препараты (НПВП) широко используются в ревматологии в лечении широкого спектра воспалительных и дегенеративных заболеваний суставов и позвоночника, включая ревматоидный артрит, анкилозирующий спондилит и другие спондилоартриты, остеоартроз, межпозвонковый остеохондроз, микрокристаллические артропатии, диффузные заболевания соединительной ткани, болезни внесуставных мягких тканей, заболевания, сопровождающиеся болями в нижней части спины. Они являются облигатным компонентом терапии большинства заболеваний, находящихся в поле зрения врача-ревматолога, выступая при этом в качестве основных симптом-модифицирующих препаратов и средств выбора для стартовой терапии артритов и артрозов.
Наиболее частым показанием к применению этого класса фармакологических агентов являются как острые, так и хронические боли различного генеза. НПВП применяются в лечении посттравматических и послеоперационных болевых синдромов, особенно сопровождающихся воспалением, невропатиях различного происхождения, тяжелых приступах мигрени, олигоменорее, почечной и желчной колике, в онкологии для профилактики колоректального рака и возможного метастазирования, а также для профилактики тромбообразования [1]. Хронический болевой синдром является основной жалобой пациентов, обращающихся к неврологу и ревматологу. От 10 до 40% людей старше 55 лет принимают НПВП, причем 6% из них – более 9 месяцев в году. Эпидемиологические данные свидетельствуют о том, что как острый, так и хронический болевой синдром в большинстве случаев обусловлен поражением суставов, мышц, околосуставных тканей и позвоночника, причем острыми болевыми синдромами страдает один из 5 взрослых европейцев, а хроническими – один из 3. Боль существенно ухудшает качество жизни пациентов и приводит к значительным материальным, социальным и нравственным потерям. Данными эпидемиологического исследования установлено, что у взрослого населения среди острых болей длительностью до 10 дней в году лидируют головные боли (73%), боли в спине (56%), мышечные и суставные боли (56% и 51% соответственно), а от 10 до 100 дней в году – боли в суставах (10%) и боли в спине (9%), намного опережая другие причины болей такой же длительности.
Класс НПВП объединяет большое количество препаратов, которые различаются по выраженности антивоспалительной и анальгетической активности, путям введения препарата в организм, области применения, спектру нежелательных явлений и категории ингибиции циклооксигеназы (ЦОГ) – основного механизма действия этих фармакологических агентов. По характеру блокирования ЦОГ НПВП разделяют на селективные ингибиторы ЦОГ и селективные ингибиторы ЦОГ-2 [2]. Полагают, что НПВП в большей степени различаются между собой по своей переносимости, чем по эффективности.
Основным механизмом действия НПВП является ингибирование синтеза простагландинов, включая ПГЕ2, подавление экспрессии ЦОГ-1 и ЦОГ-2, ингибирование высвобождения внутриклеточной арахидоновой кислоты, подавление экспрессии ЦОГ-2 в задних рогах спинного мозга и ЦНС, угнетение синтеза лейкотриенов [3]. Кроме того, они ингибируют ИЛ-1β, ИЛ-6, ФНО-α, подавляют высвобождение лизосомальных ферментов, снижают экспрессию молекул адгезии (L-селектин, VCAM-1), подавляют продукцию оксида азота, демонстрируют свойства антиоксидантов, воздействуют на свободные радикалы, тормозят пролиферацию синовиоцитов. Некоторые НПВП стимулируют синтез протеогликанов и гиалуроновой кислоты, устраняют торможение синтеза глюкозаминогликанов ИЛ-1, угнетают экспрессию металлопротеиназ (ММП-1, ММП-3), что имеет определенное значение при лечении остеоартроза.
Разнообразная направленность биологического действия НПВП объясняет не только их противовоспалительное действие, но и большой спектр возможных нежелательных явлений (НЯ), которые развиваются на фоне их приема. Наиболее часто наблюдаются желудочно-кишечные нарушения, которые могут проявляться диспепсией, развитием эрозивного гастрита и дуоденита, образованием язв и их прободением, желудочными кровотечениями. Частота желудочно-кишечных НЯ коррелирует с возрастом больных, сопутствующими заболеваниями, характером принимаемой терапии. Смертность от НПВП-ассоциированных язв верхних отделов желудочно-кишечного тракта у лиц до 40 лет составляет 0,5%, от 70 до 75 лет – 3,5%, а после 80 лет – 5,6%. Кроме того, НПВП обладают нефро- и гепатотоксичностью, способствуют задержке жидкости в организме и развитию сердечной недостаточности, артериальной гипертонии, обладают дистрофогенным действием на миокард, воздействуют на метаболизм клеток мозга. Возможны гематологические нарушения вплоть до тяжелых цитопений, торможение агрегации тромбоцитов, аллергические реакции и бронхообструктивный синдром («аспириновая» астма), что связано с влиянием НПВП на продукцию лейкотриенов. В этом плане представляется чрезвычайно важным поиск такого НПВП, который наряду с выраженным противовоспалительным и анальгетическим действием обладал бы хорошей переносимостью как при краткосрочном, так и при длительном их применении. Внимания заслуживает препарат Аркоксиа (эторикоксиб), специфический ингибитор ЦОГ-2, который обладает гораздо более избирательным действием и, следовательно, в меньшей степени влияет на нормальные физиологические процессы. Использование селективных ингибиторов ЦОГ-2 в клинической практике позволяет значительно сократить количество НЯ со стороны ЖКТ и, следовательно, существенно расширяет возможности оказания эффективной медицинской помощи больным с ревматическими заболеваниями, поскольку, согласно Lanas, риск развития осложнений в верхних отделах ЖКТ на фоне приема НПВП увеличивается в среднем в 4 раза, язв – в 5 раз, а летальность составляет 15,3 на 100 000 пролеченных больных [4].
Эторикоксиб обладает высокой антивоспалительной и анальгетической активностью. Он хорошо всасывается из желудочно-кишечного тракта, при этом его биодоступность при пероральном приеме составляет около 100%, а максимальная концентрация в плазме (Сmax) достигается через 1 ч после приема. По сравнению с другими НПВП он действует быстрее (у диклофенака натрия Сmax составляет от 2 до 6 ч, ибупрофена и мелоксикама – от 1 до 6 ч, а у напроксена и нимесулида – от 2 до 4 ч). Период полувыведения эторикоксиба составляет около 22 ч, что обеспечивает его фармакологическое действие в течение 24 ч и позволяет его применять 1 раз в сутки [5, 6]. Благодаря низкой гастротоксичности и особенностям фармакокинетики эторикоксиб, в отличие от многих других НПВП, может приниматься вне зависимости от приема пищи.
Эторикоксиб представляет собой производное дипиридинила, содержащее (4-метилсульфонил)фенильную группу, связанную с центральным кольцом и обеспечивающую взаимодействие с ЦОГ-2 [7], которое приводит к снижению выработки веществ, опосредующих развитие и сохранение активности этого изофермента. Секреция соединений, поддерживающих нормальные физиологические процессы, в целом остается на достаточном уровне. В исследованиях цельной крови человека было показано, что эторикоксиб оказывает на ЦОГ-2 примерно в 106 раз более мощное действие, чем на ЦОГ-1, и имеет более выраженную ЦОГ-2-селективность, чем другие НПВП (табл. 1).
Аркоксиа : инструкция по применению
Описание
Таблетки по 60 мг: темно-зеленые двояковыпуклые таблетки яблоковидной формы, покрытые пленочной оболочкой, с тиснением ARCOXIA 60 на одной стороне и с тиснением 200 на другой стороне.
Таблетки по 90 мг: белые двояковыпуклые таблетки яблоковидной формы, покрытые пленочной оболочкой, с тиснением ARCOXIA 90 па одной стороне и с тиснением 202 на другой стороне.
Таблетки по 120 мг: бледно-зеленые двояковыпуклые таблетки яблоковидной формы, покрытые пленочной оболочкой, с тиснением ARCOXIA 120 на одной стороне и с тиснением 204 на другой стороне.
Состав
1 таблетка содержит:
Действующее вещество: эторикоксиб 60 мг, 90 мг, 120 мг.
Вспомогательные вещества: кальция гидрофосфат безводный, целлюлоза микрокристаллическая, натрия кроскармеллоза, магния стеарат.
Опадрай II Зеленый 39К11520 (для дозировки 60 мг), Опадрай II Белый 39К18305 (для дозировки 90 мг), Опадрай II Зеленый 39К11529 (для дозировки 120 мг), воск карнаубский.
Состав пленочной оболочки: лактозы моногидрат, гипромеллоза, титана диоксид (Е171), триацетин, алюминиевый лак на основе красителя индигокармина (Е132) (для таблеток 60 мг и 120 мг), железа оксид желтый (Е172) (для таблеток 60 мг и 120 мг).
Фармакотерапевтическая группа
Нестероидные противовоспалительные и противоревматические препараты (НПВП), коксибы.
Фармакологические свойства
Эторикоксиб, препарат для перорального применения, является селективным ингибитором циклооксигеназы-2 (ЦОГ-2) при применении в пределах клинического диапазона доз.
В клинических фармакологических исследованиях препарат дозозависимо ингибировал ЦОГ-2 без ингибирования ЦОГ-1 при применении в дозах до 150 мг в сутки. Эторикоксиб не ингибирует синтез простагландинов желудка и не влияет на функцию тромбоцитов.
Абсорбция. Эторикоксиб хорошо всасывается при пероральном приеме. Абсолютная биодоступность составляет около 100%. После приема 120 мг один раз в сутки до достижения равновесного состояния максимальная концентрация в плазме крови (среднее геометрическое значение Сmах = 3,6 мкг/мл) наблюдается приблизительно через 1 час (Тmax) после приема взрослыми натощак. Среднее геометрическое значение AUC0-24 составляет 37,8 мкг•ч/мл. В пределах клинических доз фармакокинетика эторикоксиба является линейной.
При приеме эторикоксиба в дозе 120 мг во время еды (еда с высоким содержанием жиров) не наблюдалось клинически значимого влияния на степень абсорбции. Скорость абсорбции изменялась, что характеризовалось снижением Сmах на 36% и увеличением Тmах на 2 часа. Такие данные не рассматриваются как клинически значимые. В клинических исследованиях эторикоксиб применяли независимо от приема пищи.
Распределение. Эторикоксиб приблизительно на 92% связывается с белками плазмы крови человека при концентрациях от 0,05 до 5 мкг/мл. У человека объем распределения при равновесном состоянии составляет около 120 л.
Эторикоксиб проникает через плацентарный барьер у крыс и кролей, а также через гематоэнцефалический барьер у крыс.
У человека было идентифицировано пять метаболитов. Основным метаболитом является 6′-карбоксильная кислота, дериват эторикоксиба, сформированный дальнейшим окислением деривата 6′-гидроксиметила. Эти основные метаболиты не демонстрируют измеримой активности, либо являются только слабоактивными ингибиторами ЦОГ-2. Ни один из этих метаболитов не ингибирует ЦОГ-1.
Выведение эторикоксиба происходит, главным образом, посредством метаболизма с последующим выведением почками. Равновесные концентрации эторикоксиба достигаются на протяжении семи дней при приеме 120 мг один раз в сутки, с показателем накопления около 2, что соответствует периоду полувыведения около 22 часов. Клиренс плазмы крови после внутривенного введения 25 мг составляет около 50 мл/мин.
Отдельные группы пациентов
Пожилой возраст. Фармакокинетика у лиц пожилого возраста (65 лет и старше) и более молодых пациентов подобная.
Пол. Фармакокинетика эторикоксиба подобная у мужчин и женщин.
Нарушение функции печени. У пациентов с нарушениями функции печени легкой степени тяжести (5-6 баллов по шкале Чайлд-Пью) при применении эторикоксиба в дозе 60 мг 1 раз в сутки средний показатель AUC приблизительно на 16% больше, чем у здоровых лиц при такой же дозировке препарата. У пациентов с нарушениями функции печени умеренной степени тяжести (7-9 баллов по шкале Чайлд-Пью) при применении эторикоксиба в дозе 60 мг 1 раз в два дня средний показатель AUC был подобным показателю у здоровых лиц, принимавших препарат в дозе 60 мг один раз в сутки ежедневно; применение эторикоксиба в дозе 30 мг не изучалось в этой группе пациентов. Нет клинических или фармакокинетических данных относительно пациентов с тяжелыми формами нарушения функции печени (≥10 баллов по шкале Чайлд-Пью).
Нарушение функции почек. Фармакокинетика разовой дозы эторикоксиба 120 мг у пациентов с умеренными и тяжелыми нарушениями функции почек, а также у пациентов с заболеванием почек терминальной стадии, которым проводят гемодиализ, незначительно отличалась от таковой у здоровых пациентов. Гемодиализ незначительно влияет на выведение препарата (клиренс диализа составляет около 50 мл/мин).
Дети. Фармакокинетика эторикоксиба у детей (младше 12 лет) не изучалась.
В фармакокинетическом исследовании (N=16), проводившемся с участием подростков (в возрасте от 12 до 17 лет), фармакокинетика у подростков с массой тела от 40 до 60 кг при приеме эторикоксиба в дозе 60 мг один раз в сутки и у подростков с массой тела более 60 кг при приеме эторикоксиба в дозе 90 мг один раз в сутки была подобной фармакокинетике у взрослых при приеме эторикоксиба в дозе 90 мг один раз в сутки. Безопасность и эффективность эторикоксиба у детей не установлены.
Доклинические данные по безопасности
В доклинических исследованиях эторикоксиб продемонстрировал отсутствие генотоксичности. Эторикоксиб был неканцерогенным у мышей. У крыс возникали гепатоцеллюлярные аденомы и аденомы фолликулярных клеток щитовидной железы при дозах, более чем в 2 раза превышающих суточную дозу для человека [90 мг], исходя из системной экспозиции, при ежедневном введении на протяжении около 2 лет. Гепатоцеллюлярные аденомы и аденомы фолликулярных клеток щитовидной железы у крыс являются следствием специфического для этого вида животных механизма, связанного с индукцией ферментов СYР. У человека эторикоксиб не вызывает индукции печеночного фермента CYP3A.
У крыс гастроинтестинальная токсичность эторикоксиба повышалась при увеличении дозы и времени экспозиции. В 14-недельном исследовании токсичности эторикоксиб приводил к возникновению гастроинтестинальных язв при экспозициях, превышающих таковые у человека при применении терапевтических доз. В 53- и 106-недельном исследовании токсичности также наблюдалось возникновение гастроинтестинальных язв при экспозициях, сопоставимых с таковыми у человека при применении терапевтических доз. У собак патологические изменения со стороны почек и ЖКТ наблюдались при высоких экспозициях препарата.
Эторикоксиб был нетератогенным в исследованиях репродуктивной токсичности, проводившихся на крысах с применением дозы 15 мг/кг/сутки (приблизительно в 1,5 раза выше суточной дозы для человека [90 мг], исходя из показателя системной экспозиции). У кролей повышение частоты пороков со стороны сердечно-сосудистой системы, связанное с лечением, наблюдалось при уровнях экспозиции, которые ниже клинической экспозиции суточной дозы для человека (90 мг). Однако не наблюдалось мальформаций скелета плода, связанных с лечением. У крыс и кролей наблюдалось дозозависимое повышение постимплантационных потерь при экспозициях, превышающих в 1,5 раза и более экспозицию у человека.
Эторикоксиб проникает в молоко лактирующих крыс в концентрациях, приблизительно в 2 раза превышающих концентрации в плазме крови. Наблюдалось снижение массы тела у потомства, если кормящим самкам вводили эторикоксиб на протяжении периода лактации.
Показания к применению
Препарат Аркоксиа показан взрослым и подросткам в возрасте 16 лет и старше для ослабления симптомов при остеоартрите (ОА), ревматоидном артрите (РА), остром подагрическом артрите.
Препарат Аркоксиа показан взрослым и подросткам в возрасте 16 лет и старше для кратковременного лечения боли умеренной интенсивности вследствие проведения стоматологической операции.
Решение о назначении селективного ингибитора ЦОГ-2 должно основываться на оценке всех индивидуальных рисков для пациента.
Способ применения и дозировка
Препарат Аркоксиа принимают перорально. Препарат можно принимать независимо от приема пищи. Начало эффекта наступает быстрее, если препарат принимают перед приемом пищи, что следует учитывать при необходимости быстрого ослабления симптомов.
Поскольку риск возникновения сердечно-сосудистых осложнений при применении эторикоксиба может повышаться при увеличении дозы и длительности применения, следует использовать минимальные эффективные дозы на протяжении максимально короткого периода времени. Следует периодически переоценивать необходимость облегчения симптомов и ответ на проводимое лечение, особенно у пациентов с остеоартритом.
Эторикоксиб в дозировке 30 мг под торговым названием Аркоксиа/Arcoxia не представлен на рынке страны.
Рекомендуемая доза при остеоартирите составляет 30 мг эториококсиба один раз в сутки. У некоторых пациентов, при недостаточном облегчении симптомов, увеличение дозы до 60 мг один раз в сутки может повысить эффективность.
При отсутствии улучшения эффекта следует рассмотреть вопрос о других возможных методах лечения.
Ревматоидный артрит (РА)
Анкилозирующий спондилит (АС)
Состояния, сопровождающиеся острой болью
При состояниях, сопровождающихся острой болью, эторикоксиб следует применять только на протяжении периода острой симптоматики.
Острый подагрический артрит
Послеоперационная боль в стоматологии. Рекомендуемая доза составляет 90 мг один раз в сутки на протяжении максимум 3 дней. Для некоторых пациентов может быть необходимым дополнительное послеоперационное обезболивание в дополнение к препарату Аркоксиа в течение трехдневного периода лечения.
Дозы, превышающие рекомендованные для каждого показания, либо не обладают дополнительной эффективностью, либо не изучались.
— доза при ОА не должна превышать 60 мг в сутки;
— доза при РА и анкилозирующем спондилите не должна превышать 90 мг в сутки;
— доза при острой подагре не должна превышать 120 мг в сутки, а лечение проводится на протяжении максимум 8 дней;
— доза при острой боли после стоматологической операции не должна превышать 90 мг в сутки, а лечение проводиться на протяжении максимум 3 дней.
Пациенты пожилого возраста
Нет необходимости в коррекции дозы для пациентов пожилого возраста. Как и при применении других препаратов у пациентов пожилого возраста, следует соблюдать осторожность.
Нарушение функции печени.
Независимо от показания к применению препарата, у пациентов с нарушениями функции печени легкой степени тяжести (5-6 баллов по шкале Чайлд-Пью) не следует превышать дозу 60 мг 1 раз в сутки. У пациентов с нарушениями функции печени умеренной степени тяжести (7-9 баллов по шкале Чайлд-Пью), независимо от показания к применению препарата, не следует превышать дозу 30 мг 1 раз в сутки.
Клинический опыт применения препарата ограничен, в частности у пациентов с нарушениями функции печени умеренной тяжести, поэтому рекомендовано соблюдать осторожность. Нет клинического опыта применения препарата у пациентов с тяжелыми нарушениями функции печени (≥10 баллов по шкале Чайлд-Пью); поэтому препарат противопоказан для применения у таких пациентов.
Нарушение функции почек.
Нет необходимости в коррекции дозы препарата у пациентов с клиренсом креатинина ≥30 мл/мин. Противопоказано применение эторикоксиба у пациентов с клиренсом креатинина
Побочное действие
Безопасность применения эторикоксиба оценивалась в клинических исследованиях, включающих 9295 участников, в том числе 6 757 пациентов с ОА, РА и хронической болью в пояснице (приблизительно 600 пациентов с ОА или РА получали лечение на протяжении года или дольше).
В клинических исследованиях профиль побочных реакций был одинаковым у пациентов с ОА или РА, которые применяли эторикоксиб на протяжении 1 года или дольше.
В клиническом исследовании пациенты с острым подагрическим артритом получали эторикоксиб в дозе 120 мг в сутки в течение 8 дней. Профиль побочных реакций в этом исследовании был, в целом, таким же, как в объединенных исследованиях ОА, РА и хронической боли в пояснице.
В программе безопасности для сердечно-сосудистой системы, которая включала данные 3 активно-контролируемых исследований, 17 412 пациентов с ОА или РА получали лечение эторикоксибом (60 мг или 90 мг) на протяжении, в среднем, 18 месяцев.
В клинических исследованиях острой послеоперационной боли, связанной с проведением стоматологической операции, в которых 614 пациентов получали лечение препаратом Аркоксиа (90 мг или 120 мг), профиль побочных реакций был, в общем, подобным профилю в комбинированных исследованиях ОА, РА и хронической боли в пояснице.
О следующих побочных реакциях сообщалось с большей частотой при применении препарата, чем плацебо, в клинических исследованиях при участии пациентов с ОА, РА, хронической болью в пояснице или АС, которые применяли эторикоксиб в дозе 30 мг, 60 мг или 90 мг в течение 12 недель, в исследованиях программы MEDAL на протяжении 3,5 лет, в коротких исследованиях острой боли на протяжении 7 дней, а также в течение постмаркетингового периода.
‡ Эта побочная реакция была выявлена в ходе постмаркетингового наблюдения. Его зарегистрированная частота была оценена на основе самой высокой частоты, наблюдаемой в данных клинических испытаний, объединенных по показаниям и утвержденной дозе.
† Категория частоты «Редкой» была определена в соответствии с руководством «Краткая характеристика препарата» (SmPC) (ред. 2, сентябрь 2009 г.) на основе оценочной верхней границы 95% доверительного интервала для 0 событий с учетом количества пациентов, получавших лечение препаратом Аркоксиа, в анализе данных фазы III, объединенных по дозам и показаниям (n=15 470).
β Гиперчувствительность включает термины «аллергия», «лекарственная аллергия», «лекарственная гиперчувствительность», «гиперчувствительность», «гиперчувствительность неуточненная», «реакция гиперчувствительности» и «неспецифическая аллергия».
§ Исходя из анализа длительных плацебо- и активно-контролируемых клинических исследований, при применении селективных ЦОГ-2 ингибиторов существует повышенный риск возникновения серьезных артериальных тромбозов, включая инфаркт миокарда и инсульт. Исходя из имеющихся данных, маловероятно, что абсолютный риск возникновения таких явлений превышает 1% на год (нечасто).
О следующих серьезных побочных реакциях сообщалось при применении НПВП, потому нельзя исключить возможность их возникновения при применении эторикоксиба: нефротоксичность, включая интерстициальный нефрит и нефротический синдром;
Противопоказания
• Гиперчувствительность к действующему веществу или любому другому компоненту, входящему в состав препарата.
• Активные пептическая язва или желудочно-кишечное кровотечение.
• Пациенты, у которых возникали бронхоспазм, острый ринит, назальные полипы, ангионевротический отек, крапивница или другие аллергические реакции после применения ацетилсалициловой кислоты или НПВП, включая ингибиторы циклооксигеназы-2 (ЦОГ-2).
• Период беременности и кормления грудью.
• Тяжелые нарушения функции печени (альбумин сыворотки крови
Передозировка
В клинических исследованиях применение эторикоксиба в разовых дозах до 500 мг или многократный прием в дозах до 150 мг/сутки в течение 21 дня не сопровождалось существенной токсичностью. Сообщалось об острой передозировке эторикоксибом, хотя в большинстве случаев о побочных реакциях не сообщалось. Наиболее часто наблюдаемые побочные реакции были совместимы с профилем безопасности эторикоксиба (например, реакции со стороны желудочно-кишечного тракта, кардиоренальные реакции).
В случае передозировки целесообразно применять обычные поддерживающие меры, такие как удаление неабсорбированного препарата из желудочно-кишечного тракта, вести клиническое наблюдение и, при необходимости, проводить поддерживающую терапию.
Эторикоксиб не диализируется при гемодиализе; неизвестно, диализируется ли препарат при перитонеальном диализе.
Меры предосторожности
Влияние на желудочно-кишечный тракт
Сообщалось об осложнениях со стороны желудочно-кишечного тракта (перфорации, язвы или кровотечения), иногда с фатальным исходом, у пациентов, которые применяли эторикоксиб.
Рекомендовано с осторожностью применять НПВП при лечении пациентов с высоким риском развития осложнений со стороны ЖКТ (пациенты пожилого возраста, пациенты, которые одновременно применяют любой другой НПВП или ацетилсалициловую кислоту, пациенты с такими заболеваниями ЖКТ в анамнезе, как язва или желудочно-кишечное кровотечение).
Существует дополнительный риск возникновения побочных реакций со стороны ЖКТ (желудочно-кишечные язвы или другие осложнения со стороны ЖКТ) при одновременном применении эторикоксиба и ацетилсалициловой кислоты (даже в низких дозах). В длительных клинических исследованиях не наблюдалось выраженного отличия относительно безопасности для ЖКТ при применении селективного ингибитора ЦОГ-2 + ацетилсалициловая кислота и НПВП + ацетилсалициловая кислота.
Влияние на сердечно-сосудистую систему
Клинические исследования указывают на то, что применение селективных ингибиторов ЦОГ-2 может быть связано с риском возникновения тромботических осложнений (особенно инфаркта миокарда и инсульта), при сравнении с плацебо и некоторыми НПВП. Поскольку риск сердечно-сосудистых осложнений может повышаться при увеличении дозы и длительности применения эторикоксиба, препарат следует применять в минимальных эффективных дозах на протяжении максимально короткого периода времени.
Следует периодически переоценивать необходимость облегчения симптомов и ответ на проводимое лечение, особенно у пациентов с остеоартритом.
Пациентам с выраженными факторами риска развития сердечно-сосудистых осложнений (такими как артериальная гипертензия, гиперлипидемия, сахарный диабет, курение) следует проводить лечение эторикоксибом только после тщательного рассмотрения такой возможности.
Селективные ингибиторы ЦОГ-2 не являются заменителями аспирина для профилактики сердечно-сосудистых тромбоэмболических заболеваний, поскольку не оказывают действия на тромбоциты. Поэтому не следует прекращать применение антиагрегантных препаратов.
Задержка жидкости, отеки и артериальная гипертензия.
Как и при применении других препаратов, ингибирующих синтез простагландинов, у некоторых пациентов, принимающих эторикоксиб, наблюдались задержка жидкости, отеки и артериальная гипертензия. Все НПВП, включая эторикоксиб, могут приводить к возникновению или рецидиву застойной сердечной недостаточности. С осторожностью препарат назначают пациентам, у которых в анамнезе сердечная недостаточность, нарушение функции левого желудочка или артериальная гипертензия, а также пациентам с отеками, возникшими по любой другой причине. При клинических признаках ухудшения состояния таких пациентов следует применить соответствующие меры, включая отмену эторикоксиба.
Приблизительно у 1% пациентов, получавших лечение эторикоксибом в дозах 30 мг, 60 мг и 90 мг в сутки в клинических исследованиях продолжительностью до одного года, наблюдалось повышение активности аланинаминотрансферазы (АЛТ) и/или аспартатаминотрансферазы (ACT) (приблизительно в три и более раза по сравнению с верхней границей нормы).
Следует наблюдать за состоянием всех пациентов с симптомами и/или признаками нарушения функции печени, а также пациентов с патологическими показателями функции печени. При признаках нарушения функции печени или при стойких патологических изменениях показателей функции печени (в три раза выше верхнего предела нормы) эторикоксиб следует отменить.
Если в течение лечения у пациента наблюдается ухудшение функции какой-либо системы органов, указанных выше, следует предпринять соответствующие меры и рассмотреть вопрос об отмене эторикоксиба. Соответствующее медицинское наблюдение следует проводить при применении эторикоксиба у пациентов пожилого возраста и у пациентов с нарушением функции почек, печени или сердца.
С осторожностью следует начинать лечение эторикоксибом пациентам с дегидратацией. Рекомендовано провести регидратацию перед началом применения эторикоксиба.
О возникновении серьезных кожных реакций, в некоторых случаях с фатальным исходом, в том числе эксфолиативного дерматита, синдрома Стивенса-Джонсона и токсичного эпидермального некролиза, очень редко сообщалось при применении НПВП и некоторых селективных ингибиторов ЦОГ-2 во время постмаркетингового наблюдения. Самый высокий риск возникновения таких реакций в начале терапии, с началом проявлений, в большинстве случаев, в течение первого месяца лечения. Сообщалось о серьезных реакциях гиперчувствительности (таких как анафилаксия и ангионевротический отек) у пациентов, применяющих эторикоксиб. Некоторые селективные ингибиторы ЦОГ-2 могут повышать риск возникновения кожных реакций у пациентов с аллергической реакцией к какому-либо препарату в анамнезе. Эторикоксиб следует отменить при первых проявлениях сыпи на коже, повреждений слизистой оболочки или других признаков гиперчувствительности.
Эторикоксиб может маскировать проявления лихорадки или других признаков инфекции.
С осторожностью назначают одновременно эторикоксиб и варфарин или другие пероральные антикоагулянты.
Применение эторикоксиба, как и других препаратов, ингибирующих ЦОГ и синтез простагландинов, не рекомендовано женщинам, которые планируют беременность.
В состав препарата Аркоксиа входит лактоза. Пациенты с такими редкими врожденными заболеваниями, как непереносимость галактозы, дефицит лактазы Лаппа и мальабсорбция глюкозы-галактозы, не должны применять этот препарат.
Применение у детей
Противопоказано применение эторикоксиба у детей и подростков в возрасте до 16 лет.
Применение в период беременности и кормления грудью
Беременность. Применение эторикоксиба, как и других препаратов, ингибирующих ЦОГ-2, не рекомендовано женщинам, которые планируют беременность.
Нет клинических данных о применении эторикоксиба в период беременности. В исследованиях на животных наблюдалась репродуктивная токсичность. Потенциальный риск у женщин в период беременности неизвестен. Применение эторикоксиба в течение последнего триместра беременности, как и других препаратов, ингибирующих синтез простагландинов, может приводить к отсутствию сокращений матки и преждевременному закрытию боталлова протока.
Сообщалось о случаях нарушения функции почек плода, что приводило к уменьшению объема околоплодных вод (олигогидрамнион) у беременных женщин, получавших нестероидные противовоспалительные препараты (НПВП) на 20-й неделе беременности или позже. В некоторых случаях это может привести к нарушению функции почек у новорожденного. Такие эффекты могут возникать вскоре после начала лечения НПВП; олигогидрамнион часто обратим после прекращения лечения.
Применение эторикоксиба противопоказано в период беременности. Если беременность наступила в период лечения, эторикоксиб следует отменить.
Лактация. Неизвестно, проникает ли эторикоксиб в грудное молоко у женщин. Известно, что у крыс препарат выделяется с молоком. Женщины, которые применяют эторикоксиб, не должны кормить грудью.
Влияние на способность управлять автотранспортом и другими механизмами
Пациенты, у которых во время применения эторикоксиба возникает головокружение, вертиго или сонливость, не должны управлять автотранспортом и механизмами.
Взаимодействие с другими лекарственными средствами
Пероральные антикоагулянты. У пациентов, состояние которых стабилизировано постоянным применением варфарина, прием эторикоксиба в дозе 120 мг в сутки сопровождается увеличением приблизительно на 13% протромбинового времени Международного нормализованного отношения (МНО). Поэтому у пациентов, получающих пероральные антикоагулянты, следует часто проверять показатели протромбинового времени МНО, особенно в первые дни приема эторикоксиба или при изменении его дозы.
Диуретики, ингибиторы ангиотензинпревращающего фермента (АПФ) и антагонисты ангиотензина II. НПВП могут ослаблять эффект диуретиков и других антигипертензивных препаратов. У некоторых пациентов с нарушением функции почек (например, у пациентов с дегидратацией или у пожилых пациентов с ослабленной функцией почек) одновременное применение ингибитора АПФ или антагониста ангиотензина II и препаратов, ингибирующих ЦОГ, может приводить к последующему ухудшению функции почек, включая возможную острую почечную недостаточность, что взаимодействий у пациентов, которые применяют эторикоксиб одновременно с ингибиторами АПФ или с антагонистами ангиотензина II. Поэтому такую комбинацию следует назначать с осторожностью, особенно пациентам пожилого возраста. Следует провести адекватную гидратацию и рассмотреть вопрос о проведении мониторинга функции почек в начале комбинированного лечения, а также с определенной периодичностью в дальнейшем.
Ацетилсалициловая кислота. В исследовании при участии здоровых добровольцев, в условиях равновесного состояния, применение эторикоксиба в дозе 120 мг 1 раз в сутки не влияло на антиагрегантную активность ацетилсалициловой кислоты (81 мг 1 раз в сутки). Эторикоксиб можно назначать одновременно с ацетилсалициловой кислотой, применяющейся в дозах для профилактики сердечно-сосудистых осложнений (низкие дозы). Однако одновременное применение низких доз ацетилсалициловой кислоты и эторикоксиба может приводить к повышению частоты возникновения язв ЖКТ или других осложнений по сравнению с монотерапией эторикоксибом. Не рекомендовано одновременное применение эторикоксиба с ацетилсалициловой кислотой в дозах, превышающих установленные для профилактики сердечно-сосудистых осложнений, а также с другими НПВП.
Циклоспорин и такролимус. Хотя взаимодействие эторикоксиба с этими препаратами не изучалось, одновременное применение НПВП с циклоспоринами и такролимусом может усиливать нефротоксический эффект последних. Следует контролировать функцию почек при одновременном применении эторикоксиба с любым из этих препаратов.
Влияние эторикоксиба на фармакокинетику других препаратов
Литий. НПВП ослабляют выведение лития почками, тем самым повышая уровни лития в плазме крови. Если необходимо, проводят частый контроль уровней лития в крови и корректируют дозу лития на период одновременного применения этих препаратов, а также при прекращении применения НПВП.
Метотрексат. В двух исследованиях изучались эффекты эторикоксиба при применении в дозах 60 мг, 90 мг и 120 мг один раз в сутки в течение семи дней пациентами, которые получали один раз в неделю метотрексат в дозе от 7,5 мг до 20 мг при ревматоидном артрите. Эторикоксиб в дозе 60 мг и 90 мг не влиял на концентрации в плазме крови и почечный клиренс метотрексата. В одном исследовании эторикоксиб в дозе 120 мг не влиял на показатели метотрексата, но в другом исследовании концентрация метотрексата в плазме крови повышалась на 28%, а почечный клиренс метотрексата снижался на 13%. При одновременном применении эторикоксиба и метотрексата следует проводить соответствующий мониторинг относительно токсичности метотрексата.
Пероральные контрацептивы. Эторикоксиб в дозе 60 мг при одновременном применении с пероральными контрацептивами, содержащими 35 мкг этинилэстрадиола и 0,5-1 мг норэтиндрона, в течение 21 дня приводил к повышению AUC0-24 этинилэстрадиола на 37%. Эторикоксиб в дозе 120 мг при применении с вышеуказанными пероральными контрацептивами одновременно или с интервалом в 12 часов повышал в равновесном состоянии значение AUC0-24 этинилэстрадиола на 50-60%. О таком повышении концентрации этинилэстрадиола следует помнить при выборе перорального контрацептива, который будет применяться одновременно с эторикоксибом. Повышение экспозиции этинилэстрадиола может увеличивать частоту возникновения побочных реакций, связанных с применением пероральных контрацептивов (например, тромбоэмболия вен у женщин группы риска).
Гормонозамещающая терапия. Прием 120 мг эторикоксиба с гормонозамещающими препаратами, включающими конъюгированные эстрогены (Премарин™ 0,625 мг), в течение 28 дней увеличивает средний показатель AUC0-24 в равновесном состоянии неконъюгированного эстрона (на 41%), эквилина (на 76%) и 17-β-эстрадиола (на 22%). Влияние доз эторикоксиба, рекомендованных для длительного применения (30, 60 и 90 мг), не изучалось.
Эторикоксиб в дозе 120 мг снижал менее чем на половину экспозицию (AUC0-24) эстрогенных компонентов препарата Премарин по сравнению с монотерапией препаратом Премарин; дозу последнего повышали с 0,625 до 1,25 мг. Клиническое значение таких повышений неизвестно, а более высокие дозы препарата Премарин в комбинации с эторикоксибом не изучались. Следует принимать во внимание такие повышения концентрации эстрогенов при выборе гормонального препарата для применения в период постменопаузы при одновременном применении эторикоксиба, поскольку повышение экспозиции эстрогенов может повышать риск возникновения побочных реакций при заместительной гормонотерапии.
Преднизон/преднизолон. В исследованиях взаимодействия с препаратами, эторикоксиб не оказывал клинически значимого влияния на фармакокинетику преднизона/преднизолона.
Дигоксин. При применении эторикоксиба в дозе 120 мг 1 раз в сутки в течение 10 дней здоровыми добровольцами не наблюдалось влияния на показатель AUC0-24 в равновесном состоянии и на выведение дигоксина почками. Наблюдалось увеличение показателя Сmах дигоксина (приблизительно на 33%). Такое повышение, как правило, не является существенным для большинства пациентов. Однако следует наблюдать за состоянием пациентов с высоким риском относительно токсичного действия дигоксина при одновременном применении эторикоксиба и дигоксина.
Влияние эторикоксиба на препараты, метаболизирующиеся сулъфотрансферазами.
Эторикоксиб является ингибитором активности человеческой сульфотрансферазы, в частности SULT1E1, а также может повышать концентрации этинилэстрадиола в сыворотке крови. Поскольку в настоящее время мало данных о влиянии различных сульфотрансфераз, а клиническая значимость для применения многих препаратов еще изучается, целесообразно с осторожностью назначать эторикоксиб одновременно с другими препаратами, которые метаболизируются, главным образом, человеческими сульфотрансферазами (например, пероральный сальбутамол и миноксидил).
Влияние эторикоксиба на препараты, метаболизирующиеся изоферментами системы CYP.
Исходя из данных исследований in vitro, не ожидается ингибирование эторикоксибом цитохромов Р450 (CYP) 1А2, 2С9, 2С19, 2D6, 2Е1 и 3А4. В исследовании при участии здоровых добровольцев ежедневное применение эторикоксиба в дозе 120 мг не оказывало влияния на активность печеночного CYP3A4, что установлено по эритромициновому дыхательному тесту.
Влияние других препаратов на фармакокинетику эторикоксиба
Основной путь метаболизма эторикоксиба зависит от ферментов системы CYP. CYP3A4 способствует метаболизму эторикоксиба in vivo. Исследования in vitro указывают на то, что CYP2D6, CYP2C9, CYP1A2 и CYP2C19 также могут катализировать основной путь метаболизма, но их количественные характеристики не изучались in vivo.
Кетоконазол. Кетоконазол является мощным ингибитором CYP3A4. При применении здоровыми добровольцами в дозах 400 мг 1 раз в сутки в течение 11 дней кетоконазол не оказывал клинически существенного влияния на фармакокинетику разовой дозы эторикоксиба 60 мг (увеличение AUC на 43%).
Вориконазол и миконазол. Совместное применение либо перорального вориконазола, либо миконазола орального геля для местного применения, (сильные ингибиторы CYP3A4), с эторикоксибом вызывало небольшое увеличение экспозиции эторикоксиба, но не считается клинически значимым на основании опубликованных данных.
Рифампицин. Одновременное применение эторикоксиба и рифампицина (мощного индуктора ферментов CYP) приводило к снижению концентраций эторикоксиба в плазме крови на 65%. Такое взаимодействие может сопровождаться рецидивом симптомов, если эторикоксиб применяют одновременно с рифампицином. В то время как эти данные могут указывать на необходимость повышения дозы, не рекомендовано применять эторикоксиб в дозах, которые превышают указанные для каждого показания, комбинированное применение рифампицина и эторикоксиба в таких дозах.
Антациды. Антацидные препараты не оказывают клинически значимого влияния на фармакокинетику эторикоксиба.
Упаковка
Таблетки, покрытые пленочной оболочкой, по 60 мг, 90 мг и 120 мг.
По 7 таблеток в блистере из пленки ПВХ и алюминиевой фольги. По 1 или 4 блистера с инструкцией по медицинскому применению в картонной пачке.
Условия хранения
Хранить в недоступном для детей месте, при температуре не выше 30°С.
Срок годности
3 года. Не использовать препарат по истечении срока годности, указанного на упаковке.
Условия отпуска из аптек
Производитель
«Мерк Шарп и Доум Б.В.», Нидерланды (адрес: Ваардервег 39, 2031 БН Хаарлем, Нидерланды / Waarderweg 39, 2031 BN Haarlem, the Netherlands).
Владелец регистрационного удостоверения
Органон Сентрал Ист ГмбХ, Вейштрассе 20, 6006 Люцерн, Швейцария.
Organon Central East GmbH, Weystrasse 20, 6006 Luzern, Switzerland.
Что лекарство Аэртал
Боль – частый симптом разных заболеваний, среди которых встречаются и хронические. Аэртал, будучи анальгетиком, отлично справляется с разными видами боли, одновременно снимая воспаление в месте локализации.
Аэртал таблетки для чего
Действующим веществом Аэртала является ацеклофенак. Это противовоспалительный препарат, обладающий анальгезирующим действием. Таблетки принимают при сильных болях в суставах и тканях, особенно часто используют препарат при зубной боли, когда оперативно попасть к стоматологу нет возможности. Кроме того, резко возникшая боль в области поясницы также легко устраняется приемом таблетки Аэртала.
Прием пищи на всасываемость и активность компонентов не влияет. При сильной и неутихающей боли принимают препарат дважды в день, по одной таблетке. Превышать суточную дозу не рекомендуется во избежание негативных реакций.
Аэртал от чего порошок
Порошок – это разновидность лекарственной формы. Он предназначен для приготовления суспензии. Разовая доза препарата расфасована в саше. Плюсом использования порошка является его быстрое всасывание. Таблетке требуется время на расщепление и переработку в желудочно-кишечном тракте, а порошок, попав в желудок, начинает всасываться в кровь, не дожидаясь доставки в кишечник. Активное вещество, содержащееся в таблетках, в том же объеме находится и в одном саше.
Еще одно преимущество использования порошка – возможность точно скорректировать дозу. Например, людям с почечной или печеночной недостаточностью необходимо снижать разовый прием в два раза. Разделив содержимое пакета на две части, легко приготовить суспензию нужной концентрации.
Аэртал от чего мазь
Мазь – форма для местного применения. Ее наносят на поврежденные суставы или участки тела. Показаниями к применению являются ушибы, растяжения, вывихи, кривошея, или стреляющая резкая боль в пояснице.
Мазь наносят в небольшом количестве на больное место и тщательно втирают в ткани массирующими движениями. Попав в организм, препарат всасывается в кровь, откуда рассредоточивается по всему телу. В качестве дополнительных компонентов мазь содержит жидкий парафин и воск, которые делают ее консистенцию мягкой и эластичной.
Аэртал или Ксефокам: что лучше
Ксефокам, как и Аэртал, является обезболивающим препаратом. Его активность, прежде всего, наблюдается при ревматоидном артрите, остеоартрите и других видах болей в суставах и костях. Однако в отличие от Аэртала, Ксефокам имеет в основе другое активное вещество – лорноксикам, которое никак не влияет на уровень воспаления и температуру тела больного. Препарат подходит для симптоматического использования и купирования внезапно возникшей боли.
Побочные реакции у обоих препаратов идентичны. При длительном приеме могут вызывать анемию, тромбоцитопению, бессонницу, депрессию. При выборе между лекарствами нужно уделять особе внимание индивидуальной непереносимости компонентов, и необходимость снять воспаление и нормализовать температуру.
Оба препарата противопоказаны при беременности кормлении грудью, так как их действующие вещества моментально и практически полностью всасываются в кровь. Пациентам до 18 лет эти препараты также не назначают. Бронхиальная астма является прямым противопоказанием к применению обоих препаратов, так как и один, и другой, могут вызывать бронхоспазм.
Можно ли Аэртал с алкоголем
Выведение Аэртала из организма дает серьезную нагрузку на печень и почки. Алкоголь, попав в кровь одновременно с Аэрталом, может усугубить состояние фильтрующих органов, потому как его наличие надет дополнительную нагрузку на печень. Алкоголизм является прямым противопоказанием к использованию Аэртала, так как это может привести к дисфункции органа.
Кроме того, многие алкогольные напитки являются диуретиками, что повышает нагрузку на почки. При застое жидкости в организме, и одновременном приеме Аэртала возможна интоксикация, так как первоначально принятая доза препарата не будет выведена из организма до того, как пациент выпьет вторую таблетку.
Сколько стоит Аэртал таблетки
Стоимость препарата в таблетках зависит от именитости фармацевтической компании и региона реализации. В среднем, за упаковку из 20 таблеток придется заплатить около 560 рублей. Приобретая большую пачку, содержащую 60 таблеток, нужно будет отдать чуть больше 800 рублей.
Чем заменить препарат Аэртал
Группа нестероидных противовоспалительных анальгетиков включает в себя целый список препаратов, среди которых и более дешевые, и те, которые имеют в своем описании меньше противопоказаний.
Самыми безопасными считаются парацетамол и ибупрофен. Эти вещества, входя в состав многих поликомпонентных препаратов, снимают болевой синдром, нормализуют температуру тела и уменьшают интенсивность воспалительного процесса. И парацетамол, и ибупрофен разрешены к назначению детям. Лекарственная форма в виде сиропа допускает использование детьми старше 3 месяцев. С зубной болью и болью в суставах лучше справляется ибупрофен.
Парацетамол направлен на борьбу с головной болью и ломотой в мышцах. При сильных болях в суставах Аэртан можно заменить Диклофенаком. Это активное вещество продается в аптеках. Под одноименным названием встречается не только в виде таблеток, но и форме мази, пластыря и ампул для внутримышечного введения. Пролонгированная формула таблеток позволяет обходиться одной дозой, которая снимет сильную боль на 24 часа.
Почему Аэртал нельзя беременным
Для того чтобы утверждать, что препарат негативно влияет на состояние здоровья плода у людей, было проведено недостаточно исследований. Однако, изучая воздействие препарата на животных, было выяснено, что на поздних сроках беременности компоненты Аэртала влияли на преждевременное закрытие артериального протока. Кроме того, после родов значительно увеличивалась длительность кровотечений.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Что лучше: Целебрекс или Аркоксиа
Целебрекс
Аркоксиа
Исходя из данных исследований, Целебрекс лучше, чем Аркоксиа. Поэтому мы советуем выбрать его.
Но не забывайте, что у данных препаратов в составе разные активные вещества. Поэтому обязательно проконсультируйтесь с врачом. Возможно, какой-то из них может не подойти для вашей терапии.
Сравнение эффективности Целебрекса и Аркоксии
У Целебрекса эффективность больше Аркоксии – это означает, что способность лекарственного вещества оказывать максимально возможное действие разное.
Например, если терапевтический эффект у Целебрекса более выраженный, то у Аркоксии даже в больших дозах добиться данного эффекта невозможно.
Также скорость терапии – показатель быстроты терапевтического действия у Целебрекса и Аркоксии тоже разное, как и биодоступность – количество лекарственного вещества, доходящее до места его действия в организме. Чем выше биодоступность, тем меньше его потерь будет при усвоении и использовании организмом.
Сравнение безопасности Целебрекса и Аркоксии
Безопасность препарата включает множество факторов.
При этом у Целебрекса она достаточно схожа с Аркоксией. Важно, где метаболизируется препарат: лекарственные вещества выделяются из организма либо в неизмененном виде, либо в виде продуктов их биохимических превращений. Метаболизм протекает спонтанно, но чаще всего задействует основные органы, такие как печень, почки, лёгкие, кожу,